Что будет если принимать эстроген мужчине
Из мужчины в женщину: что происходит в процессе и после смены пола

Заместительная гормонотерапия
Если парень решил для себя, что хочет стать девушкой, то его трансформация начинается с гормонотерапии. Ее основой становятся женские половые гормоны. Они принимаются в разных формах: капсулах, инъекциях, в виде пластыря, гелей.
В первую очередь, это те из них, которые препятствуют выработке тестостерона, а также аналоги женских гормонов – эстрогены и гастрогены. Среди антиандрогенов (блокируют тестостерон) наиболее известные – ципроперона ацетат и спиронолактон. Из эстрогенов предпочтение отдается эстрадиолу, который сродни естественному гормону и его искусственным аналогам: этинилэстрадиолу и эстрадиолу валеаряту.
Искусственные препараты намного мощнее и безопаснее натуральных. Например, этинилэстрадиол в дозе 0,035 мг способен заменить 2 мг эстрадиола, но он имеет более узкий спектр действия, чем естественные эстрогены. Поэтому рекомендуют употреблять их вместе. К тому же они усиливают действие друг друга.
Среди эстрогенов также применяются утрожестан в капсулах и эстрожель в виде геля, терапия которым длится несколько месяцев. Затем его заменяют на эстрадиола валеарят.
Обязателен прием гастрогенов. Они влияют на увеличение молочных желез, а также сглаживают психоэмоциональные последствия снижения тестостерона. Большинство гастрогенов выпускают в комплексе с эстрогенами, объединяя их в одном препарате.
Что касается всем известного прогестерона, то от его использования уже практически отказались. Это связано с тем, что он предполагает введение довольно больших доз и вызывает ряд побочных эффектов.
Надо сказать, что все натуральные гормоны более агрессивны, чем их искусственные аналоги. И раньше, когда ЗГТ строилась исключительно на них, это вызывало большие проблемы со здоровьем и даже ставало причиной смерти. Современные же препараты более мягкие и безобидные.
Предпочтительнее начинать ЗГТ до начала полового созревания. При этом организм будет более органично «созревать» по женскому типу. Именно так поступила модель Андреа Пежич. Маскулинные черты у неё были выражены минимально.
В подростковом возрасте терапию начинают с малых доз, постепенно их увеличивая. У взрослых все наоборот: начинают с ударных дозировок, постепенно снижая их.
Параллельно с гормонами принимают и витамины, например, фолиевую кислоту, в идеальном варианте – поливитамины.
Что дает гормонотерапия
ЗГТ – это ключевой момент в процессе трансформации пола, ведь она позволяет заменить вторичные половые признаки на противоположные, гармонизирует эмоциональный фон, дает возможность приспособиться к новому телу.
Эффект от терапии гормонами следующий:
Под действием ЗГТ девушки-транссексуалки становятся более эмоциональными. Снижается проявление негативных чувств, возникших на фоне неприятия своего биологического тела. Некоторые утверждают, что у них улучшилась память и мыслительная деятельность.
Особые изменения происходят в коже. Дело в том, что гормональная перестройка значительно сказывается на ее состоянии. Это сродни половому созреванию, когда происход
Под действием эстрогенов и антиандрогенов дерма приобретает гладкость и шелковистость. Уменьшается деятельность сальных и потовых желез, благодаря этому снижаются проявления акне.
С другой стороны, эстрогены провоцируют зуд и сухость кожи. Это помогут устранить крема с увлажняющим комплексом и гиалуроновой кислотой, а также кортикостероиды.
Изменяя структуру кровеносных сосудов, женские гормоны приводят к появлению красных пятен на теле. Увеличиваются в размерах и родинки.
На лице образуются пигментные пятна коричневого цвета. Они требуют регулярного отшелушивания и питания кожи при помощи ретинола и витамина С.
Многие девушки-трансы используют уколы ботокса. Это позволяет выровнять кожу лица, убрать мимические морщины. С помощью филлеров корректируют форму губ, скул, подбородка, приподнимают брови. Лицо получается более открытым и миловидным.
Хирургический этап
После гормонотерапии часть транссексуалов решается на операцию по смене пола. Она включает в себя ряд процедур:
Первую процедуру можно совершить только после консультации психиатра и позволения экспертной комиссии, а также курса гормонотерапии и социальной адаптации.
Существует несколько вариантов того,как может происходить замена половых органов:
После полной хирургической половой замены выдается сертификат. В нём указано, что пациент обязательно должен поддерживать гормонотерапию на протяжении всей жизни.
После операции рекомендуют придерживаться следующих рекомендаций:

Пользуется спросом лицевая пластика: исправление челюсти, скул, надбровных дуг, удаление кадыка. Проводят коррекцию голосовых связок для того, чтобы сделать голос тоньше и выше.
Для новоявленной девушки трансгендерный переход считается завершившимся тогда, когда она получила официальный документ с новым именем и фамилией и прошла социальную ступень своего превращения. Теперь ей предстоит придерживаться новой гендерной роли и жить по новым правилам.
Эстрогены у мужчин больных шизофренией ( по материалам статьи Jayashri Kulkarni et.al., 2013 )
Эстрогены являются нейростероидами с широко распространенными геномными и негеномными эффектами. У мужчин эстроген в форме эстрона (E1) и эстрадиола (E2) образуется в результате превращения тестостерона в фермент ароматазу. Эстрадиол обладает более сильным сродством к рецепторам эстрогена и является изоформой, используемой в клинической практике. Эффекты эстрогенов на когнитивную сферу и настроение были хорошо доказаны. И, действительно, рецепторы эстрогена плотно сконцентрированы в тех структурах мозга, которые контролируют когнитивную и эмоциональную функции. К ним относятся подкорковые области, такие как гиппокамп (память) и миндалина (эмоция), а также ряд корковых областей, вовлеченных в функционирование более высокого порядка.
Эстрогены модулируют нейромедиаторы, ответственные за когнитивные и эмоциональные процессы. Например, эстрогены снижают чувствительность к дофаминовым рецепторам и увеличивают плотность D2-рецепторов в стриатуме крыс, подвергнутых овариэктомии, а также значительно усиливают серотонинергическую нейротрансмиссию. Эстрогены, по-видимому, оказывают защитное действие на нейродегенеративные нарушения, характеризующиеся основными когнитивными дисфункциями, включая болезнь Паркинсона и болезнь Альцгеймера. Кардинальные симптомы болезни Паркинсона вызваны смертью дофаминергических клеток, однако эстрадиол оказывает антиапоптотическое действие на дофаминергические нейроны. Таким образом, повышенная доступность эстрогена у женщин может отсрочить начало болезни Паркинсона за счет увеличения уровня стриатного дофамина в начале дебюта симптомов этого нейродегенеративного расстройства. Использование эстрогена в популяциях пациентов, страдающих болезнями Паркинсона и Альцгеймера было связано с более слабой степенью выраженности симптомов, лучшим когнитивным функционированием и большей независимостью в активности ( самостоятельности). Более того, у женщин с историей употребления эстрогена после менопаузы снижается риск болезни Альцгеймера. Значительное снижение уровня эстрогена было также обнаружено в посмертном мозге женщин с болезнью Альцгеймера по сравнению с контролем по возрасту и полу.
На сегодняшний день исследования влияния эстрогенов на когнитивные функции и настроение преимущественно сосредоточены на женщинах. Повышение уровня эстрогена связано со снижением психопатологических и улучшением самочувствия, а также с улучшением когнитивных функций, включая беглость речи, скорость обработки информации и улучшение вербальных и моторных навыков у здоровых женщин.
В исследованиях на животных было обнаружено, что эстроген увеличивает плотность сайтов связывания серотонина в высших отделах головного мозга, включая лобную кору, и участвует в приобретении и улучшении пространственного обучения и памяти. У мужчин улучшение речевой памяти у тех, кто принимал тестостерон, сводится на нет совместным введением ингибитора ароматазы, который предотвращает превращение тестостерона в эстроген. Эти результаты хорошо согласуются с сообщениями о лучших показателях вербальной памяти у транссексуалов мужского и женского пола, проходящих терапию эстрогенами и о лучших показателях зрительной памяти у мужчин с повышенным уровнем циркулирующего эстрогена по сравнению с женщинами в период менопаузы. Более высокие уровни эстрогена также были связаны с более ослабленными симптомами депрессии у пожилых пациентов обоего пола.
Риск венозного тромбоза является еще одной проблемой при длительном применении эстрогенной терапии. Известно, что пероральная эстрогенная терапия повышает риск тромбоза глубоких вен у женщин до и после менопаузы за счет увеличения выработки факторов свертывания в печени вследствие метаболизма первого прохода. Фактически, эстрогенная терапия использовалась для лечения кровотечений у мужчин и женщин с почечной недостаточностью и другими расстройствами. Инициатива по охране здоровья женщин показала, что комбинированная терапия эстрогенами и прогестинами удваивает риск венозного тромбоэмолизма, в то время как пероральная терапия только эстрогенами увеличивает риск на 32% у женщин в постменопаузе. Однако трансдермальный эстрадиол, по-видимому, не увеличивает риск венозной тромбоэмболии у женщин в постменопаузе. Пероральные противозачаточные таблетки повышают риск венозного тромбоэмболизма более чем в два раза у женщин в возрасте от 15 до 44 лет, хотя уровень риска варьирует в зависимости от используемого прогестина.
Может ли терапия эстрогенами у мужчин повысить уровень гормонозависимого рака, это еще одна проблема. В голландском исследовании 966 мужчин и женщин транссексуалов из одной клиники дисфории наблюдались после медианы 18,5 лет. Случаев рака молочной железы не наблюдалось.
Эстроген играет ключевую роль в мужской фертильности. Циркулирующие эстрогены, а также эстрогены местного производства (от ароматизации тестостерона в местных тканях) подавляют гонадотропин-рилизинг-гормон (ГнРГ) на уровне гипоталамуса и гипофиза. Введение ингибиторов ароматазы взрослым мужчинам (с результирующим снижением эстрадиола и увеличение тестостерона) приводит к повышению ЛГ и ФСГ. Длительная терапия низкими дозами эстрогена при шизофрении может, следовательно, привести к гипогонадотрофному гипогонадизму с потенциально более низким уровнем тестостерона в сыворотке крови.
Играют ли эстрогены роль в сперматогенезе, не понятно. Высказывались опасения, что снижение фертильности человека в развитых странах в последние десятилетия может быть связано с воздействием ксеноэстрогенов.
Селективные модуляторы рецепторов эстрогенов
SERM представляют собой класс соединений, который включает обычно используемые препараты ралоксифен и тамоксифен и более новые агенты, такие как базедоксифен и лазофоксифен.
Ралоксифен
SERMs, по-видимому, оказывают подобный эстрадиолу эффект на нейрохимию головного мозга, но без вредного воздействия на ткани молочной железы и матки. В настоящее время исследователи проводят большое исследование с использованием SERM ралоксифена в качестве дополнительного лечения у женщин с шизофренией, и эти ранние, многообещающие результаты были опубликованы. SERMs имеют более целенаправленное действие на центральную нервную систему с минимальным воздействием на рецепторы эстрогена в молочной железе или других тканях половых органов. Клиническое использование SERM может обеспечить направленность активности в ключевых областях мозга, связанных с позитивными и негативными психотическими симптомами, без риска возникновения феминизирующих побочных эффектов.
Влияние ралоксифена на функцию мозга все еще изучается и, вероятно, будет сложным. Исследования на животных показали, что ралоксифен демонстрирует эстрогеноподобные благоприятные эффекты на холинергическую передачу в гиппокампе, что способствует ралоксифену в плане его потенциального улучшения когнитивной функции. Из немногих исследований, посвященных изучению эффектов ралоксифена на повышение когнитивной функции, результаты исследования MORE (5386 женщин в постменопаузе с остеопорозом) показали, что по сравнению с плацебо ралоксифен в дозе 120 мг / день, но не 60 мг / день, приводил к сниженному риску развития умеренных когнитивных нарушений у женщин в постменопаузе. Данные небольших рандомизированных исследований продемонстрировали незначительное улучшение показателей вербальной памяти после одного месяца лечения ралоксифеном (120 мг / день) у женщин в постменопаузе с остеопорозом и после 12 недель лечения ралоксифеном (120 мг / день) у женщин с болезнью Альцгеймера. Исследование влияния ралоксифена на когнитивные функции у здоровых женщин в постменопаузе выявило небольшое увеличение показателей вербальной памяти после одного месяца лечения высокими дозами, в то время как никаких других различий не было обнаружено после 12 месяцев лечения. Женщины, получавшие 120 мг ралоксифена в день, имели лучшие когнитивные результаты по сравнению с 60 мг ралоксифеном в день или группой плацебо.
9 вопросов трансфрендли эндокринологу про трансфеминный переход
— Почему оральные контрацептивы не подходят для длительного приема трансфеминным персонам?
— Потому что они содержат синтетические эстрогены — этинилэстрадиол. Ключевой момент здесь — это длительный прием. Это препарат, который при длительном приеме (чем дольше — тем больше вероятность), может вызвать самое страшное, чего мы боимся вообще от феминизирующей гормональной терапии, — венозную тромбоэмболию. Это, в принципе, вполне может закончиться летально. Кроме того, КОК (комбинированные оральные контрацептивы) содержат те антиандрогены, которые при длительном опять-таки приеме потенциальные канцерогены в отношении рака молочной железы.
Да, на КОК можно получить и хорошие результаты в плане феминизации, и может не быть сразу же побочных эффектов, но я не могу это рекомендовать. Это небезопасный вариант. Если трансженщина самостоятельно принимает КОК, то ей лучше обратиться к эндокринологу, чтобы подобрать другой препарат.
— Как понять, что схема ГТ для трансфеминной персоны подобрана правильно, и что не нужно прямо сейчас что-то менять?
— Когда со мной начинают гормональную терапию, я всегда рассказываю, в какие сроки каких изменений мы ожидаем. Естественно, мы изменения не мгновенны и нужны последовательность и терпение.
Бывает, что ко мне приходят люди, которые на самостоятельной гормонотерапии были, например, полгода. Два месяца персона принимала одно, потом она добавила к таблеткам гель, потом добавила к таблеткам еще одну таблетку, потом убрала гель, потом перешла только на таблетки, потом перешла только на гель, и на всем этом еще сдавала анализы каждые две недели. И получается, что денег потрачено много, нервов потрачено много, сориентироваться в этом и вот прямо сейчас понять, какие нужно принимать дозы, очень сложно, потому что все было слишком хаотично.
— Какими должны быть результаты ГТ для трансфеминной персоны в первые три месяца?
В первые 3 месяца будет меняться кожа, структура волос, их мягкость, происходить перераспределение жировой и мышечной ткани. У многих на эстрогенах и антиандрогенах волосы становятся мягче. Но волосы в андрогензависимых зонах на теле могут только на гормональной терапии не исчезнуть в такой мере, как хотелось бы человеку.
Как правило, достаточно быстро, в течение первых 3 месяцев происходит прекращение утренних непроизвольных эрекций. Иногда произвольных тоже. В этом случае мы обсуждаем с пациенткой, для нее это желаемый или нежелаемый эффект. И это тоже может влиять на наш выбор схемы гормональной терапии.
— А что будет происходить после 6 месяцев ЗГТ?
Рост молочных желез — это естественный и часто очень желаемый пациенткой эффект, которого мы достигаем (начала роста, а не желаемого размера!) примерно через 6 месяцев.
Через год на гормональной терапии, если все это время пациентка находилась в целевых цифрах эстрадиола крови, мы можем рассмотреть вариант добавления к терапии гормонов прогестерона (именно в плане роста молочных желез). Но тут мы опираемся на исследования, которые проводились с участием цисженщин. И хотя были довольно неплохие данные по его применению, исследований с транс*женщинами еще не было, и гарантий никаких нет. Из моего опыта — да, действительно, вполне может способствовать росту молочных желез, но тут мы заранее проговариваем, что если у мамы и бабушки первый-второй размер, то мы не ожидаем четвертого. Тут уже какие-то дополнительные вспомогательные технологии — пластические, пуш-ап и так далее.
Также обычно происходит потеря фертильности и уменьшение объема яичек в течение первых 12 месяцев ГТ.
— Существуют ли схемы ГТ для небинарных трансфеминных персон?
— В любом случае, мы ориентируемся на то, что человек хочет получить. В зависимости от желаемых эффектов терапии, иногда применяют только эстрогены без антиандрогенов, либо только антиандрогены, но и то, и другое может иметь последствия, которые могут быть желательны или нежелательны для пациента/пациентки.
— Через какой срок после начала ГТ трансфеминная персона утратит фертильность?
— Как правило, через полгода-год. Для трансфеминных персон это необратимый результат ГТ, после этого срока фертильность восстановить будет практически невозможно. Именно поэтому я рекомендую, если в будущем персона хочет иметь биологических детей, заморозить сперму в дружественном криобанке.
— Как связана орхиэктомия с приемом ГТ?
Для феминизирующей гормональной терапии недостаточно одного эстрогена. Там еще должны быть антиандрогены — препараты, подавляющие внутренний тестостерон, иначе не получим достаточного эффекта в большинстве случаев.
Дополнительные препараты — это дополнительный риск каких-то побочных эффектов. Соответственно, если человек, например, боится, побочных эффектов, или они начали развиваться, то обсуждаем разные варианты, например, орхиэктомию.
Разумеется, орхиэктомия может быть показана и сама по себе, как гендерно-аффирмативная операция, назначаемая в случае, если есть гендерная дисфория от вида гениталий.
— Увеличиваются ли риски онкологии для трансфеминных персон на ГТ?
— Рекомендуется проводить обследования по стандартным скринингам по возрастам. Повышенного риска онкологии именно из-за гормональной терапии нет, если только не использовать неподходящие для длительного приема гормональные препараты.
— Какие вообще есть риски при приеме ГТ для трансфеминных персон? В каких случаев нужно отменять препараты?
— Если у персоны планируется оперативное вмешательство или случается какое-то острое состояние, то гормональную терапию временно отменяют, это обычная практика. Перед большими операциями феминизирующую гормональную терапию отменяют за 2-3 недели. Это как раз связано с тем побочным эффектом, которого мы боимся, в виде венозной тромбоэмболии. Поскольку операция и послеоперационный период связаны со снижением двигательной активности — и это само по себе по себе фактор риска, то дополнительно мы предпочитаем не рисковать.
Отдельная история касается какого-то анамнеза по нарушениям свертываемости крови.Например: у человека выявлено генетическое заболевание, с этим связанное, или мне рассказывают (а я всегда спрашиваю), что бабушка от тромбоэмболии скончалась, у мамы тоже была какая-то история, еще у сестры, еще у кого-то, то я, скорее всего, отправлю на генетический тест в этом случае, чтобы это заболевание подтвердить. И это будет поводом обсуждать по крайней мере наиболее щадящую форму препарата — то есть гелевую, или вообще искать альтернативные варианты.
Кроме того, потенциально эстрогены у нас влияют на метаболизм желчи, ее сгущение и возможность камнеобразования. Поэтому обязательно делаем УЗИ живота, смотрим желчный пузырь, если там есть признаки сгущения желчи (билиарный сладж), то курсами применяются препараты, которые не будут давать образовываться камням. Потому что понятно, что желчная колика — очень неприятная штука. И острая хирургическая ситуация.
Что касается изменений метаболизма глюкозы на фоне феминизирующей гормональной терапии, то, чего часто боятся, но по факту я ни разу не видела, чтобы на нормальных дозах и препаратах ГТ развился сахарный диабет. В любом случае регулярно оцениваем по анализам и состоянию углеводный обмен, и, если необходимо, принимаем меры.
Заместительная гормональная терапия для мужчин с возрастным андрогенным дефицитом
Специализация: урология, андрология
Синдром возрастного андрогенодефицита у мужчин — это нарушение биохимического баланса, возникающее в зрелом возрасте по причине недостаточности андрогенов в сыворотке крови, нередко сопровождающейся снижением чувствительности организма к андрогенам. Как правило, это приводит к значительному ухудшению качества жизни и неблагоприятно сказывается на функциях практически всех систем организма. Естественно, что огромный интерес вызывают вопросы терапии андрогенного дефицита, поскольку именно она ставит сложную задачу перед врачом-клиницистом: выбрать из широкого арсенала методов и препаратов гормональной терапии наиболее оптимальный, сочетающий в себе качество, эффективность, а также удобство в применении.
В настоящее время врачи-урологи и андрологи наиболее часто применяют заместительную терапию тестостероном. Данный метод позволяет решить целый ряд задач: снизить симптомы возрастного андрогенодефицита путем повышения либидо, общей сексуальной удовлетворенности, уменьшить выраженность либо полностью ликвидировать вегетососудистые и психические расстройства. Кроме того, если заместительная терапия тестостероном применяется более 1 года, у пациентов наблюдается повышение плотности костной массы, снижение выраженности висцерального ожирения, а также нарастание мышечной массы. Также после длительного курса лечения нормализуются лабораторные параметры: наблюдается повышение уровня гемоглобина или количества эритроцитов, снижение уровня ЛПОНП (липопротеинов очень низкой плотности) и ЛПНП (липопротеинов низкой плотности) при неизмененном уровне ЛПВП (липопротеинов высокой плотности). Многие авторы считают, что такого эффекта можно достичь, добившись восстановления концентрации тестостерона в крови до нормального уровня (10–35 нмоль/л). Следует также учитывать, что *17α-алкилированные препараты тестостерона флуоксиместеролон и метилтестостерон обладают выраженной гепатотоксичностью, оказывая токсическое и канцерогенное влияние на печень, а также отрицательно воздействуют на липидный спектр крови (резкое повышение уровня атерогенных и снижение уровня антиатерогенных липопротеидов). Поэтому применение этих производных тестостерона в клинической практике было прекращено.
В настоящее время из пероральных препаратов предпочтение отдается тестостерону ундеканоату (Андриол). Указанный эфир тестостерона не подвергается первичному печеночному метаболизму, так как всасывается в лимфатическую систему, минуя печень. После гидролиза тестостерона ундеканоата в лимфатической системе в системный кровоток поступает тестостерон, который оказывает лечебное действие как сам по себе, так и через свои основные метаболиты – дигидротестостерон (ДГТ) и эстрадиол, обусловливающие полный спектр андрогенной активности тестостерона. Таким образом, тестостерона ундеканоат сохраняет свою активность при пероральном применении. Вместе с этим, минуя систему воротной вены и прохождение через печень, тестостерона ундеканоат не оказывает гепатотоксического и гепатоканцерогенного действия. Период полувыведения препарата из плазмы составляет 3–4 часа. В связи с этим режимом дозировки тестостерона ундеканоата является 2-кратный прием в течение суток, это не всегда удобно для пациентов. Исходя из собственного опыта, мы считаем, что Андриол является достаточно мягким препаратом и помогает только в случаях начальных и минимальных проявлений возрастного андрогенного дефицита.
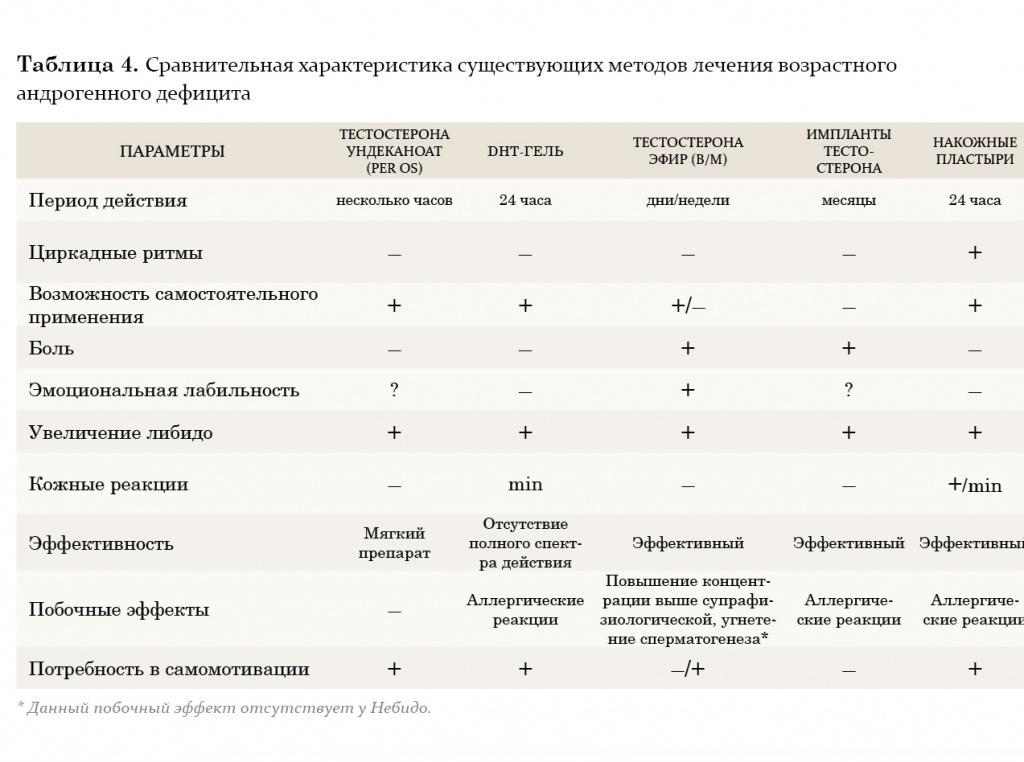
Внутримышечные инъекции пролонгированных эфиров тестостерона также являются широко применяемым методом заместительной терапии у мужчин с гипогонадизмом. Два наиболее известных эфира тестостерона – тестостерона ципионат и тестостерона энантат, имеют похожую фармакокинетику. При внутримышечном введении этих препаратов создается депо, из которого препарат высвобождается в кровеносное русло. В течение первых 2–3 дней после введения уровень тестостерона повышается до супрафизиологических цифр, а затем медленно снижается на протяжении последующих 2 недель до субнормальных значений. Положительной стороной этих препаратов является длительность терапевтического действия. Тем не менее резкие изменения в уровне тестостерона, зачастую ощущаемые самим пациентом в виде подъемов и снижения либидо, общего самочувствия, эмоционального статуса, являются нежелательными качествами данных препаратов. В связи с этим большие надежды возлагаются на новый препарат Небидо (Шеринг), фармакокинетика которого значительно отличается от других эфиров тестостерона. Небидо представляет собой тестостерона ундеканоат и является препаратом, не обладающим пиком повышения концентрации.
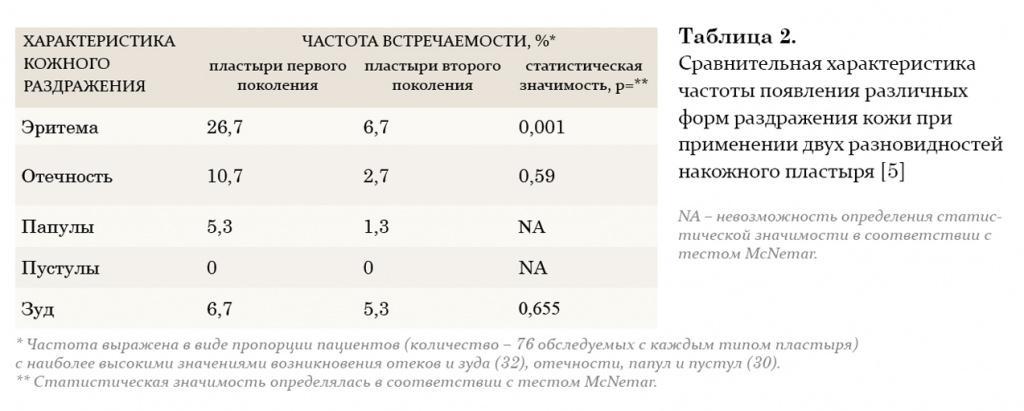
На протяжении двух последних десятилетий большое внимание уделяется исследованию преимуществ трансдермального применения препаратов тестостерона. Мошоночные пластыри обладают эффективным действием, и некоторые пациенты считают их наиболее удобным методом лечения. Накожные пластыри наиболее хорошо воспринимаются пациентами и дают эффективный уровень тестостерона в сыворотке крови. Тем не менее существуют некоторые различия между этими двумя разновидностями пластырей относительно их аллергогенного потенциала: при применении накожных пластырей отмечается гораздо большая частота возникновения аллергических реакций и раздражения кожи, чем при применении мошоночных пластырей.
Гель тестостерона обладает всеми преимуществами пластырей и не вызывает развития кожных реакций. Единственный его недостаток заключается в наличии возможности контакта геля с партнершей и недостаточном количестве долговременных исследований по его применению.
Трансдермальный путь введения тестостерона позволяет избежать его первичного метаболизма в печени и инактивации, как это происходит при применении пероральных андрогенных препаратов, а также позволяет имитировать циркадные ритмы высвобождения физиологического немодифицированного тестостерона и его естественных метаболитов, эстрадиола и ДГТ. К тому же терапию с использованием пластырей и геля в случае необходимости можно легко прервать. К положительным моментам этого метода лечения также относится низкий риск возникновения лекарственной зависимости.
Европейский препарат 5-α-дигидротестостерон-гель (ДГТ) хотя и признан эффективным, однако неизвестно, оказывает ли изолированное применение неароматизированного андрогена, каким является ДГТ, такое же действие, как тестостерон, в связи с тем, что метаболиты тестостерона включают эстрадиол. По мнению многих авторов, применение препарата не рекомендуется, так как ДГТ вследствие невозможности превращения в эстрадиол не обладает полным спектром терапевтических свойств тестостерона (например, влиянием на костную ткань и сердечно-сосудистую систему).
Некоторые из препаратов заместительной терапии, такие как тестостерона ундеканоат, ДГТ-гель и мошоночные пластыри, вызывают существенное увеличение концентрации ДГТ в сыворотке крови. ДГТ известен как главный андроген простаты, и в связи с этим проводилось много дискуссий по поводу способности его вызывать заболевания предстательной железы. Однако, несмотря на эти предположения, в последнее 10-летие не зафиксировано данных в пользу увеличения частоты возникновения патологии простаты при назначении препаратов ДГТ.
Таким образом, существует множество препаратов заместительной андрогенотерапии, однако все они имеют те или иные побочные эффекты, а также обладают угнетающим действием на сперматогенез. В последнее время появляется все больше работ, демонстрирующих вторичный характер возрастного андрогенного дефицита. Согласно материалам ВОЗ, получены данные о сохранении секретирующей функции клетками Лейдига у пожилых мужчин, что позволило ученым предложить принципиально новый подход в лечении возрастного андрогенного дефицита, основанный на стимуляции синтеза эндогенного тестостерона.
Однако не стоит забывать, что наряду с абсолютными противопоказаниями для заместительной терапии андрогенами (рак грудной и предстательной желез) существуют и дополнительные (доброкачественная гиперплазия предстательной железы с выраженной обструкцией, пролактинома, полицитемия). К относительным противопоказаниям относятся нарушения сна в виде апноэ, обструктивные заболевания легких, интенсивное курение.
К побочным эффектам андрогенов относятся усиление ночного апноэ, полицитемия, гинекомастия, приапизм, задержка жидкости, повышение АД, отеки, увеличение размеров простаты, торможение сперматогенеза.
То есть сегодня существуют методы лечения возрастного андрогенного дефицита, которые можно разделить на две группы, принципиально различающиеся по механизму действия:
заместительная терапия экзогенными андрогенными препаратами; терапия, стимулирующая синтез эндогенного тестостерона.
Таким образом, можно сказать, что оптимального для всех средства для лечения возрастного андрогенного дефицита у мужчин не существует. И к выбору препарата следует подходить строго индивидуально, учитывая возраст пациента, индекс массы тела, необходимость сохранения сперматогенеза, показатели гематокрита и сопутствующие заболевания.




