что такое гонит коленного сустава
Синовит коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Коленный сустав окружен плотной соединительнотканной капсулой (сумкой), которая, не ограничивая движения, обеспечивает целостность сочленения. Сумка с внутренней стороны покрыта синовиальной оболочкой, вырабатывающей жидкость, которая служит для уменьшения трения и улучшает амортизацию при движении. Синовит коленного сустава – это воспаление синовиальной оболочки, характеризующееся накоплением экссудата в суставной сумке.
Рассказывает специалист ЦМРТ
Дата публикации: 11 Мая 2021 года
Дата проверки: 11 Мая 2021 года
Содержание статьи
Причины синовита коленного сустава
Синовит коленного сустава не является самостоятельным заболеванием – это последствие других патологических процессов (болезней, травматических повреждений), протекающих в организме.
Причины развития синовита делят на две группы: инфекционные и неинфекционные (асептические).
Симптомы синовита коленного сустава
Клиническая картина синовита колена зависит от формы воспаления.
К общим симптомам синовита коленного сустава относятся:
Неинфекционная форма синовита развивается медленно. Первый признак – это дискомфортные ощущения в области пораженного колена, которые обусловлены повышенным давлением жидкости на структуры сочленения. Постепенно присоединяются остальные симптомы.
Инфекционный синовит начинается остро с симптомами интоксикации: подъем температуры до высоких цифр, головная боль, озноб, слабость, тошнота, рвота. Местно в области колена кожа гиперемирована, горячая на ощупь, пальпация вызывает резкую боль.
Стадии развития синовита коленного сустава
Выделяют 4 стадии прогрессирования синовита:
Как диагностировать
Диагноз ставится на основании жалоб, данных анамнеза пациента, результатах клинического осмотра. Для уточнения диагноза с целью выбора тактики лечения применяют следующие лабораторные и аппаратные методы обследования:
Гнойный артрит
Воспалительный процесс в суставе гнойного характера – это заболевание, требующее неотложной стационарной помощи. При отсутствии такой помощи многократно возрастает не только риск полной инвалидности, но и угроза жизни больного. При подозрении на гнойный артрит нужно немедленно обращаться к врачу. Это позволит избежать тяжелых осложнений.
Общее описание болезни
Бактериальный или гнойный артрит – это воспаление сустава, вызванное гноеродными бактериями. Заболевание начинается остро и быстро прогрессирует, создавая угрозу жизни больного, поэтому требует неотложной помощи.
Гнойные (пиогенные) артриты повсеместно распространенное явление, заболеваемость колеблется от 2 до 10 случаев на 100 тыс. населения. По статистике от четверти по половины больных после такого гнойного воспалительного процесса становятся инвалидами. Спасти не удается около 5% пациентов.
Код (коды)пиогенного артрита по МКБ 10 M00-M99. При выявлении инфекционного возбудителя определенного вида код МКБ уточняется:
Причины гнойного артрита
Причиной заболевания является проникновение гноеродных бактерий в суставную полость. Это может произойти при:
Самым частым возбудителем инфекции является золотистый стафилококк (около 70% от всех случаев пиогенного артрита). При хронических аутоиммунных воспалительных процессах (ревматоидном артрите), кожных инфекциях и открытых травмах возбудителем гнойной инфекции чаще всего является гемолитический стрептококк группы А. «Виновниками» заболевания могут быть пневмококки, синегнойная и кишечная палочки и другие возбудители.
При попадании гноеродной инфекции в суставную полость развивается нагноение. Воспаляются и разрушаются суставная капсула, хрящ, а затем и околосуставные ткани. На месте разрушения разрастается сначала соединительная, а затем костная ткань, вызывая неподвижность сустава (анкилоз). Одновременно нарушается общее состояние организма, особенно, если гной попадает в кровь и разносится в различные органы и ткани с образованием в них пиогенных очагов (сепсис).
К группе риска по развитию гнойного артрита относятся лица:
Классификация
По происхождению гнойные артриты делятся на:
По характеру изменения в тканях выделяют формы:
Симптомы гнойного артрита
Первые признаки
Острый гнойный артрит в большинстве случаев начинается внезапно, с высокой температуры тела, озноба, головной боли, недомогания. Одновременно появляется покраснение (гиперемия) и отек околосуставных тканей над пораженным суставом, сопровождающиеся сильными болями. Поражается обычно один сустав, чаще всего тазобедренный или коленный.
Подострое начало заболевания также встречается, но реже. Температура тела при этом нормальная или субфебрильная (слегка повышенная), из общих нарушений может беспокоить слабость и недомогание. Суставы отекают незначительно, но болевой синдром присутствует всегда. Особенно трудно заметить воспаление в тазобедренных и крестцово-подвздошных суставах. Часто процесс вначале носит асептический характер и только потом у же появляются явные симптомы нагноения.
Множественное поражение суставов встречается при наличии у больного хронического артрита, в первую очередь – ревматоидного (РА). Первичные проявления пиогенного артрита редко бывают выражены, так как больные принимают противовоспалительные препараты. У таких пациентов нагноения редко выявляются на ранних стадиях.
Все это признаки могут появиться после эндопротезирования – замены разрушенного сустава на искусственный. Нагноение может развиваться в первые 3 месяца после операции или в более поздний период при попадании инфекции в суставную полость с поверхности кожи или с током крови из отдаленных очагов.
Явные симптомы
Начавшийся пиогенный артрит самостоятельно не пройдет, он будет прогрессировать. Нарастают, как общие симптомы (лихорадка, интоксикация), так и местные: болевой синдром, покраснение и отечность над воспаленным суставом. Больной не может пошевелить конечностью и принимает вынужденное положение, позволяющее ему хоть как-то уменьшить боль. Если в этот период ему не будет оказана медицинская помощь, начнутся тяжелые осложнения.
У детей чаще всего поражаются тазобедренные суставы. Иногда артрит протекает остро, с выраженными общими и местными симптомами. Но достаточно часто ребенок просто ощущает боль в конечности при движении. Большой объем мягких тканей над тазобедренным суставом не позволяет сразу увидеть признаки воспаления.
Когда обращаться к врачу
Гнойный артрит – это тяжелое, опасное для жизни заболевание, поэтому к врачу следует обращаться при появлении следующих симптомов:
Чем опасно заболевание
Течение пиогенного воспалительного процесса в суставах зависит от вирулентности (способности причинять вред организму больного) возбудителя инфекции, состояния иммунитета больного, наличия у него хронических заболеваний. При отсутствии лечения заболевание в любом случае прогрессирует, переходя из стадии в стадию с разрушением сустава и тяжелыми осложнениями.
Стадии
Стадии пиогенного артрита по НИИ им. Вишневского:
Возможные осложнения
При отсутствии лечения нагноительные процессы дают тяжелые осложнения:
Что делать при подозрении на гнойный артрит
Возможные локализации
Пиогенные артриты чаще всего развиваются в одном суставе. Но у лиц, страдающих ревматоидным артритом, возможно развитие гнойных полиартритов.
Хондропротекторы что это как выбрать, насколько они эффективны
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
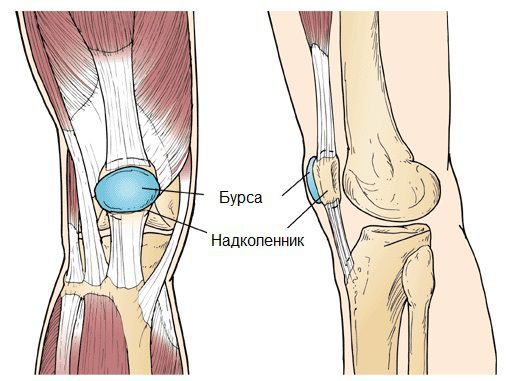
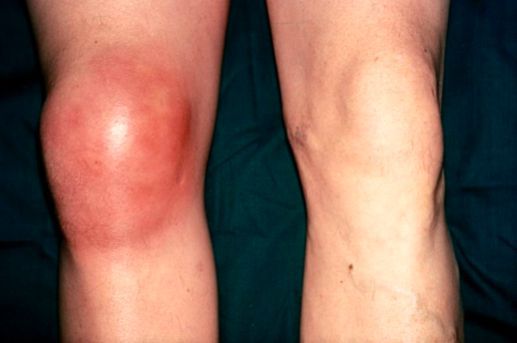
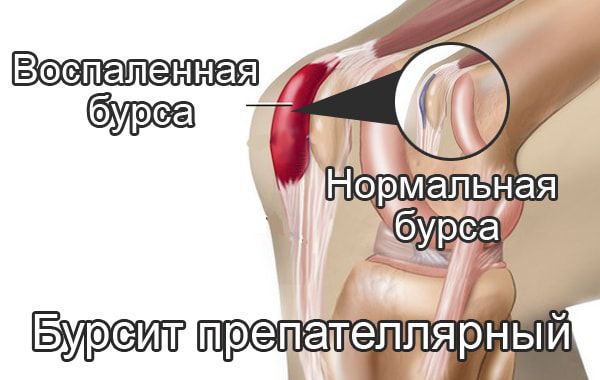
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
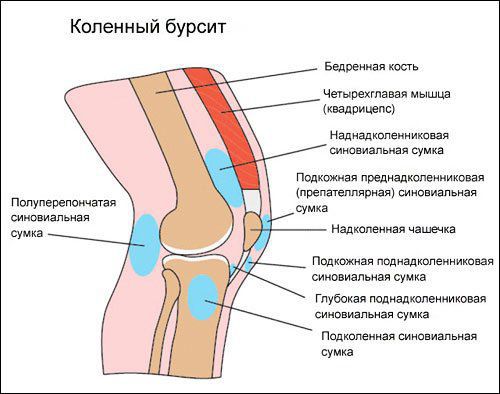
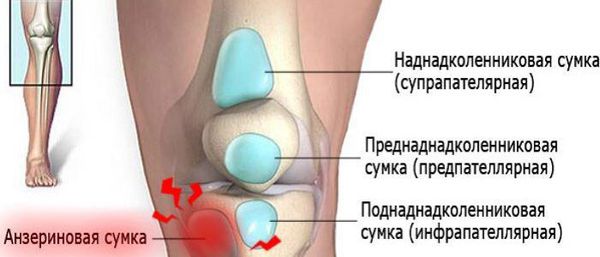
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
Причины возникновения бурсита коленного сустава могут быть различными [5] :
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
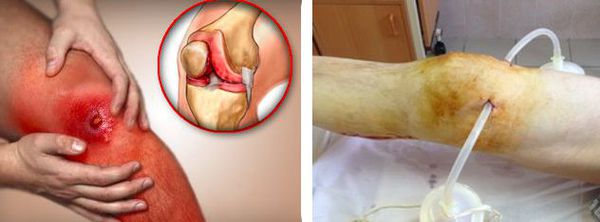
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
В инструментальную диагностику входит:
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
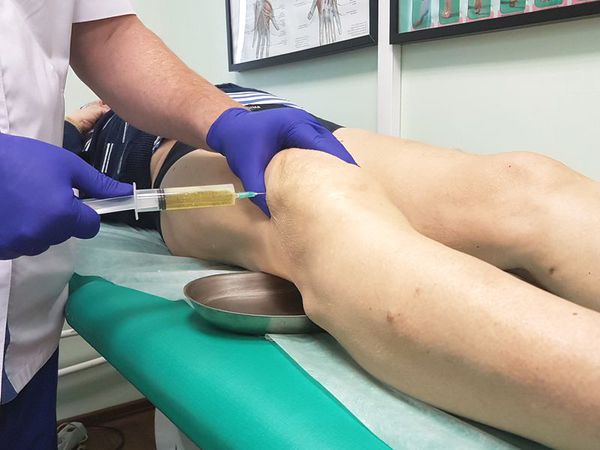
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
«Это болезнь молодых». Что такое синовит коленного сустава?
Оказывается, даже хронический тонзиллит может стать причиной синовита коленного сустава — заболевания, которым чаще страдают молодые люди.
Почему воспаляются колени, какой вид спорта может им навредить и как коронавирус влияет на наши суставы, рассказала Галина Геннадьевна Степанюк, врач-ревматолог медицинского центра «Томография».
— Что такое синовит коленного сустава? Какие симптомы сопровождают это заболевание?
— Каждый сустав окружен синовиальной оболочкой. Воспаление этой оболочки и называют синовитом коленного сустава.
Причины возникновения заболевания:
Классическая история — хронический тонзиллит. Человек может жить с ним всю жизнь, но при одном из обострений (например, после переохлаждения) эта инфекция может стать причиной развития синовита.
Самое главное при лечение синовита — выявить причину. От этого зависит выбор специалиста.
Если была травма, а других заболеваний нет, значит, за лечением необходимо отправиться
к травматологу. В остальных случаях болезнью должен заниматься ревматолог.
— Какие факторы провоцируют возникновение болезни?
— Любые факторы, негативно влияющие на иммунитет, могут спровоцировать возникновение синовита — путем обострения скрытой или хронической инфекции. Также стресс, например, может усугубить течение псориаза, а это в свою очередь станет толчком для развития воспаления сустава.
Вредят суставам и чрезмерные нагрузки. Например, человек всю жизнь не занимался спортом и вдруг в один миг решил стать спортсменом, но наращивал нагрузку не постепенно. На это суставы могут отреагировать легкими отеками. В таких случаях, если ограничить физкультуру, в течение нескольких дней симптоматика уходит, не требуя никакого лечения. Однако если через неделю состояние не улучшилось, необходимо обращаться к врачу.
Ни в коем случае нельзя греть воспаленный сустав: это только ухудшит состояние.
— Как часто возникает эта проблема? Кто в группе риска?
— Синовит — в основном болезнь молодых. Это касается синовитов, развившихся и на фоне инфекций и аутоиммунных заболеваний, и на фоне спортивных травм.
Иногда синовит возникает вследствие остеоартроза, и это уже более возрастные пациенты, чаще — с избыточной массой тела. В группе риска и любители ненормированных «дачных» нагрузок.
— Какие методы диагностики существуют?
— Методов может быть несколько.
— Каким должно быть лечение?
— Лечение синовита всегда зависит от причины, вызвавшей заболевание. Подчеркиваю: если причина — травма, то лечением будет заниматься ортопед-травматолог. В остальных случаях это дело врача-ревматолога.
В редких, крайних случаях, если никакие другие меры не помогают избавиться от синовита, делается синовэктомия — частичное удаление синовиальной оболочки с целью уменьшения выработки ею воспалительной жидкости. При этом, если синовит вызван доброкачественной опухолью, оперативное вмешательство неизбежно.
— Как долго длится лечение?
— Как правило, суставы лечатся долго, а начинать лечение лучше как можно раньше.
Если не лечить синовит, воспалительный процесс переходит в хроническую форму. Быстро прогрессирует артроз, страдает сустав, уменьшается суставная щель, и в перспективе перед пациентом может встать необходимость замены сустава.
Гонит коленного сустава
Нередко причиной боли и ограничения подвижности в коленном суставе является заболевание гонит. В научных статьях и медицинских справочниках оно может значиться как артрит коленного сустава или гонартрит. Это альтернативные названия данной патологии, протекающей с поражением коленного сочленения. Как и артриты любой другой локализации, гонит – результат воспалительного процесса в суставе.
Болезнь неоднородна по этиологии, клиническому течению и исходу. Может развиваться медленно и постепенно или стремительно, сопровождаясь ярко выраженной симптоматикой. В некоторых случаях итогом становится полная утрата функций нижней конечности и установление инвалидности. Знание симптомов, основных закономерностей, раннее выявление и правильно подобранное лечение помогут замедлить скорость развития гонита и облегчить жизнь больному.
Характеристика недуга
Гонит – это довольно распространенное заболевание, обуславливающее проблемы с опорно-двигательным аппаратом. Встречается в любом возрасте. Обычно рассматривается как самостоятельная нозологическая единица (моноартрит), но может развиться во вторичной форме, быть связано с другой патологией, выступать одним из проявлений полиартрита (когда воспаляется сразу несколько суставов – одновременно либо последовательно). Термин «гонит» имеет древнегреческие корни, произошел от слова «gonitis», что буквально переводится как «воспаление колена» (gony означает колено, суффиксом –itis обозначают воспалительные процессы).
Основными характерными признаками гонита являются:
- увеличенная в размере коленная чашечка, измененная форма сустава, значительная сглаженность рельефа; местная болезненность, усиливающаяся при нагрузке боль; локальное повышение кожной температуры; кожа в районе колена гиперемирована, лоснится; больной вынужден находиться в положении, при котором нога немного согнута в колене; расстройство двигательной функции.
Причины развития гонита
Течение гонита отличается большой вариабельностью и во многом зависит от этиологии воспалительного процесса. Причин формирования воспаления в коленном сочленении известно много, их принято группировать, выделяя:
- патология аутоиммунной природы – анкилозирующий спондилоартрит, ревматоидный артрит, коллагенозы, саркоидоз; инфекция – стрептококковая, туберкулезная, бруцеллез, дизентерия, гонорея, сифилис. Первопричиной гонита может выступать любая мочеполовая или кишечная инфекция; гнойные процессы – сепсис, проникновение гноеродной микробной флоры, абсцесс, остеомиелит ; подагра; псориаз (редко); пирофосфатная артропатия; аллергическое заболевание – лекарственная, сывороточная болезнь, геморрагический васкулит; синдром Рейтера; паракарциноматозный артрит (осложнение злокачественной опухоли); длительно прогрессирующий гонартроз; ревматизм; интермиттирующий гидрартроз (водянка сустава).
Классификация и разновидности гонита
Основной критерий классификации – происхождение воспалительного процесса в коленном сочленении. К наиболее распространенным видам относят: ревматоидный, туберкулезный, ревматический, гнойный гонит и инфекционно-аллергический. Гнойный гонит коленного сустава в свою очередь подразделяется на пневмококковый, септический, флегмонозный, гонорейный и прочие специфические формы.
Если инфекционный агент попал в коленный сустав через кровь или вместе с током лимфы, то возникает реактивный гонит. Для него характерно одностороннее поражение, потому развивается либо левосторонний гонит, либо правосторонний. Обычно эта форма заболевания проявляется спустя 1-4 недели после перенесенной инфекции.
По способу заражения различают гонит гнойный:
- первичный – имеет место прямой (контактный) путь инфицирования. Это когда инфекция занесена непосредственно при проникающем ранении, глубоком повреждении тканей с созданием открытой раны, при постановке уколов или в процессе оперативного вмешательства; вторичный вариант – распространение инфекции реализовалось гематогенным или лимфогенным путем. Возбудитель инфекции передался от первичного очага – смежных органов или тканей.
Второй важный критерий – по клиническому течению. Существует гонит:
- острый – внезапное, быстрое развитие клиники, симптомы выражены ярко; хронический – признаки воспаления стерты, боль в колене появляется только при движении, наблюдается стойкое утолщение пораженного сустава. Данная форма гораздо сложнее поддается лечению.
По характеру экссудата, скопившегося в результате воспалительного процесса в тканях и полостях коленного сочленения, гонит классифицируется на следующие виды:
- серозный – через стенки кровеносных сосудов просачивается почти прозрачная жидкость. Такой экссудат легко рассасывается; гнойный – выделяется мутная вязкая жидкость зеленоватого цвета. Этот вид экссудата типичен для воспаления, вызванного гноеродными бактериями и патогенными грибками. Приводит к обширному поражению, распространяясь на слизистые сумки, связки, мягкие ткани. Гной может прорваться в ткани голени, бедра. Требует своевременного комплексного лечения; серозно-гнойный – смешанный тип, когда присутствуют элементы обоих видов. При отсутствии лечения экссудат меняется, ткани пропитываются сначала серозно-гнойным отделяемым, затем гнойным.
Клиническая картина
Симптомы разделяют на общие (типичные признаки воспаления) и специфические, свойственные конкретной форме гонита. Основные характерные признаки (боль в колене, припухлость, гиперемия, трудность сгибания конечности, ограничение движений) заставляют обратить внимание на проблему и обратиться к врачу, специфические симптомы помогут распознать разновидность гонита и назначить адекватное лечение.
Такими отличительными и определяющими симптомами являются:
- острый гнойный процесс – сильные боли в области колена, ухудшение общего состояния, изнуряющая лихорадка, когда подъем температуры чередуется с быстрым спадом, озноб, контрактура (больной не может полностью согнуть или разогнуть ногу); гонорейный гонит – часто протекает в виде моноартрита и имеет острое или подострое течение, сопровождается нестерпимой суставной болью, лихорадочным состоянием, плохим самочувствием. Приводит к разрушению гиалинового хряща и опорной площадке сустава, полной неподвижности сочленения; туберкулезная форма – незначительная упорная боль, атрофия мышц нижней конечности, феномен «плавающего надколенника», безболезненная припухлость колена, костно-деструктивные изменения, порочное положение конечности. Наблюдается нарастание симптомов, цикличность процесса, смена клинических периодов – стадии стихания, фазы обострения, рецидивы; деформирующий гонит (артрит-артроз) – видимая деформация колена, боль, усиливающаяся в покое, беспокоящая в ночные часы; ревматоидный – постоянная боль, обездвиживание сустава, вовлечение в процесс других сочленений, симметричность поражения (страдают оба колена).
Диагностика заболевания
Схема лечения гонита коленного сустава напрямую зависит от причины, ставшей толчком к его развитию. Задача врача – построить клиническую картину и правильно идентифицировать симптомы. Если у пациента подтвердилась первичная травма, инфекция, аллергическое заболевание или дегенеративно-дистрофическое поражение, трудностей с установкой диагноза обычно не возникает.
Применяются стандартные диагностические методы, включающие:
- тщательный опрос и визуальный осмотр больного; проведение и расшифровку анализа крови; инструментальное исследование – артрографию, компьютерную томографию, КТ с контрастом; забор и всестороннее изучение синовиальной жидкости и участка хряща; артроскопическую биопсию синовиальной мембраны под визуальным контролем.
Лечение гонита
Подобрать нужные препараты, режим дозирования, назначить специфические процедуры может только профильный специалист, в большинстве случаев им является артролог или ревматолог. Лечение может контролироваться хирургом-травматологом, венерологом, ортопедом. В тяжелых случаях больного госпитализируют. Основное условие успешного излечения – устранение причины воспаления.
Согласно общим принципам лечения гонита для решения терапевтических задач используются:
- медикаментозные средства – для обезболивания и купирования воспалительной реакции выписывают препараты нестероидного действия или глюкокортикостероиды; назначают курс антибиотиков (по показаниям) в виде таблеток или инъекций; прием десенсибилизирующих препаратов; постельный режим в целях обеспечения ограничения нагрузки на колено, наложение кокситной гипсовой повязки либо ношение специального тутора; специфические процедуры – дренирование (отсасывание экссудата, гнойного содержимого), артроскопическое орошение суставной полости лекарственными препаратами; проведение общеукрепляющей терапии – применяют иммуномодуляторы, назначают витамины, белковую и кальциевую диету (при подагре показана низкопуриновая диета), при гнойно-септических процессах проводят переливание крови; физиотерапевтические методы – магнитотерапия, массаж, парафиновые ванночки, аппликации, радонотерапия, санаторное лечение, плавание; лечебная физкультура – комплекс упражнений подбирается индивидуально в зависимости от состояния больного и его физических возможностей. ЛФК применяется после купирования острого процесса с целью реабилитации, предупреждения развития атрофии. Она позволяет сохранить или восстановить подвижность, укрепить мышцы, связки, улучшить кровоснабжение и питание суставных структур.
Прогноз зависит от поражающего фактора и выраженности воспаления. Некоторые разновидности гонита полностью обратимы, отдельные формы (гнойная, туберкулезная) требуют длительного лечения и могут привести к серьезным нежелательным последствиям вплоть до утраты двигательной активности.