Что вводят при гипертоническом кризе
Неосложненный гипертонический криз
Поделиться:
Гипертоническая болезнь встречается так часто, что стала уже чем-то обыденным и привычным, от чего люди отмахиваются: ну подумаешь, поднялось давление, выпью привычную таблеточку, полежу и пройдет. Однако все не так просто, как кажется.
Неотложный случай
Как и многие хронические заболевания, гипертоническая болезнь чревата неотложными состояниями, а именно кризами. Криз — это повышение артериального давления (АД) выше привычных значений, сопровождающееся клиническими симптомами, и требующее немедленного контролируемого снижения.
«Выше привычных значений» — это важно. Бытует мнение, что у гипотоников гипертонических кризов быть не может, однако это не так. При повышении АД от привычных 90/60 до значений 130/80 (которые по общепринятой классификации считаются нормальными) у человека может возникнуть самый настоящий криз.
Читайте также:
Гипертонический кризис
«Контролируемое снижение» — тоже важный момент. Нельзя выпить все лекарства, до которых дотянулся, и на этом успокоиться. В общем случае в течение первых 2 часов терапии показатели должны снизиться не более чем на 25 %. Слишком быстрое снижение давления в такой ситуации чревато ишемическими осложнениями (транзиторной ишемической атакой и даже инсультом) и обмороками, поэтому динамику АД необходимо отслеживать.
Кризы бывают неосложненные и осложненные. Неосложненные, о которых речь в этой статье, по механизму возникновения делятся на гиперкинетические, гипокинетические и эукинетические.
Из чего «состоит» давление
Артериальное давление определяется двумя компонентами. Общее периферическое сосудистое сопротивление (ОПСС) — то, насколько «упруги» артериолы, венулы и капилляры. Это сопротивление сосудов давлению крови изнутри. Если жесткость сосудов повысилась, давление в системе возрастает.
Второй — минутный объем сердца, т. е. объем крови, выбрасываемый сердцем за одну минуту. Если сердце начинает работать в усиленном режиме, ему начинает «не хватать» крови, и организм выводит в основное сосудистое русло запасной объем — кровь, которая до поры до времени хранилась в специальных сосудах-депо. Давление снова увеличивается.
Гиперкинетический криз
Кризы этого типа встречаются чаще и более свойственны людям, которые болеют не очень давно (либо тем, у кого болезнь развивается медленно). Их еще называют сердечными или систолическими — потому что триггером для их возникновения является усиление работы сердца, при этом сильнее поднимается «верхнее» (систолическое) давление.
Такой криз возникает внезапно, без предвестников, с резкой сжимающей или пульсирующей головной болью; возможны тошнота, рвота, «мушки» перед глазами, покраснение лица, шеи, груди. В период повышения давления пациенты возбуждены, жалуются на прилив жара, иногда — на боли в области сердца. Пульс, как правило, учащен по сравнению с обычным.
Гипокинетический и эукинетический кризы
Гипокинетический криз обычно настигает людей с длительным гипертоническим стажем. Это сосудистый (диастолический) криз: он возникает в связи с ростом ОПСС и отличается тем, что в большей степени повышается «нижнее» АД.
В отличие от гиперкинетического этот вариант развивается постепенно, иногда в течение нескольких дней, и практически всегда имеет предвестники. Пациенты отмечают нарастающие вялость и сонливость, ухудшение слуха и зрения, нерезкую, но упорную и постепенно усиливающуюся головную боль. Пульс либо нормальный, либо замедлен.
Эукинетический криз занимает промежуточное положение, обладая чертами обоих типов. С точки зрения симптомов он больше напоминает нерезко выраженный гиперкинетический вариант.
«Две большие разницы»
Понятно, что сбои в работе разных структур лечить будут тоже по-разному — поэтому не стоит удивляться, если вызванная бригада СМП дает вам не те рекомендации, какие неделю назад давала вашему соседу или коллеге. При гиперкинетическом кризе основная задача терапии — немного «успокоить» сердце. Для этого часто используют знакомые многим бета-блокаторы (пропранолол, эсмолол). А вот при гипокинетическом варианте их применять не только бессмысленно, но и опасно. В этом случае врач скорее использует вазотропные антагонисты кальция — лекарства, которые расширяют периферические сосуды (нифедипин).
Отдельно нужно сказать про очень популярный в России клонидин (клофелин). На сегодняшний день его пытаются полностью вывести из оборота. Но у бригад СМП и в ряде больниц часто ничего другого просто нет в арсенале. Кроме того, он очень дешев, поэтому существуют пациенты, привыкшие к клофелину. У них при отмене возникает гипертонический криз, который можно быстро снять только клофелином же. Согласно современным клиническим рекомендациям, это единственное показание для применения данного препарата.
Всем остальным следует помнить, что клофелин для снижения давления/лечения гипертонической болезни/купирования кризов применять НЕЛЬЗЯ. У клофелина есть коварная особенность: в первые 10–20 минут после приема он… существенно повышает АД. При кризе, когда организм и так находится на грани своих возможностей к адаптации, это может оказаться фатальным. Поэтому если есть возможность заменить клофелин другим препаратом, пусть даже за свой счет, — заменяйте. Здоровье дороже.
Товары по теме: [product strict=»анаприлин»](пропранолол), [product strict=»нифедипин»](нифедипин)
Догоспитальная помощь при внезапном повышении артериального давления и гипертензивном (гипертоническом) кризе
Резкое, внезапное повышение артериального давления (АД) до индивидуально высоких величин при минимальной субъективной и объективной симптоматике принято считать «неосложненным гипертензивным (гипертоническим) кризом». При наличии же бурных или опасных
Резкое, внезапное повышение артериального давления (АД) до индивидуально высоких величин при минимальной субъективной и объективной симптоматике принято считать «неосложненным гипертензивным (гипертоническим) кризом». При наличии же бурных или опасных для жизни проявлений с субъективными и объективными признаками церебральных, сердечно-сосудистых и вегетативных нарушений речь может идти об «осложненном гипертензивном кризе», или собственно «гипертензивном (гипертоническом) кризе».
Внезапное повышение АД может провоцироваться нервно-психической травмой, употреблением алкоголя, резкими колебаниями атмосферного давления, отменой гипотензивной терапии и другими факторами. При этом ведущую роль играют два основных патогенетических механизма:
С точки зрения определения объема необходимой лекарственной терапии, а также дальнейшего прогноза представляют интерес две классификации, основанные на клинической картине гипертонического криза (ГК). В зависимости от особенностей центральной гемодинамики выделяют кризы гипер- и гипокинетические (табл. 1).
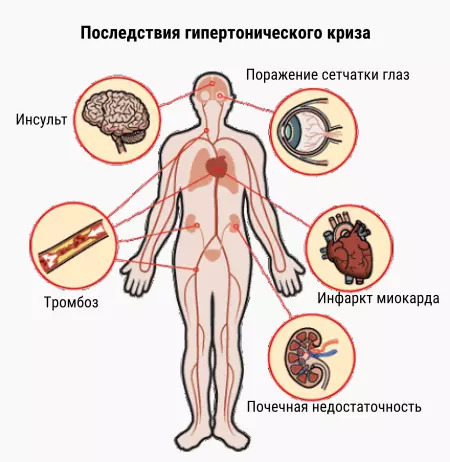
Возможные осложнения ГК представлены в табл. 2.
Диагностика ГК основывается на следующих основных критериях:
При лечении внезапного повышения АД, не сопровождающегося бурной клинической картиной и развитием осложнений, требуется обязательное врачебное вмешательство, которое, однако, не должно быть агрессивным. Следует помнить о возможных осложнениях избыточной гипотензивной терапии — медикаментозных коллапсах и снижении мозгового кровотока с развитием ишемии головного мозга. Особенно постепенно и осторожно (не более чем на 20-25% от исходного в течение 40 минут) следует снижать АД при вертебробазилярной недостаточности и появлении очаговой неврологической симптоматики; при этом больной должен находиться в горизонтальном положении в связи с возможностью более резкого снижения АД. В подавляющем большинстве случаев для лечения внезапного повышения АД возможно сублингвальное применение лекарственных средств.
При отсутствии значительной тахикардии терапию неосложненного криза целесообразно начинать с приема 10-20 мг нифедипина (например, кордафлекса 2 производства EGIS, Венгрия) под язык. Препарат отличается предсказуемым терапевтическим эффектом: в подавляющем большинстве случаев через 5-30 минут начинается постепенное снижение систолического и диастолического АД (на 20-25%) и улучшается самочувствие пациента, что позволяет отказаться от некомфортного, а иногда и опасного для пациента парентерального применения гипотензивных средств. Продолжительность действия принятого таким образом (под язык) препарата — 4-5 часов, что дает возможность начать в это время подбор плановой гипотензивной терапии. При отсутствии эффекта прием нифедипина можно повторить через 30 минут. Клинические наблюдения показывают, что препарат тем более эффективен, чем выше уровень исходного АД. Побочные эффекты нифедипина связаны с его вазодилатирующим действием: сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, тахикардия. Противопоказания: синдром «тахи-бради» (как проявление синдрома слабости синусового узла); острая коронарная недостаточность (острый инфаркт миокарда, нестабильная стенокардия); тяжелая сердечная недостаточность; гемодинамически значимый стеноз устья аорты; гипертрофическая кардиомиопатия; повышенная чувствительность к нифедипину. Следует учитывать, что у пожилых больных эффективность нифедипина возрастает, поэтому начальная доза препарата при лечении ГК должна быть меньше, чем у молодых пациентов.
При непереносимости нифедипина возможен прием под язык ингибитора ангиотензин-превращающего фермента (АПФ) каптоприла (например, капотена производства АКРИХИН, Россия) в дозе 25-50 мг, однако реакция на препарат менее предсказуема (возможно развитие коллапса). При сублингвальном приеме гипотензивное действие каптоприла развивается через 10 минут и сохраняется примерно в течение часа. Побочные эффекты ингибиторов АПФ: ангионевротический отек; аллергические кожные реакции; нарушение почечной функции (у больных из группы риска — повышение уровня мочевины и креатинина, протеинурия, олигурия); сухой кашель (вследствие повышения уровня брадикинина и увеличения чувствительности бронхиальных рецепторов); бронхоспазм; артериальная гипотония, головная боль, головокружение, слабость, утомляемость, обморок, сердцебиение. Противопоказания: двусторонний стеноз почечных артерий; состояние после трансплантации почки; гемодинамически значимый стеноз устья аорты, левого атриовентрикулярного отверстия, гипертрофическая кардиомиопатия. Использование ингибиторов АПФ не показано при беременности, в том числе при эклампсии беременных.
При гиперкинетическом варианте гипертонического криза возможен сублингвальный прием клонидина (клофелина) в дозе 0,075 мг. Гипотензивное действие развивается через 15-30 минут, продолжительность действия составляет несколько часов. Побочные эффекты: сухость во рту, сонливость, ортостатические реакции. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, атриовентрикулярной блокаде II-III степени; нежелательно его применение при остром инфаркте миокарда, выраженной энцефалопатии, облитерирующих заболеваниях сосудов нижних конечностей, депрессии.
При выраженной тахикардии возможен сублингвальный прием пропранолола в дозе 20-40 мг. При наличии противопоказаний к применению b-адреноблокаторов назначают магния сульфат в дозе 1000-2500 мг в/в медленно (в течение 7-10 минут и более), а при невозможности обеспечить в/в введение препарата допустимо (как исключение) в/м его введение в теплом виде с последующим прогреванием места инъекции. Сульфат магния обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшает отек мозга. Предпочтительнее использование кормагнезина (магния сульфата производства WORWAG PHARMA, Германия), отличающегося от сернокислой магнезии другого производства отсутствием посторонних примесей. Применение его особенно показано при ГК, сопровождающемся развитием судорожного синдрома (в частности, при эклампсии беременных), а также в случае появления желудочковых нарушений ритма на фоне повышения АД. Гипотензивный эффект развивается через 15-25 минут после введения. Побочные эффекты: угнетение дыхания (устраняется в/в введением 5-10 мл 10%-ного раствора хлорида кальция), брадикардия, атриовентрикулярная блокада II степени. Противопоказания: гиперчувствительность, гипермагниемия (почечная недостаточность, гипотиреоз), миастения, выраженная брадикардия, атриовентрикулярная блокада II степени.
При лечении осложненного ГК необходимо быстрое (в течение первых минут, часов) снижение АД на 20-30% по сравнению с исходным, для этого используют главным образом парентеральное введение лекарственных средств.
ГК с гипертонической энцефалопатией требует быстрого осторожного снижения АД, лечения и профилактики отека мозга и судорожного синдрома. Для этого используют нифедипин (кордафлекс) п/я в дозе 10-20 мг (разжевать). При недостаточной его эффективности, а также в случае, если сублингвальный прием лекарств невозможен (например, при упорной рвоте) целесообразно применение магния сульфата (1000-2500 мг в/в медленно, в течение 7-10 минут), в/в введение дибазола. Дибазол (5-10 мл 0,5%-ного раствора) оказывает умеренное гипотензивное действие — резкое снижение АД может в этой ситуации ухудшить состояние больного. Гипотензивный эффект дибазола обусловлен уменьшением сердечного выброса и расширением периферических сосудов вследствие его спазмолитического действия; после внутривенного введения он развивается через 10-15 минут и сохраняется 1-2 часа. Побочные эффекты: парадоксальное кратковременное повышение АД; иногда — повышенная потливость, чувство жара, головокружение, головная боль, тошнота; аллергические реакции. Противопоказания: тяжелая сердечная недостаточность; повышенная чувствительность к препарату.
В зависимости от выраженности соответствующей симптоматики показано дополнительное введение 10 мл 2,4%-ного раствора эуфиллина в/в медленно (в течение 5 минут), 10 мг диазепама в/в; в/в инфузия маннитола в дозе 0,5-1,5 г/кг (до 40 г) с последующим в/в введением фуросемида (лазикса), возможно использование дексаметазона (4-8 мг в/в).
При ГК с инсультом необходима стабилизация АД на уровне, на 5-10 мм рт.ст. превышающем привычный для больного уровень АД. Для этого используют медленное (в течение 7-10 мин и более) в/в введение магния сульфата в дозе 1000-2500 мг (как исключение допустимо в/м введение препарата в теплом виде с последующим прогреванием места инъекции). При наличии противопоказаний к применению магния сульфата показан нифедипин (кордафлекс) в дозе 5-20 мг п/я (разжевать). Если невозможно использовать такой путь введения (например, при коме), назначается дибазол в/в (в/м) в дозе 30-40 мг.
При ГК с развитием тяжелого приступа стенокардии или инфаркта миокарда также показано внутривенное введение наркотических анальгетиков и нитратов. При развитии на фоне гипертонического криза ангинозного статуса, тахикардии и нарушений ритма и при отсутствии признаков сердечной недостаточности целесообразно также внутривенное введение b-адреноблокаторов (обзидана). Необходимое условие — возможность тщательного мониторирования АД, частоты сердечных сокращений и ЭКГ (в связи с опасностью развития брадикардии, атриовентрикулярной блокады и др.).
При ГК с расслаиванием аорты параллельно с купированием болевого синдрома морфином или морфином с дроперидолом необходимо уменьшение сократимости миокарда и быстрое снижение АД до оптимального уровня (100-120 мм рт. ст. для систолического и не более 80 мм рт. ст для диастолического). Препаратами выбора служат пропранолол (по 1 мг каждые 3-5 минут до достижения ЧСС 50-60 в минуту, уменьшения пульсового давления до уровня менее 60 мм рт. ст., или до достижения общей дозы 0,15 мг/кг, или до появления побочных эффектов) и нитропруссид натрия, при его отсутствии — нитраты (нитроглицерин, изосорбид динитрата). Приемлемо сублингвальное применение нифедипина (10-20 мг разжевать, п/я). Введение b-адреноблокаторов должно предшествовать применению любых лекарственных средств, способных вызвать тахикардию; при наличии противопоказаний к применению b-адреноблокаторов используют верапамил (5-10 мг в/в струйно в течение 2-3 минут; при необходимости возможно повторное введение 5 мг через 5-10 минут).
При ГК с выраженной вегетативной и психоэмоциональной окраской (вариант панической атаки) избегают парентерального введения препаратов, сублингвально применяют пропранолол (20 мг) и диазепам (5-10 мг).
При ГК в результате прекращения приема клонидина b-адреноблокаторы противопоказаны. Применяют клонидин (клофелин) п/я в дозе 0,075-0,15 мг, прием повторяют каждый час (до получения клинического эффекта или до достижения общей дозы 0,6 мг), или в/в (менее целесообразно в/м) в дозе 0,15 мг.
Часто встречающиеся ошибки терапии
До настоящего времени на догоспитальном этапе распространено парентеральное применение клофелина, сернокислой магнезии, а также дибазола, дроперидола. В то же время при внезапном повышении АД в большинстве случаев необходимым и достаточным является сублингвальное применение лекарственных средств, в частности нифедипина. Использование клофелина ограничивает плохая предсказуемость эффекта (независимо от дозы препарата, помимо коллапса, возможно даже повышение АД за счет первоначальной стимуляции периферических a-адренорецепторов) и высокая вероятность развития побочных эффектов. Внутримышечное введение магния сульфата болезненно и некомфортно для пациента, а также чревато развитием осложнений, наиболее неприятное из которых — образование инфильтратов ягодицы. Дибазол не обладает выраженным гипотензивным действием, его применение оправданно только при подозрении на нарушение мозгового кровообращения. Внутривенное введение обзидана требует от врача определенного навыка в связи с возможностью серьезных осложнений. Применение диазепама и дроперидола показано только при выраженном возбуждении у больных. Следует учитывать, что седативные и снотворные средства могут «смазывать» неврологическую клинику, затрудняя своевременную диагностику осложнений ГК, в частности таких, как нарушение мозгового кровообращения.
Показания к госпитализации сформулированы в Национальных рекомендациях по диагностике и лечению артериальной гипертензии (Всероссийское общество кардиологов, секция артериальной гипертензии, 2001). Экстренная госпитализация показана в следующих случаях:
А. Л. Верткин, доктор медицинских наук, профессор
В. В. Городецкий
А. В. Тополянский
1 Приводятся наиболее частые ситуации, связанные с повышением АД, и только основные лекарственные средства.
2 Указаны лишь некоторые коммерческие названия препаратов
Гипертонический криз. Опыт пережившего
Что такое гипертонический криз я стал немного понимать лишь после того, как сам пережил несколько таких кризов. Внешние раздражители: стресс, изменение атмосферного давления, «магнитные бури», физические перегрузки, пропуск или несвоевременный прием лекарств часто вызывают повышение артериального давления до высоких значений.
Симптомы гипертонического криза
Неотложная помощь при гипертоническом кризе
Гипотензивная терапия — единственный (в домашних условиях) способ спасения жизни больного. Причём больной должен не только знать список, но и иметь под рукой такие противогипертензивные препараты, которые действуют на его организм достаточно быстро, чтобы купировать развитие гипертонического криза.
Нарушение кровообращения головного мозга
Врач скорой помощи по степени выраженности клинических симптомов сможет определить нужно ли вас госпитализировать. К примеру, многократная рвота при АД 155/90мм.рт.ст. расценивается врачами как «срыв ауторегуляции сосудов мозга». Если в результате гипотензивной терапии артериальное давление снизилось, но тошнота осталась, то пациента скорее всего госпитализируют.
Первая помощь при гипертоническом кризе вне дома
Надо знать, что гипертонический криз может своеобразно проявляться при нахождении человека вне дома. Для человека, которому стало плохо на улице, характерны признаки напоминающие «пьяного человека». Красное лицо, нетвердая походка, сбивчивая речь с нарушением произношения. Чаще всего к такому больному вызывают скорую со словами «пьяному плохо». Если неотложка вызвана и вовремя оказана помощь, то, как правило, для больного все оканчивается благополучно.
Типы гипертонических кризов
Выделяют два основных типа гипертонических кризов.
I. Гипертонический криз первого типа (или изолированная систолическая гипертензия) cопровождается быстрым значительным повышением систолического давления при умеренном повышении диастолического. Характеризуется возбуждением больного, часто сопровождается ознобом, сердцебиением, чувством страха.
Такие кризы называют еще симптоматическими. Их, как правило, относят к доброкачественным. Эти кризы возникают из-за активации внутренних систем организма, повышающих артериальное давление. Они обычно не приводят к поражению органов-мишеней и проходят без особо серьезных последствий для организма.
При оказании самопомощи или медицинской помощи давление нормализуется в течение нескольких часов.
II. Гипертонический криз второго типа развивается более медленно, в течении 24 – 48 часов, но протекает значительно тяжелее. Существенное повышение систолического и диастолического давления, головные боли, тошнота, рвота, нарушения сердечного ритма — это основные характерные признаки для этого типа. Гипертонические кризы этого типа называют еще злокачественными.
Злокачественные кризы почти всегда заканчиваются тяжело. Эти кризы вызываются активизацией долгосрочных систем повышения артериального давления. АД в таких случаях повышается в течении нескольких дней и даже недель. Человек не испытывает никаких особых симптомов. В таких случаях больной слабо реагирует на гипотензивную терапию, и наблюдается повышение внутричерепного давления. Продолжительная головная боль, загрудинные боли, появление отёков рук, ног, лица развиваются не быстро. И это должно вас насторожить. Необходимо экстренно обратиться к врачу либо вызвать скорую помощь.
Давление нужно снижать постепенно и под контролем медицинского персонала. В таких случаях главной задачей врача становится расширение почечных артерий. В результате внутривенного введения магния сульфата и мозгу не дадут отекать и оптимальным образом перераспределят кровь, расширив почечные артерии. Крайне опасны так называемые катехоломиновые кризы, развивающиеся при проблемах надпочечников. За несколько минут АД может повыситься до 250-300 мм.рт.ст. Человек может умереть в результате развития инфаркта или инсульта. Если неотложка вызвана вовремя и быстро приехала, то эффективным средством будут альфа-адреноблокаторы (например, Урапидил).
Иногда случается превышение скорости роста диастолического над систолическим. Следует иметь в виду, что если диастолическое давление повышается быстрее систолического (к примеру, 145/110 мм.рт.ст.), то первое, о чем следует задуматься, а приняли ли вы вовремя диуретики (мочегонные)? Нифедипин, например, показан, также, при брадикардии (слишком низком числе сердечных сокращений (ЧСС)) и если врачом при анализе ЭКГ не выявлены нарушения в проводящей системе сердца. Нифедипин может быть полезен, если исключена гипокальциемия.
Факторы риска повышения артериального давления
Повышение артериального давления выше 160 мм.рт.ст
Высокое артериальное давление: 200 мм.рт.ст и более
Повышение систолического АД до значений 200 мм.рт.ст. и выше указывает на нарушение функции почек и называется это явление «почечным» блоком. Ингибиторы АПФ (ангиотензинпревращающего фермента), бета-адреноблокаторы, блокаторы-кальциевых каналов уже не работают. Лишь препараты с центральным механизмом действия или препараты для управляемой гипотензии работают в такой ситуации. При отсутствии брадикардии и очаговой неврологической симптоматики Физиотенз (Моксонидин) является более мягким препаратом, но при выявленном ОНМК (острые нарушения мозгового кровообращения) он противопоказан. Препараты центрального действия снижают АД до допустимых значений довольно быстро. Некоторые больные переносят это тяжело. Моксонидин (Физиотенз) обычно снижает АД на 30-40 мм.рт.ст.
Если с 220 мм.рт.ст. систолическое давление опустилось до 180, то допустимо внутримышечное введение диуретиков. Они уже станут работать нормально, поскольку Моксонидином мы «разблокировали «почечный блок».
 Читайте также:
Читайте также: