Что взять в больницу при госпитализации на химиотерапию
ГОСПИТАЛИЗАЦИЯ

Какой порядок действий в случае госпитализации.
1. Вам необходимо оформить в регистратуре карточку амбулаторного пациента.
2. Лечащий доктор выдаст Вам направление на госпитализацию в отделение.
3. Направление необходимо подписать у заведующего отделением и главного врача (заместителя главного врача по лечебной части).
4. С амбулаторной картой и направлением Вы обращаетесь в приемное отделение, где Вам оформят историю болезни.
5. С историей болезни Вам необходимо обратиться в необходимое отделение, где Вас зарегистрирует медицинская сестра.
Перед госпитализацией нужно знать, что взять с собой в больницу. Список необходимых вещей можно узнать у лечащего доктора. Как показывает практика, пациенты находятся в стрессе и плохо воспринимают информацию на слух, могут что-то забыть дома и потом просить родственников привезти необходимые вещи. Чтобы этого не произошло, мы составили Вам список самого необходимого, что может понадобиться при поступлении в стационар.
ЧТО НЕОБХОДИМО ВЗЯТЬ В БОЛЬНИЦУ?
2. Предметы личной гигиены и необходимые индивидуальные туалетные принадлежности.
3. Необходимую в больнице одежду: мягкую пижаму или халат для медосмотра, тапочки обычные и резиновые для душа, нижнее бельё, тёплые носки.
4. Необходимые личные вещи: очки или контактные линзы, блокнот и ручку (смартфон, записную книжку и т.д.).
5. Пополните предварительно счёт на телефоне и не забудьте взять с собой зарядное устройство к телефону.
6. Кружку и ложку. Мало ли, воды вам захочется попить или сока, может йогурт скушать. Можно взять и тарелочку с вилкой, ножом, если вы собираетесь питаться своими продуктами. Бутылку не газированной воды.
7. Не забудьте взять для проведения свободного времени книгу (электронную книгу), планшет, журналы, кроссворды. В принципе, наличие планшета заменит все возможные предметы для проведения досуга.
Не забудьте это дома и Вы будете чувствовать себя более комфортно в условиях нашего лечебного учреждения. Скорейшего Вам выздоровления!
Памятка для пациентов, которым назначена противоопухолевая лекарственная терапия (химиотерапия)
Лекарственная противоопухолевая терапия направлена на подавление активности и роста опухолевых клеток. Она проводится с использованием особых препаратов: цитостатиков, приводящих к повреждению или гибели лечения применяется, как метод комбинированного лечения.
Цитостатики (химиопрепараты) могут назначаться по одному или в комбинации. Наиболее часто противоопухолевые цитостатики назначаются внутривенно, однако в ряде случаев может потребоваться введение лекарств внутрь, в спинномозговой канал, либо в плевральную или брюшную полости. Практически всегда химиотерапия проводится курсами (циклами), предполагая перерыв для восстановления нормальных тканей и функций организма. Химиопрепараты воздействуют на те клетки в организме, которые делятся наиболее быстро. Прежде его, это относится к опухолевым клеткам. Помимо опухолевых клеток, в процессе лечения могут повреждаться другие активно делящиеся клетки, в первую очередь, клетки крови, волосяных фолликулов, клетки слизистых оболочек. Повреждения клеток крови приводит к снижению показателей лейкоцитов, гемоглобина и тромбоцитов в анализах крови. Негативное воздействие цитостатиков на волосяные фолликулы приводит к выпадению волос (аллопеции), а при повреждении слизистых оболочек возникает стоматит, диарея. Еще одним неприятным последствием химиотерапии является тошнота и рвота. У онкологических больных тошнота и рвота вызывают отвращение к пище и приводят к потере содержимого желудка и кишечника, способствуя наступлению истощения и других тяжелых состояний. При применении некоторых противоопухолевых препаратов тошнота и рвота могут быть выражены настолько сильно, что служат причиной отказа пациента от лечения. В то же время у многих рвота вообще не возникает. Предотвращение тошноты и рвоты является чрезвычайно важной задачей в лечении больных, получающих химиотерапию. Сегодня существует большое количество противорвотных средств и лекарств, которые применяются в качестве сопроводительной терапии при проведении полихимиотерапии.
Как кормить в период полихимиотерапии?
Во время и после полихимиотерапии необходимо придерживаться следующих рекомендаций в питании:
1.Привычные в рационе продукты питания готовят на пару, варят, тушат, а при мукозите (стоматите) подают в протёртом виде.
2.Пищу принимают малыми порциями в тёплом (не горячем!) виде (40-50°с).
3.Питание частыми малыми порциями помогает преодолеть тошноту и облегчает
работу желудочно-кишечного тракта.
4. Хлеб и хлебобулочные.
Исключаются: хлеб ржаной, свежий, блины, пирожки, пироги, сдоба, торты, конфеты.
Исключаются: жирные и жилистые сорта мяса и птицы в жареном и тушеном виде, консервы, изделия с тестом (пельмени, хинкали и т.д.).
Рекомендуются: нежирные виды без кожи куском или в виде котлетной массы в отварном или паровом виде без костей (перебранная).
Исключаются: жирные виды (осетрина, севрюга и др.), копченая, соленая, жареная, тушеная, рыба с костями.
Рекомендуются: в виде парового омлета.
Исключаются: сваренные вкрутую, жареные яичница и омлет, сырой яичный белок.
Рекомендуются: творог в блюдах (запеканка, пудинги), йогурты, любые молочные продукты (в заводской упаковке).
Рекомендуются: рафинированные оливковое и подсолнечное масла, добавленные в блюда. Сливочное масло на бутербродах и в блюдах можно употреблять только, если нет мукозита.
Исключаются: другие жиры, пережаренное масло.
9.Крупы, макаронные изделия и бобовые.
Рекомендуются: каши, сваренные на молоке или воде, манная, хорошо разваренная рисовая, протёртые гречневая и геркулесовая. Паровые пудинги, суфле, котлеты из молотых круп. При мукозите исключаются: пшено, перловая, ячневая, гречневая (ядрица), бобовые, цельные макароны.
Рекомендуются: свекла, картофель, морковь, цветная капуста, зелёный горошек, сваренные в воде или на пару и протёртые (пюре, суфле); паровые пудинги; кабачки и тыква, нарезанные кусочками, в отварном виде.
Рекомендуются: из протёртых или очень мелко нарезанных овощей, молочные, крупяные, протертые из вермишели или домашней лапши (мелко резанных) с добавлением разрешенных овощей; супы-пюре молочные, из овощей, из заранее вываренных кур или мяса, на некрепком (половинном) бульоне. Заправляются сливочным маслом, некислой сметаной.
Исключаются: на крепком мясном, курином, рыбном бульоне, грибном и крепких овощных наварах, борщ, щи, окрошка.
12.Плоды, сладкие блюда и сладости.
Рекомендуются: спелые сладкие фрукты и ягоды в виде пюре, киселей, желе, муссов без добавления сахара, протёртых компотов; печеные яблоки (без кожицы); сладкие блюда на взбитых белках (муссы, самбуки), кисель, мороженное (можно употреблять, только если нет мукозита).
Исключаются: ягоды и фрукты в сыром виде (кроме протёртых банана и некислого яблока), кислые и неспелые, шоколад, халва, не протертые сухофрукты.
13.Соусы и пряности.
Рекомендуются: молочные, сметанные, яично-масляные соусы.
Исключаются: прочие соусы и острые пряности.
Рекомендуется ограничить потребление соли.
Рекомендуются: некрепкий чай с молоком или сливками, слабое какао на молоке, сладкие фруктово-ягодные соки, отвар шиповника, компот из сухофруктов (без цельных сухофруктов). Специализированное готовое к употреблению стерильное питание Нутридринк Компакт.
Исключаются: квас, кофе, газированные напитки, соки кислых ягод и фруктов, домашние соки.
Жидкость употребляется без ограничений (если врачом не предписано
Мукозит — объединяющий термин для воспалительных (эритематозных и эрозивно-язвенных) поражений слизистой рта, глотки, пищевода и в целом желудочно-кишечного тракта (ЖКТ) в результате противоопухолевого лечения.
Оральный мукозит одно из частых осложнений химиотерапии.
Химиотерапевтические препараты действуют на все делящиеся клетки независимо от того, опухолевые они или нормальные. С каждым циклом химиотерапии опухолевых клеток становится все меньше, но быстро делящиеся нормальные клетки тоже страдают. Эпителий слущивается, слизистая оболочка рта становится красной, отечной, образуются небольшие язвы, трещины на губах. Возможна кровоточивость десен. Повреждение слизистой сразу осложняется инфекцией. Чаще во рту появляется молочница – инфекция в виде белых бляшек, вызываемая грибами рода Candida. Лечение состоит в назначении противогрибковых препаратов.
Стоматит (оральный мукозит) может быть большой проблемой, но важно понимать, что это только временное осложнение химиотерапии. Оно исчезнет, когда завершится курс лечения и повысится уровень лейкоцитов.
Каковы рекомендации ухода за полостью рта на фоне и после полихимиотерапии?
Все пациенты, подвергающиеся химиотерапии, до начала лечения должны пройти оценку состояния полости рта и осмотр у стоматолога. Все больные должны придерживаться надлежащей гигиены: как минимум, дважды в сутки чистить зубы после еды мягкой или средней жесткости зубной щеткой с фторсодержащей зубной пастой. При развитии инфекции полости рта каждый раз необходимо использовать новую зубную щетку. После чистки зубов необходимо тщательное выполаскивание полости рта. Если чистка зубов затруднена, то пациенту следует рекомендовать мягкую щетку (детскую или с шелковой щетиной).
Рекомендуются но не являются обязательными, полоскания безрецептурными растворами (фурацилин, сода).
Какие продукты можно употреблять при мукозите?
Предпочитайте мягкие по консистенции блюда, которые можно хорошо жевать и глотать. Попробуйте различные продукты: особенно хорошо подходят тонко натертые на терке или сваренные овощи и фрукты, тонко измельченные сорта хлеба, картофель, вермишель, рис, продукты из творога, рыба, блюда из фарша и густые супы. Обращайте особенное внимание на уравновешенное, полноценное, богатое белком питание. Белок является важным элементом для строения и роста новых клеток.
Что делать при повышенной сухости губ?
Пациенты, проходящие курс химиотерапии, могут чувствовать сухость губ. Для увлажнения губ можно использовать специальные увлажняющие мази/кремы для губ. Эти средства противопоказаны во время курса лучевой терапии опухолей области головы и шеи, поскольку создают дополнительный искусственный слой ткани, влияющий на глубину воздействия. Сухость губ ведет к образованию трещин, которые являются обширными входными воротами для инфекции. Субъективно сухость губ может сопровождаться жаждой.
Что такое тошнота и рвота во время поихимиотерапии?
В процессе хииотерапии может возникнуть тошнота и рвота. Это связано
с нежелательным побочным действием противоопухолевых лекарственных препаратов либо на слизистую оболочку желудка, либо на определенные структуры головного мозга. Тошнота, а иногда и рвота могут возникать непосредственно после введения противоопухолевых средств или спустя несколько часов. В арсенале современной медицины имеется целый ряд лекарственных препаратов, с помощью которых удается в период химиотерапии предотвратить появление тошноты и рвоты или уменьшить степень их выраженности и продолжительность. Следует избегать посторонних запахов, обычно сопровождающих процесс приготовления пищи, сигаретного дыма, запаха духов. Медленное дыхание с несколькими глубокими вдохами уменьшают тошноту. Одежда должна быть свободной. При возникновении тошноты или рвоты, особенно на протяжении 24–48 часов после очередного введения противоопухолевых препаратов, не стесняйтесь обратиться к лечащему врачу и стремитесь выполнять данные им рекомендации.
В результате побочного действия противоопухолевых лекарственных
препаратов возникает повреждение клеток слизистой оболочки кишечника. Это может вызвать понос (диарею).
Каким рекомендациям необходимо следовать, чтобы уменьшить
Объемы пищи должны быть меньше, лучше есть чаще, но понемногу.
Избегайте включать в пищевой рацион богатые клетчаткой
продукты, так как это может вызвать спазм кишечника и понос. К числу таких продуктов относятся: хлеб грубого помола, свежие овощи и фрукты, сухофрукты, бобовые (горох, фасоль), орехи. Вместо этого употребляйте в пищу продукты с небольшим содержанием клетчатки (белый хлеб, лапшу, очищенный рис, творог, йогурт, яйца, сваренные вкрутую, картофельное пюре, очищенные овощи, печеные яблоки без кожуры, зрелые бананы). В пищу необходимо включать больше продуктов с высоким содержанием калия (картофель, бананы, апельсины, персиковый и абрикосовый соки), так как при поносе из организма выводится большое количество калия. При сильном поносе, который продолжается несмотря на соблюдение строгой диеты, может возникнуть необходимость внутривенных инфузий лекарственных растворов с целью замещения утраченной организмом жидкости и некоторых минеральных веществ.
Что такое облысение и как с ним бороться?
Алопеция является довольно частым проявлением побочного действия
химиотерапии. Однако у многих больных облысения может вообще не возникнуть. В некоторых случаях может уменьшиться плотность волосяного покрова, а в других — произойти полная потеря волос. Это обратимый процесс и после завершения химиотерапии волосяной покров, как правило, полностью восстанавливается. У многих больных его восстановление может начаться в ходе химиотерапии. В ряде случаев вновь отросшие волосы приобретают другой цвет и текстуру. Потеря волос происходит не только на голове, но и на других участках тела
(на лице, руках, ногах, под мышками, на лобке). Волосы редко начинают выпадать сразу после первого же цикла химиотерапии, но чаще это происходит после нескольких циклов. Волосы могут выпадать как поодиночке, так и целыми прядями. Оставшиеся волосы становятся тусклыми и сухими. При уходе за волосами в период химиотерапии полезно выполнять следующие рекомендации: Пользуйтесь детскими шампунями или шампунями для сухих и поврежденных волос. Расчесывайте волосы мягкой щеткой. Стригите коротко. Короткая стрижка поможет скрыть недостаточную плотность волосяного покрова и облегчит уход за волосами. Если волос осталось мало, то следует защитить их от воздействия прямых солнечных лучей головным убором.
Чем опасны инфекции на фоне полихимиотерапии?
В результате побочного действия химиотерапии повышается восприимчивость организма к различным инфекциям. Это связано с тем, что большинство противоопухолевых лекарственных препаратов отрицательно влияют на функцию костного мозга. В частности, угнетается его способность к образованию белых кровяных телец (лейкоцитов), с помощью которых организм борется против инфекций. В связи с тем, что химиотерапия снижает сопротивляемость организма к воздействию на него различных инфекционных агентов (возбудителей инфекции), то «входными воротами» инфекции могут стать ротовая полость, кожа, легкие, мочевыводящие пути, кишечник, половые органы.
Старайтесь не посещать места большого скопления людей (магазины, рынки
Какие побочные эффекты полихимиотерапии могут быть со стороны почек и мочевого пузыря?
Некоторые противоопухолевые лекарственные препараты могут вызывать
раздражение мочевого пузыря и приводить к временному или продолжительному нарушению функции почек. Следует поинтересоваться у лечащего врача, обладают ли назначенные лекарства, именно таким побочным действием: Боль или жжение при мочеиспускании, учащение мочеиспускания, покраснение мочи или примесь крови в моче, лихорадка. В случае высокой вероятности побочного действия химиотерапии на мочевой
пузырь и почки полезно принимать в достаточном количестве жидкость (30-40 мл на 1 кг массы тела). Увеличение количества жидкости приведет и к увеличению объема мочи, что может предотвратить или ослабить раздражающее действие химиотерапевтических средств на мочевой пузырь или почки. Однако только врач может решить, в какой мере Вам можно превысить обычно употребляемое количество жидкости. В заключение общее правило для всех пациентов, находящихся в процессе лечения и динамического наблюдения:
Избегать открытых солнечных лучей, перегревания, физического и умственного переутомления.
Правила проведения химиотерапии: что нужно знать пациенту
Лекарственную противоопухолевую терапию получают практически все пациенты, болеющие злокачественными новообразованиями. Особенностью этого лечения является его длительность и повторяемость. Отдельные курсы введения препарата проводятся на протяжении нескольких лет, иногда в течение всей жизни больного. Какие правила необходимо соблюдать при получении этого вида лечения, чтобы сохранить качество жизни, рассказала кандидат медицинских наук Елена Викторовна Ткаченко – онколог, химиотерапевт, заведующая отделением краткосрочной химиотерапии НМИЦ онкологии имени Н.Н. Петрова.
– Елена Викторовна, когда применяют химиотерапевтическое лечение?
– Химиотерапию применяют на разных стадиях онкологического заболевания: на начальной стадии проводят предоперационную (неоадъювантную) и послеоперационную (адъювантную) терапию, также на более поздних стадиях, когда оперативное вмешательство по каким-то причинам уже невозможно. Противоопухолевая лекарственная терапия проводится и тогда, когда заболевание вернулось после радикального лечения. Поэтому многие наши пациенты получают это лечение и месяцы, и годы. И в этом нет ничего страшного или удивительного. Например, пациенты с сахарным диабетом, гипертонической или ишемической болезнями постоянно соблюдают определенные условия жизни и принимают специальные препараты. Так и онкологическое заболевание является хроническим, и, к сожалению, нередко даже после завершения лечения, через некоторое время вновь приходится его возобновлять.
– Какие побочные действия у химиотерапии?
– Побочные действия свойственны всем видам противоопухолевого лечения, даже если оно проводится по современным стандартам. Это связано с механизмом действия противоопухолевых препаратов. Осложнения бывают четырех степеней: побочные эффекты первой и второй степени больше тревожат самих пациентов, но врачи к ним относятся спокойно, потому что эти осложнения часто неизбежны и угрозы для жизни не представляют. В основном это изменения самочувствия пациента и лабораторных показателей, нетребующие лечения, например, выпадение волос или некоторое снижение лейкоцитов по результатам анализов. К третьей и четвертой степеням относятся так называемые жизнеугрожающие осложнения, они требуют серьезного внимания со стороны лечащего врача.
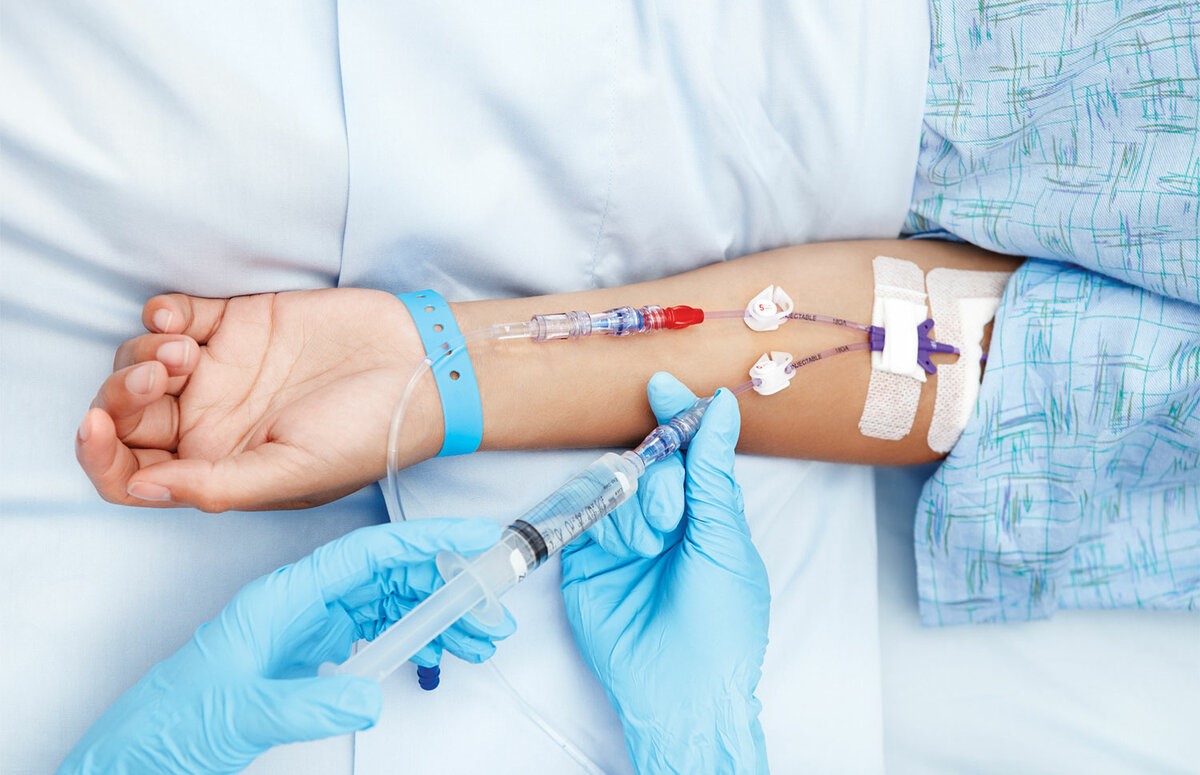
– Лекарственное противоопухолевое лечение пациент в основном получает через вену. Есть ли способы подготовить вены, чтобы избежать возможных побочных эффектов?
– Да, существует ряд рекомендаций, выполняя которые пациент может научиться тренировать свои вены перед введением препаратов.
– Какие побочные эффекты от введения препаратов бывают?
– При внутривенном введении цитостатиков нередко развиваются воспалительно– склеротические реакции со стороны вен. Они проявляются разнообразно: от выраженной боли по ходу сосудов уже во время инъекции до подострых флебитов, тромбофлебитов, флеботромбозов с исходом в облитерацию вен, иначе говоря, зарастание вены. При длительном введении фторурацила стенки сосудов пропитываются препаратом. Этот побочный эффект возникает практически в 100% случаев при применении некоторых препаратов. Зуд и эритема кожи по ходу вены во время введения цитостатиков отмечаются примерно в 3% инфузий, они проходят в течение 30 минут без осложнений и не свидетельствуют о подтекании препарата. Попадание под кожу раздражающих препаратов (цисплатин, дакарбазин, этопозид, фторурацил, паклитаксел, винорельбин) может вызвать жгучую боль и покраснение в месте инъекции, но если принять правильные меры, то к некрозу это не приведет.
– Существуют способы избежать осложнений или их облегчить?
– Медицинский персонал знает, как профилактировать осложнения со стороны вен. Полезно это знать и пациентам. Дело в том, что инъекции растворов цитостатиков вводятся только в минимально допустимых концентрациях. Капельные инфузии с большим количеством жидкости служат лучшим способом предупреждения повреждений стенки вен (только в случаях, когда это рекомендовано как способ введения цитостатика). Если препарат необходимо вводить струйно, то его разводят в 20-30 мл рекомендуемого растворителя, а после инъекции промывают вены изотоническим раствором NaCl. При попадании некоторых препаратов под кожу возникает гиперемия, воспаление. В трети случаев может возникнуть некроз, который без вмешательства не заживет. В этом случае необходимо обратиться за хирургической помощью.
– Что нужно делать, если химиопрепарат всё-таки попал под кожу?
– Подачу препарата необходимо остановить, но иглу или катетер вытаскивать из вены не нужно, через них медсестра извлечет попавший под кожу препарат. Для некоторых химиопрепаратов существуют антидоты (противоядия), но, к сожалению, есть они не для всех препаратов. Антидотом медсестра обколет место инъекции, а затем уже удалит из вены иглу или катетер. Пораженной конечности следует придать приподнятое положение на 48 часов, чтобы уменьшить риск воспаления и отека. Для этого достаточно закрепить руку в согнутом положении с помощью перевязки или косынки.
При попадании под кожу таких препаратов как винкристин, винбластин, винорельбин, этопозид прикладывают теплый компресс на 15-20 минут не менее четырех раз в сутки в течение 24- 48 часов. При воспалительной реакции возможна аппликация гидрокортизоновой мази.
Если развился флебит (т.е. воспаление вены), то он лечится по таким же принципам, как и обычные флебиты вне химических ожогов: применяются низкомолекулярные гепарины, антикоагулянты непрямого действия, антиагреганты.
– Почему лекарственное противоопухолевое лечение можно получать только в специализированных клиниках?
– Дело в том, что у каждого препарата свой срок и скорость введения, и для дробного и длительного введения применяется специальное оборудование. Именно поэтому ни в коем случае нельзя капать химиотерапию дома или в поликлинике, где не знают, что такое противоопухолевая лекарственная терапия. Давно уже, по крайней мере, в Санкт-Петербурге, комитетом по здравоохранению врачам, медсестрам запрещено капать противоопухолевые препараты на дому после смерти нескольких пациентов. Вы можете проводить химиотерапию только в специализированной клинике, где можно быть уверенным, что врач и медсестра понимают, что делают. Препараты должны определенным образом разводиться, капаться, храниться, их нельзя смешивать. Есть только пара препаратов, которые смешивают в одном флаконе. Все остальные должны капаться поочередно, да еще и между препаратами необходимо промывать систему физраствором. Каждый препарат должен разводиться определенным раствором: глюкозой, раствором Рингера, водой для инъекций или физраствором. Это сложная наука.
– Какое оборудование для введения препаратов сегодня используется?
– Существует несколько типов медицинского оборудования для длительного и дробного введения препаратов. Например, перфузоры – это устройства, позволяющие вводить медикаментозные препараты и растворы с исключительно высокой точностью. Порой счёт идет на десятые доли миллилитров в час (особенно часто это применяется в отделении реанимации, где скорости введения медикаментов, как правило, 1 мл/час, 5.6 мл/час и т.д.). Перфузоры могут быть механическими или электронными. Они имеют несколько названий: инфузоматы, линеаматы, шприцевые насосы, шприцевые дозаторы и др. Есть микроинфузионная помпа (инфузор) – безопасное и эффективное медицинское изделие, предназначенное для длительного, дозированного, контролируемого введения лекарственных препаратов, используемых в медикаментозной терапии (в том числе и химиотерапии). Как правило, такие помпы называют инфузор или инфузомат. Так же можно встретить названия: шприцевой насос, дозатор медицинский, инфузионный насос и др.
При использовании микроинфузионной помпы обеспечивается постепенное поступление препарата в организм за счет механизма сокращения резервуара и трубки инфузора.
– Какие правила введения противоопухолевых препаратов должен знать пациент?
– Введение противоопухолевых препаратов должно выполняться только в отделениях, специализирующихся на цитотоксической химиотерапии исключительно под наблюдением компетентного врача. Этот метод лечения требует специальной подготовки, тщательности при приготовлении растворов препаратов и соблюдения всех правил их введения, указанных в инструкциях. Поэтому к выполнению работ с цитостатиками должны допускаться медицинские сестры, прошедшие специальную подготовку, обученные безопасным методам и приемам работы. Также необходимо соблюдать последовательность и скорость введения препаратов, учитывать химические свойства при использовании оборудования для их введения. Соблюдать правила и сроки хранения препаратов как в аптечной упаковке, так и после их приготовления. Ни в коем случае нельзя смешивать препараты «в одном флаконе», если в инструкции по применению данных препаратов нет для этого особых указаний. Необходимо знать и соблюдать все условия хранения препарата и его транспортировки, если он приобретается и доставляется в клинику самим пациентом. Это очень важно. Потому что многие пациенты говорят: «Я куплю, привезу, а вы мне прокапайте!» Если вы купите, например, герцептин в аптеке и привезете его к нам не в холодильнике, а в обычной упаковке, что мы получим? В лучшем случае – воду. В случае личного приобретения препаратов уточните правила хранения и транспортировки у своего врача.
– Какие способы внутривенной доставки препаратов сегодня используются?
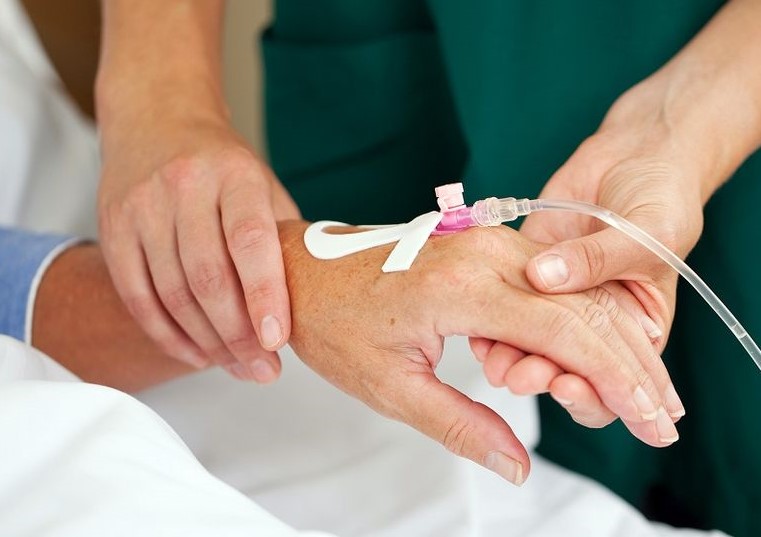
– На сегодняшний день существует несколько способов: через иглу, переферический венозный катетер, центральный венозный катетер и имплантируемый порт. Вы знаете, когда я начала работать в медицине, мы работали еще многоразовыми иглами. Они были тупые, поэтому могли долго стоять в вене. А как только появились одноразовые иглы, стали возникать сложности. Они же острые, чуть пациент шевельнулся, она прокалывает вену моментально. Поэтому если необходимо вводить препарат долго, то делать это лучше через переферический венозный катетер. Если его устанавливать в асептических условиях, правильно ухаживать, то до 10 дней им можно пользоваться.
Для более длительного венозного доступа используют центральный венозный катетер, особенно в тех случаях, когда необходимо обеспечить полное парентеральное питание у хронических больных. Край центрального венозного катетера вводится в пустотелую вену. У этих катетеров много преимуществ. Но неправильный уход за ними может привести и к серьезным осложнениям. Поскольку если возникнет воспаление, то оно будет не местным, а общим. Поэтому центральный венозный катетер требует профессионального использования и тщательного ухода.
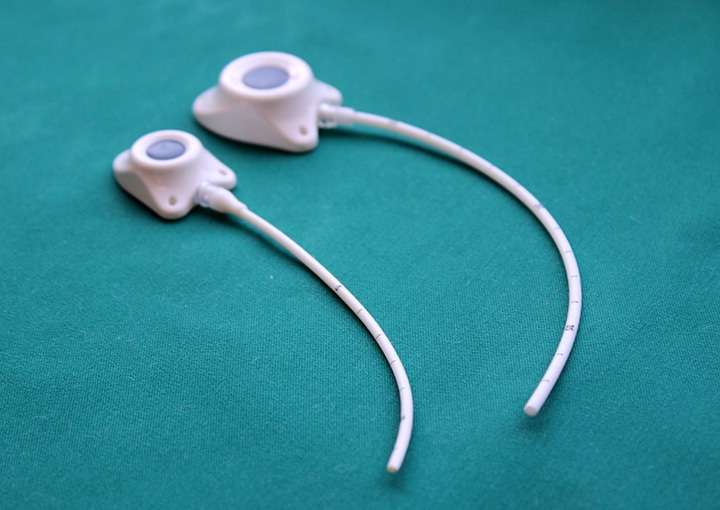
Еще существует порт-система. Это инвазионный порт, который представляет собой титановый резервуар в виде толстой монеты диаметром около 4-4,5 см и толщиной около 1 см, который покрыт изнутри биоинертным полимером. На верхней плоской части установлена мембрана из многослойного силикона, через которую вводят лекарственные препараты. Порт имеет тонкую трубочку-катетер длиной до 10-15 см, которая пропускается в яремную вену и реже в артерию.
Показания к применению порт-системы:
Есть свои противопоказания, но они все относительны, и доктора сами принимают решение, учитывать их или нет.
– Какие очевидные преимущества у порт-системы?
– Их много. Главное, что человек может вести привычный образ жизни. Венозный порт имплантируется под кожу пациента, он не виден снаружи, поэтому не может быть задет одеждой, инфицироваться при приеме ванны, «выскочить» из вены. Люди с установленными портами могут заниматься спортом, выполнять физическую нагрузку, плавать, путешествовать, отдыхать заграницей и т.д. Им можно проходить МРТ и КТ исследования, он совместим с магнитным полем. При правильной эксплуатации порт-система может работать 5-7 лет. Существуют наблюдения, что если за порт-системой правильно ухаживать, то фактически она может использоваться пожизненно. В некоторых странах установка порт-системы является неотъемлемой частью «золотого стандарта» лечения. В Западной Европе порты широко применяются у пациентов с впервые выявленным онкологическим заболеванием, которым планируется проведение множественных сеансов химиотерапии, особенно цитостастическими препаратами, которые вызывают повреждение периферических вен. Кроме того, инфузионные порты устанавливаются пациентам с тонкими периферическими венами на верхних и нижних конечностях. В отечественной онкологической практике порты пока используются редко.
– Как происходит установка инфузионного порта?
– Процедура имплантации порта проводится под местной анестезией и абсолютно безболезненна. Порт, как правило, имплантируется в правую подключичную область, хотя место может быть любым, главное, чтобы рядом была проходимая вена. Процедура занимает от 10 до 30 минут и не требует длительной госпитализации. Пациент находится в стационаре около часа после установки, а потом самостоятельно может ехать домой. Врач предоставляет ему необходимую информацию о правилах поведения после операции и о лекарствах, которые необходимо принимать в течение нескольких дней после процедуры.
– Как ухаживать за порт-системой?
– О каких «сигналах тревоги» должен знать пациент с установленным портом?
– Надо понимать, что при использовании порт-системы бывают и осложнения. Пациент должен насторожиться и обратиться к врачу в случае:
Источники
Материал подготовила:
НАТАЛЬЯ СУББОТИНА
специалист по связям с общественностью
НМИЦ онкологии им Н.Н. Петрова,
Кемеровский государственный университет, факультет филологии и журналистики, отделение журналистики
Материал подготовила:
ЮЛИЯ КОБЛЯКОВА
специалист по связям с общественностью
НМИЦ онкологии им Н.Н. Петрова,
Санкт-Петербургский политехнический университет Петра Великого
Кафедра рекламы и связей с общественностью