что значит ложная хорда левого желудочка сердца
Ложная хорда левого желудочка сердца: как действовать
Поговорим о состоянии, которое педиатры и кардиологи относят к малым аномалиям развития сердца, а отдельные авторы предлагают выделять как самостоятельную ситуацию, имеющую клиническое значение. Сегодня подробно разберемся, что такое дополнительная хорда левого желудочка (ДХЛЖ), каковы причины её развития, симптомы и методы диагностики. Также мы затронем тему опасности, осложнений и показаний к лечению.
Что такое хорда: расположение и функции
Для нормальной работы сердца важно, чтобы в период систолы желудочков сообщение с предсердиями полностью перекрывалось. Это обеспечивается двумя клапанами:
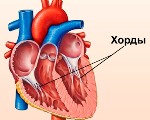
К створкам клапанов прикрепляются мясистые трабекулы, а также сухожильные хорды (тяжи, сердечные струны), образованные плотной соединительной тканью и отходящие от сосочковых мышц. Эти структуры природа «придумала» для того, чтобы удерживать створки клапанов:
Иногда во время внутриутробного развития образуются добавочные, «лишние» волокна. Они могут обнаруживаться как справа, так и слева, но в 90 % случаев «страдает» левый желудочек. Если такая струна идет от папиллярных мышц к стенкам сердца или провисает свободно, кардиологи называют её ложной хордой левого желудочка (ЛХЛЖ). Если же она направляется от одной стенки желудочка к другой, то такое волокно именуют аномальным тяжем (АТЛЖ).
ДХЛЖ отличается от опорной струны митрального клапана:
Нормальное, типичное волокно характеризуется одним центральным стержнем, в котором проходит до 5 магистральных кровеносных сосудов. Ложная хорда левого желудочка образована 2 – 3-мя стержнями, разделенными соединительной тканью, внутри которой находятся сосуды микроциркуляторного русла.
Можно встретить и следующую формулировку – «дополнительная трабекула левого желудочка». Часто врачи имеют в виду при этом ДХЛЖ, хотя, с анатомической точки зрения, трабекула является отдельной структурой, продолжающей сердечную струну.
В англоязычной медицинской литературе употребляется термин falshe-chordae – «фальш-хорда». Некоторые авторы рекомендуют заменить дословный перевод на «эктопически крепящаяся хорда», как более точно отражающий суть изменений.
Причины развития аномалии
Главным этиологическим фактором возникновения такой аномалии, как дополнительная хорда в сердце у ребенка, является генетическая предрасположенность. Риск увеличивается при наличии кардиологической патологии у матери. Но специалисты не исключают и другие причины развития малых сердечных аномалий:
Аномалия соединительной ткани тесно связана с её дисплазией. Формирование сердечно-сосудистой системы плода заканчивается к восьмой неделе внутриутробного развития. Акушеры-гинекологи знают, что кровь у будущего ребенка самостоятельно циркулирует уже на 26 день беременности, клапаны сердца образовываются на 6 неделе, поэтому именно в первом триместре женщине необходимо особенно остерегаться неблагоприятных воздействий.
Симптомы и показания для визита к врачу
Детские кардиологи разделяют ДХЛЖ на гемодинамически значимые и такие, которые не влияют на здоровье и качество жизни. В подавляющем большинстве случаев родители не подозревают об имеющейся аномалии – ребенок развивается абсолютно нормально.
Клиника ДХЛЖ не имеет специфических признаков. Иногда ещё в периоде новорожденности диагностируется шум – акустическое явление в виде свиста, скрипа, которое врач слышит при выслушивании сердца. Причиной шума являются звуки от завихрений при продвижении крови в левом желудочке или вибрация дополнительной сердечной струны.
Проявление АХЛЖ определяется её внутрисердечной топографией и периодом жизни человека. Во время так называемых ростовых толчков, когда наблюдается усиленное увеличение длины тела, у детей возникают жалобы на:
Электрокардиографическое обследование может выявить наличие экстрасистол, нарушение проводимости, признаки гипертрофии миокарда левого желудочка. Если возникновение малой сердечной аномалии обусловлено синдромом дисплазии соединительной ткани, ДХЛЖ сопровождается следующими признаками:
Часто симптомы ДХЛЖ проявляются в подростковом периоде. Родители при этом могут связывать жалобы тинэйджера с трудностями школьной программы, переутомлением занятиями с репетиторами, перегрузками в спортивной секции, длительным сиденьем за компьютером.
Диагностика: как определить ЛХЛЖ
Когда врач говорит, что у вашего ребенка сердечный шум, это не повод для паники. Состояние не требует неотложных реанимационных мероприятий и интенсивного лечения. Главным диагностическим методом является ультразвуковое обследование. Оно поможет уточнить локализацию и количество добавочных тяжей. Различают следующие виды ДХЛЖ:
Если у малыша любого возраста с помощью эхокардиографии была выявлена в полости левого желудочка дополнительная хорда, советую родителям пройти следующие обследования:
Я всегда поясняю родителям грудничков, что иногда аномальная хорда может удлиниться и «врасти» в клапан, поэтому при последующих УЗИ врач ДХЛЖ не обнаруживает. В таких случаях говорят, что малыш «перерос» данную патологию.
Советы врача: как часто делать эхокардиографию при ложной хорде
Для стандартного чек-апа при малой сердечной аномалии достаточно проходить ЭхоКГ 1 раз в год. Обследование назначают внепланово, если:
Единичные ДХЛЖ не считаются патологией. Специалисты рассматривают их как анатомическую особенность человека. Наличие добавочной хорды не является противопоказанием к посещению уроков физического воспитания. Юноши с аномальными тяжами могут призываться в армию, если у них не наблюдается осложнений и сопутствующей патологии. Важно лишь доступно рассказать ребенку о его состоянии и предупредить, что ему необходимо внимательно относиться к своему здоровью.
Какие осложнения могут встречаться при фальш-хорде
Прогноз при единичных аномальных хордах благоприятный. Осложнения наблюдаются редко, но множественные поперечные и диагональные хорды способны выступать пусковым механизмом для развития диастолической дисфункции сердца, повышая риск тромбообразования, бактериального эндокардита, а также сочетаться с другими врожденными аномалиями.
Иногда ЛХЛЖ может стать причиной:
Данные нарушения наблюдаются во взрослом возрасте, но подросток, имеющий ДХЛЖ, должен быть проинформирован о них. Неблагоприятный прогноз свойственен только синдрому некомпактного миокарда левого желудочка (НМЛЖ), который характеризуется наличием многочисленных добавочных трабекул и хорд, сочетающихся с изменением структуры сердечной мышцы.
Несмотря на указанные осложнения, статистика утверждает: неоднократные клинические наблюдения не выявили взаимосвязи между наличием дополнительных тяжей в левом желудочке и риском сердечно-сосудистой смертности.
Лечение
Как правило, единичные ДХЛЖ без клинических проявлений лечения не требуют. Медикаменты назначаются при развитии осложнений и сопутствующей патологии сердца. Терапия симптоматическая – антиаритмические средства и вещества, корректирующие гемодинамику: мочегонные, гипотензивные, антиоксидантные, препараты калия и магния.
Хирургические методы лечения (локальная криодеструкция и иссечение ЛХЛЖ) применяются редко: если аномальный тяж выступает причиной аритмии, составляющей угрозу жизни пациента.
Рекомендации по ведению образа жизни:
Обязательно нужно обсуждать с подростком вопрос «вредных привычек». Важно, чтобы молодой человек осознанно считал для себя недопустимым сделать глоток слабоалкогольного напитка или вдохнуть сигаретный дым.
Женщинам с ДХЛЖ беременность не противопоказана. Она не несет угрозы для здоровья, проходит без негативных последствий для мамы и ребенка, следует лишь известить врача об имеющейся дополнительной хорде.
Методы профилактики: есть ли что-то особенное
Специфической профилактики ДХЛЖ не существует. Человек, имеющий единичную эктопически расположенную хорду, может вести активную жизнь. При отсутствии осложнений и нарушений гемодинамики нет ограничений для выбора профессии.
Для подготовки материала использовались следующие источники информации.
Что такое хорда сердца и насколько она опасна для жизни: причины, лечение
В структуре сердца присутствуют сухожильные нити, которые называют хордами. В норме они крепятся к створкам клапанов, через которые проходит кровь, и не дают им провисать под действием силы тяжести. Однако иногда при диагностике может быть обнаружена дополнительная хорда. Это особенность строения сердца, которая не всегда свидетельствует об аномалии. Но в некоторых случаях она может быть опасна для здоровья и даже жизни пациента.
Что такое хорда
Сердце человека состоит из 4 камер, через которые регулярно проходит кровь – 2 желудочка и 2 предсердия. Кровоток движется через клапаны, которые открываются хордами. При натяжении клапан раскрывает створки, а при ослаблении – закрывает. Благодаря этому кровь идет только в заданном направлении и не движется назад.
Клапаны натягивают специальные продольные тяжи – хорды. Но наряду с основными нередко выявляют и дополнительные хорды. Они тоже крепятся к определенным частям сердца, однако не принимают никакого участия в перекачивании крови. Поэтому их также называют ложными хордами.
Почему появляются ложные хорды сердца
Ложные хорды достаточно легко обнаружить уже в сердце ребенка. Причем делают это педиатры во время прослушивания грудной клетки (по наличию сердечных шумов). Как правило, дополнительные хорды формируются во время развития плода. Основными причинами их появления выступают:
Наследственность – например, у родителей или у дедушек, бабушек тоже был такой диагноз.
Неправильный образ жизни матери, особенно во время беременности (курение, употребление алкоголя, бесконтрольный прием лекарств, токсических веществ), наличие у нее хронических или инфекционных болезней.
Генетический фактор – мутация генов или хромосом.
Несбалансированное питание – избыток животного жира.
Тяжелая нагрузка во время беременности.
Неблагоприятная экологическая обстановка.
Постоянный, сильный стресс.
Ухудшение иммунитета по разным причинам.
Дополнительная хорда: симптомы
Человек может комфортно прожить всю жизнь с дополнительными хордами, не подозревая об их существовании. Чаще всего они не вызывают никаких ощущений. Но иногда пациенты могут отмечать такие симптомы:
периодическое проявление усталости;
боль в области сердца;
учащенное сердцебиение (сердце «выскакивает»), особенно во время волнения, конфликта.
Описанные симптомы необязательно говорят о наличии хорды, поскольку они могут быть связан и с другими причинам. Поэтому для точного определения причины необходимо пройти профессиональную диагностику.
Диагностика
В первую очередь необходимо обратиться к терапевту или детскому врачу (педиатру), который прослушает сердечный ритм с использованием стетоскопа. Услышать сердечный шум очень просто, поэтому терапевт без труда поставит предварительный диагноз уже после первого осмотра.
Далее пациент может быть направлен на прохождение дополнительной диагностики:
ЭКГ в спокойном состоянии и после нагрузки;
измерение артериального давления;
Благодаря проведенным обследованиям можно точно определить наличие хорды, степень ее опасности для здоровья, а также другие заболевания (при наличии).
Лечение заболевания
Если ложная хорда не угрожает жизни и не оказывает влияние на здоровье, показано профилактическое наблюдение у кардиолога. Причем лечение как таковое обычно не назначается – пациент регулярно посещает специалиста каждые 3-6 месяцев.
Если ситуация опасная, и хорда угрожает работе сердца (может привести к остановке), показано оперативное вмешательство с целью ее удаления. Подобное решение принимается, если работа сердца сильно нарушена, из-за чего происходят регулярные сбои в распределении кровотока.
Также допускается применять и народные средства лечения (по согласованию с врачом):
ежедневно принимать горсть изюма с утра (на голодный желудок);
принимать отвары валерианы;
пить чай на основе перечной мяты или цветков календулы.
Могут ли быть осложнения
Если пациент не обращается к врачу или игнорирует установленный курс терапии, предпочитая самолечение, могут возникнуть осложнения, в том числе тяжелые:
нарушения ритма сердца (тахикардия);
Прогноз на выздоровление и профилактика
В большинстве случаев прогноз благоприятный. Так, 90% пациентов ведут нормальный образ жизни, занимаются физическими нагрузками. При этом возможность занятий профессиональным спортом следует согласовать с кардиологом.
Реже пациенты жалуются на повышенную утомляемость, общую слабость, особенно в период стресса. В таком случае следует скорректировать образ жизни, при необходимости поменять окружение, работу. Это особенно важно при наличии ранее выявленных патологий сердца, в том числе стенокардии, тахикардии и других, а также после перенесенного инфаркта.
В качестве основных мер профилактики показано:
отказ от курения, алкоголя;
регулярные физические упражнения;
избегание стрессовых ситуаций;
соблюдение режима дня;
Дополнительная хорда сердца у ребенка
Дополнительная хорда сердца у ребенка — это малая аномалия развития, которая представляет собой тяж, расположенный внутри желудочка. Возникает из-за наследственной или впервые возникшей генетической мутации, нарушающей дифференцировку кардиальных тканей во внутриутробном периоде. Протекает бессимптомно либо проявляется кардиалгиями, перебоями в работе сердца, повышенной утомляемостью. План диагностических мероприятий включает ЭхоКГ, ЭКГ, постановку функциональных нагрузочных тестов. Лечение бессимптомных хорд не проводится, при развитии осложнений назначают патогенетические препараты, иногда требуется помощь детских кардиохирургов.
МКБ-10
Общие сведения
Впервые патология была описана в 1893 г. и носила название «мышечный тяж». Современный термин появился позднее благодаря расположению образования, фактически пересекающего полость желудочка. По данным эхокардиографии, частота обнаружения хорд колеблется от 0,5% до 68% в популяции, что обусловлено отсутствием единых критериев диагностики. У мальчиков аномалия встречается в 2-3 раза чаще. Поскольку формирование дополнительной хорды у детей происходит во время внутриутробного развития, тяжи могут выявляться в любом возрасте. Пики заболеваемости отсутствуют.
Причины
Аномальные тяжи являются одной из разновидностей дисплазии соединительной ткани сердца (ДСТС), поэтому четкие этиологические факторы их появления не установлены. В современной педиатрии считается, что возникновение малых аномалий связано с действием неблагоприятных факторов в раннем внутриутробном периоде развития плода. Среди основных причин патологии можно выделить следующие:
Патогенез
Основная теория заключается в том, что образование дополнительной мышечной трабекулы происходит в процессе эмбрионального развития ребенка. Тяжи формируются из внутреннего слоя миокарда при отшнуровке сосочковых мышц. При нарушении дифференцировки клеток часть из них идет на создание папиллярных структур, а оставшиеся клетки организуются в добавочные хорды и располагаются внутри полости желудочка.
Морфологические изменения при дисплазии характеризуются изменениями структуры коллагеновых и эластиновых волокон, нарушением нормального соотношения гликопротеидов, протеогликанов и фибробластов. При этом наблюдается патология пространственной организации белков и белково-углеводных комплексов. Ряд авторов отводят важную роль гипомагниемии в патогенезе хорд и вызываемых ими симптомов.
Классификация
Выделение вариантов внутрисердечных хорд — дискутабельный научный вопрос, поскольку на сегодняшний день существует несколько классификаций. Гистологические исследования секционного материала дают возможность разделить тяжи в сердце на 3 вида:
Среди фиброзно-мышечных до 4,7% составляют образования, которые содержат проводящие кардиомиоциты.
А.А. Корженков предложил разделить хорды на 5 вариантов по локализации. Самые частые из них: поперечные (до 60% случаев) и диагональные (30-35%). К редким разновидностям внутрисердечных тяжей относят продольные (2-3%), множественные (1-2%), с тремя и более точками прикрепления (до 1%). Дополнения классификации включают определение длины и толщины образования, его расположения относительно основных анатомических ориентиров.
Симптомы
Для добавочных хорд сердца у детей характерна вариабельность течения: от бессимптомных вариантов, выявляющихся при инструментальной диагностике по другому поводу, до явных признаков нарушений сердечной деятельности и общего состояния. По наблюдениям врачей, малые аномалии являются основной причиной наличия функциональных сердечных шумов, которые хотя бы раз в жизни диагностируются у каждого второго-третьего ребенка.
Около 50% больных с дополнительными хордами иногда испытывают боли в сердце. Ребенок жалуется на покалывание, ноющие или давящие ощущения, которые не имеют четкой связи с физическими или эмоциональными нагрузками. Примерно с такой же частотой возникают аритмии, которые ощущаются как сильное сердцебиение или, наоборот, замирание сердца на несколько секунд, что сопровождается ухудшением самочувствия.
У многих детей наблюдается плохая переносимость физических нагрузок, утомляемость после коротких спортивных занятий в школе. При интенсивных тренировках возможны обмороки, длительное усиленное сердцебиение, повышенный прилив крови и жара к голове. Иногда ребенок ощущает нехватку воздуха, вследствие чего он начинает делать быстрые и глубокие вдохи. Среди атипичных эквивалентов одышки называют частую зевоту, покашливание, першение в горле.
Поскольку ДСТС обычно комбинируется с другими стигмами дизэмбриогенеза, у ребенка могут быть нарушения формы черепа и лица, неправильный разрез глаз, асимметрия туловища и конечностей. Изредка добавочные хорды выступают одним из проявлений синдрома Марфана: в таком случае ребенок имеет характерное астеническое телосложение, обвисшую истонченную кожу и другие патогномоничные симптомы.
Осложнения
Дополнительные хорды в 73% случаев ассоциированы с синдромом ранней реполяризации желудочков, что повышает риск развития пароксизмальной наджелудочковой тахикардии. При наличии ДСТС в 4-6 раз чаще встречается феномен предвозбуждения желудочков (Вольфа-Паркинсона-Уайта), который провоцирует тяжелые аритмии. Прослеживается четкая закономерность: чем ближе к базальной части межжелудочковой перегородки расположен тяж, тем выше его аритмогенность.
Ребенка с дополнительной хордой в сердце намного чаще беспокоят синкопальные состояния, обусловленные пароксизмами нарушений сердечного ритма и расстройствами регуляции сосудистого тонуса. У 30% обнаруживают геморрагический синдром, который развивается на фоне мезенхимальной дисплазии. Он проявляется кровоточивостью десен, частыми носовыми кровотечениями, у девочек-подростков дополнительной жалобой становятся длительные и обильные менструации.
Диагностика
При стандартном клиническом обследовании у детского кардиолога обнаруживаются неспецифические признаки кардиопатологии. Пальпация и перкуссия не дают ценных сведений, а при аускультации врач зачастую выявляет у ребенка функциональные систолические шумы. Для визуализации малых аномалий и детальной оценки сердечной деятельности эффективны следующие диагностические методы:
Лечение дополнительной хорды сердца у ребенка
Если дополнительная хорда не сопровождается нарушениями работы сердца, в детской кардиологии придерживаются выжидательной тактики, периодически проводят повторные обследования. Большинству пациентов с дополнительной сердечной хордой не требуется специальное лечение. Наличие кардиалгий, аритмий и других симптомов — показание к назначению патогенетической и симптоматической терапии. При комбинированных дисплазиях сердечной ткани требуется консультация кардиохирурга.
Прогноз и профилактика
В большинстве случаев хорды существуют бессимптомно или малосимптомно, не влияют на повседневную жизнь пациента. Прогноз благоприятный, если у ребенка отсутствуют другие дисплазии или пороки сердца. При наследственных или мультифакторных нарушениях соединительной ткани прогноз ухудшается. Учитывая неясность этиопатогенетических особенностей ДСТС, меры профилактики не разработаны.
MASS-подобный фенотип (семейный пролапс митрального клапана). Ложные хорды левого желудочка
MASS-подобный фенотип. Синоним: семейный пролапс митрального и трикуспидального клапана, с. Барлова, с. Энгла, семейная форма ПМК, клапанный миксоматоз. Это синдром с признаками генерализованной СТД, облигатными аномалиями со стороны сердца, дефектами развития костей и кожными изменениями. Акроним – сокращение по первым буквам симптомов – MASS-фенотип (Mitral valve, Aorta, Skeleton, Skin) содержит главные проявления диспластического фенотипа.
Болезненные проявления носят семейный характер при аутосомно-доминантном наследовании. Пролапс митрального клапана встречается в популяции в 4-12%, но частота идиопатического (врожденного) ПМК пока с точностью не известна. Вторичный ПМК возникает как осложнение ИБС, ревматизма, миокардита, кардиомиопатии; не имеет прямого отношения к СТД и здесь не рассматривается.
Среди врожденных СТД сердца половину составляет ПМК. В основе первичного ПМК лежит наследственно-обусловленное расстройство метаболизма коллагена, составляющего средний слой миксоидной стромы створки митрального клапана. Миксоматозная пролиферация может поразить и хорды клапанов и их кольца.
Большинство лиц с очевидным ПМК жалоб не предъявляют. При наличии клапанной дисфункции возникают сердцебиение, кардиалгии, аритмии, одышка и синкопальные состояния. Самым характерным аускультативным феноменом при ПМК признается систолический экстратон, а также систолический шум вследствие митральной регургитации.
Из внесердечных проявлений ПМК важными являются психовегетативные симптомы: повышенная возбудимость и вместе с тем необоснованные страхи, астенические явления. ПМК без значительной регургитации, как правило, имеет благополучное течение. В ряде случаев все-таки возникают осложнения; миксоматозное перерождение пролабирующих створок, разрыв хорды (появляется феномен “болтающейся створки”), присоединение инфекционного эндокардита, тромбэндокардита. Это резко ухудшает состояние больного и повышает риск тромбоэмболических осложнений. Наиболее прогностически опасным является возникновение голосистолического шума как проявления выраженной митральной регургитации при пансистолическом пролапсе.
Для упорядочения понятий о выраженности клинических проявлений ПМК выделяют варианты в зависимости от локализации пролабирования (передняя, задняя, обе створки), от степени выбухания митрального клапана (I ст. 3-6 мм, II ст. – 6-9 мм и III ст. – более 9 мм), от выраженности митральной регургитации (4 степени) и от клинических проявлений ПМК (бессимптомный, малосимптомный и клинически значимый).
Важной составляющей MASS-синдрома является поражение опорно-двигательного аппарата у этих больных (деформации грудной клетки, кифоз, сколиоз, гипермобильность суставов, плоскостопие и др.). Реже, но все-таки нередко, у больных отмечают трофические изменения кожи в виде папиросной бумаги. Могут быть обнаружены поражения и других органов и систем (энурез, синкопальные состояния, снижение аппетита, дискомфорт в эпигастрии и др.).
Пролапс трикуспидального клапана может проявиться при локализованной СТД, либо в ассоциации с ПМК, либо самостоятельно, либо в сочетании с аневризмой синуса Вальсальвы, легочной артерии и межпредсердной перегородки, расширением кольца аорты и его миксоматозом. При обнаружении проявлений ПМК следует осуществить поиск основных фенотипических признаков СТД (гипермобильность суставов, повышение эластичности кожи, готическое небо, изменения позвоночника, грудной клетки, удлинение пальцев и пр.).
Ложные хорды левого желудочка сердца (ЛХЛЖ) — еще один вариант поражения сердца при локальной СТД. Это мышечно-соединительнотканные тяжи, располагающиеся в полости левого желудочка, не связанные (в отличие от истинных хорд) со створками митрального клапана. Их находят у 17% мужчин. Чаще других встречаются поперечные, реже диагональные и продольные хорды. ЛХЛЖ — продукт генетической аномалии, приводящей к дисплазии соединительной ткани такой экзотической локализации.
В ряде случаев ЛХЛЖ могут создать условия для проведения возбуждения по механизму macro-reentry. Множественные хорды могут вести к нарушению внутрисердечной гемодинамики и возникновению аритмий. Экстрасистолия у лиц с ЛХЛЖ плохо поддается лекарственной коррекции, но исчезает при физической нагрузке. Заподозрить наличие ЛХЛЖ можно при выслушивании “музыкального” шума, обнаружении феномена WPW или желудочковой аритмии.
В большинстве случаев ЛХЛЖ существуют бессимптомно длительное время, но все же у этих индивидов чаще, чем в популяции, возникают сердечные аритмии (желудочковые тахикардии и даже фибрилляция желудочков), у них снижена толерантность к физическим нагрузкам.
Диагностика.
Наилучший метод диагностики описанных пороков сердца – двухмерная ЭХО КГ. Диастолическая функция сердца оценивается с помощью Допплер-ЭХОКГ в импульсном режиме.
Лечение.
При возникновении аритмий сердца – антиаритмические (бета-адреноблокаторы, препараты магния). Психотропные средства.