что значит небольшой выпот в малом тазу
Симптомы воспаления органов малого таза у женщин
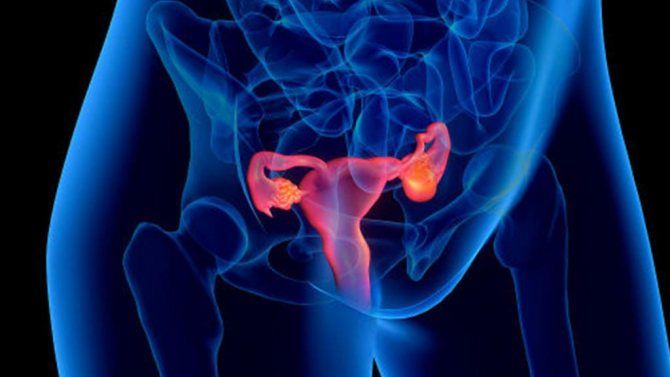
Под воспалительными заболеваниями органов малого таза у женщин обычно подразумевается воспалительный процесс в матке, яичниках и маточных трубах. Часто воспаление малого таза протекает без яркой симптоматики. Многие женщины узнают о нем только при гинекологическом обследовании, особенно если выявляются спайки — тяжи из соединительной ткани, которые могут мешать зачатию.
Признаки воспаления малого таза у женщин
Независимо от причины воспаления можно выделить общие симптомы патологии:
Признаком хронического воспаления органов малого таза могут быть тазовые боли, которые периодически появляются, а затем стихают, при этом приступы тяжело купируются спазмолитиками. Из-за появившихся спаек женщина может испытывать боль при резкой смене положения тела или при активных занятиях спортом.
Для диагностики любых гинекологических заболеваний важное значение имеют выделения из половых путей. По их цвету, консистенции и запаху врач может предположить патологию. При воспалении органов малого таза они могут становиться:
В редких случаях воспаление органов малого таза может вызывать у женщины температуру и даже тошноту.
Лечение воспалительных заболеваний органов малого таза у женщин позволяет избежать серьезных последствий, таких как образование рубцов на тканях, закупорка маточных труб, хронические тазовые боли. Спайки в фаллопиевых трубах могут привести не только к проблемам с зачатием, но и к внематочной беременности.
В клинике Dr.AkNer опытные врачи смогут быстро поставить правильный диагноз и уберечь половые органы женщины от необратимых повреждений. Имеющиеся спайки уже не пропадут, убрать их можно будет только хирургически, поэтому важно начать лечение воспаления как можно раньше.
Задать вопрос или записаться на прием
Лицензии
Под воспалительными заболеваниями органов малого таза у женщин обычно подразумевается воспалительный процесс в матке, яичниках и маточных трубах. Часто воспаление малого таза протекает без яркой симптоматики. Многие женщины узнают о нем только при гинекологическом обследовании, особенно если выявляются спайки — тяжи из соединительной ткани, которые могут мешать зачатию.
Признаки воспаления малого таза у женщин
Независимо от причины воспаления можно выделить общие симптомы патологии:
Признаком хронического воспаления органов малого таза могут быть тазовые боли, которые периодически появляются, а затем стихают, при этом приступы тяжело купируются спазмолитиками. Из-за появившихся спаек женщина может испытывать боль при резкой смене положения тела или при активных занятиях спортом.
Для диагностики любых гинекологических заболеваний важное значение имеют выделения из половых путей. По их цвету, консистенции и запаху врач может предположить патологию. При воспалении органов малого таза они могут становиться:
В редких случаях воспаление органов малого таза может вызывать у женщины температуру и даже тошноту.
Лечение воспалительных заболеваний органов малого таза у женщин позволяет избежать серьезных последствий, таких как образование рубцов на тканях, закупорка маточных труб, хронические тазовые боли. Спайки в фаллопиевых трубах могут привести не только к проблемам с зачатием, но и к внематочной беременности.
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.
Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 07 Декабря 2021 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
В клинике ЦМРТ можно диагностировать выпот с помощью методов:
Жидкость за маткой на УЗИ: как проходит обследование, расшифровка результата
Причины скопления жидкости за маткой
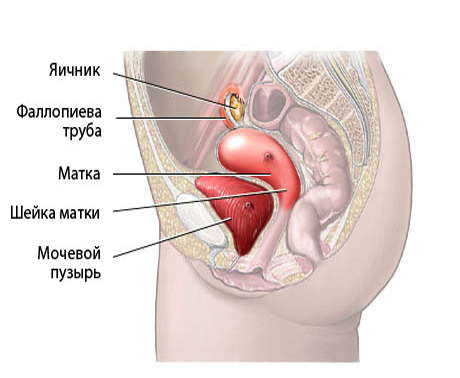
Жидкость может оказаться в полости за маткой и визуализироваться на УЗИ по целому ряду причин. Некоторые из них носят естественный характер и не представляют опасности для здоровья. Но в норме жидкости за маткой и в ее шейке быть не должно, поэтому, если она появляется на УЗИ, нужно обязательно проконсультироваться со специалистом.
Что означает жидкость за маткой на УЗИ?
Наличие жидкости за маткой в достаточном для отображения на УЗИ количестве может говорить о внутреннем кровотечении либо о воспалительных процессах. В первом случае в брюшной полости будет скапливаться кровь, во втором – экссудативная жидкость. Нормальным считается небольшое количество жидкости за маткой, если УЗИ показало значительный объем, это может говорить о серьезных заболеваниях матки или других органов малого таза.
Причины скопления жидкости
Иногда жидкость за маткой появляется вследствие внематочной беременности, в этом случае на УЗИ не обнаруживается в полости матки плодное яйцо. Однако тест пациентки на беременность покажет положительный результат.
Также жидкость в полости за маткой на УЗИ диагностируют из-за эндометриоза. Заболевание характеризуется разрастанием ткани эндометрия за пределы матки. Клетки эндометрия кровоточат в дни менструации, что становится причиной появления крови в брюшной полости.
Кроме того, жидкость за маткой обнаруживается на УЗИ при гнойном сальпингите, эндометрите, разрыве яичника или его кисты. Большой объем жидкости говорит о более серьезных заболеваниях, таких как злокачественные опухоли яичников и ряд других патологий (сердечная или почечная недостаточность, цирроз печени), а также об обильных внутренних кровотечениях при травмах в области живота.
Жидкость за маткой при овуляции
Жидкость за маткой при воспалении
Иногда воспалительные процессы вызывают появление экссудативной жидкости в брюшной полости и за маткой, УЗИ позволяет надежно диагностировать ее. Как правило, это происходит из-за разрыва пиосальпинкса – скопления гноя в просвете фаллопиевых труб. Если УЗИ показало жидкость в матке, возможно воспаление мочеполовых органов.
Воспалительный процесс сопровождается повышением температуры и болями внизу живота. Если диагноз подтвердится, специалист может назначить лечение лекарствами (антибиотиками) либо рекомендовать провести операцию.
Как проходит процедура УЗИ?
Процедура проходит трансабдоминально или трансвагинально. Пациентка занимает горизонтальное положение на кушетке, специалист наносит на живот гель и начинает водить по нему датчиком, затем возможно трансвагинальное исследование. Процедура длится не более 15 минут.
Расшифровка результата
Определить точный объем жидкости за маткой по данным УЗИ бывает сложно из-за двухмерности изображения. Кроме того, жидкость растекается между органами, что также затрудняет определение ее точного объема. В современной медицине принято выделять высоту образования, соотнося с ним объем жидкости. При высоте до 10 мм объем жидкости считается незначительными, от 10 до 50 мм – умеренным. При высоте свыше 50 мм объем жидкости за маткой, диагностированный с помощью УЗИ, считается значительным.
Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза – это восходящая инфекция матки, ее придатков и тазовой брюшины.
Информацию о наиболее часто встречающихся воспалительных заболеваниях органов малого таза Вы можете получить данном разделе.
Эндометрит
Острый эндометрит Чаще всего возникает после абортов, родов или диагностического выскабливания матки. Клинические признаки острого эндометрита проявляются, как правило, на 3-4 день после занесения инфекции. Повышается температура, учащается пульс, познабливание, есть все признаки воспалительного процесса в организме и по данным клинического обследования. Выделения серозно-гноевидные, нередко длительное время сукровичные, что связано с задержкой регенерации слизистой оболочки. Острая стадия продолжается 8-10 дней. При правильном антибактериальном лечении процесс заканчивается, реже переходит в подострую или хроническую форму.
Хронический эндометрит Частота хронического эндометрита составляет в среднем 14%. В последние годы наблюдается тенденция к ее увеличению, что связано с широким использованием внутриматочных спиралей и ростом числа абортов.
Как правило, хронический эндометрит возникает вследствие невылеченного острого послеродового или послеабортного эндометрита, часто его развитию способствуют повторные внутриматочные вмешательства в связи с маточными кровотечениями.
Диагноз косвенно можно поставить по ультразвуковым признакам, однако 100% его можно подтвердить только при проведении гистероскопии и гистологического исследования эндометрия!!
Достаточно часто хронический эндометрит является маточным фактором бесплодия, и требует длительного и серьезного лечения после подтверждения диагноза.
При распространении инфекции восходящим путем из полости матки в маточные трубы развивается сальпингоофорит, т.е. воспаление придатков матки.
Сальпингоофорит
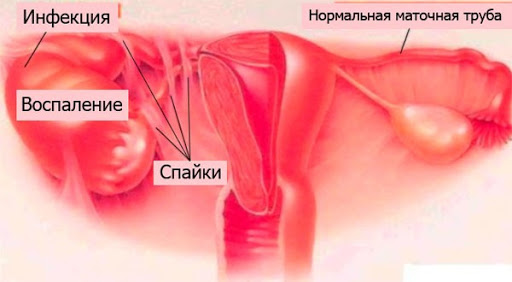
Сальпингоофорит относится к самой частой форме воспалительных заболеваний органов малого таза. Каждой пятой женщине, перенесшей воспаление придатков матки, грозит бесплодие, что связано с развитием спаечного процесса в малом тазу!
Известно, что чаще всего бактериальной инфекцией поражаются маточные трубы. Это связано с особенностями кровоснабжения и анатомического строения. Вместе с тем глубина поражения ткани маточных труб зависит от возбудителя, вызвавшего воспаление, и длительности процесса.
Характерные признаки воспаления придатков матки: повышение температуры тела, боли внизу живота, болезненность при гинекологическом осмотре, характерные ультразвуковые признаки.
В настоящее время у половины пациентов воспаление придатков имеет стертое, точнее, практически бессимптомное течение! Это затрудняет диагностику, откладывает назначение своевременного правильного лечения, приводит к формированию спаечного процесса в малом тазу и бесплодию.
Достаточно часто пациентки просто не знают, что ранее перенесли воспаление придатков матки и только при предметном опросе возможно выявить стертые, но характерные жалобы.
Сальпингит (воспаление маточных труб)
Острый сальпингит начинается с отека слизистой оболочки трубы, поражаются реснички, покрывающие изнутри маточные трубы, в трубе скапливается воспалительная жидкость. При отсутствии лечения, маточная труба заполняется гноем, который вытекает из маточных труб в малый таз, что приводит к воспалению брюшины (перитониту) и формированию спаечного процесса. Воспаление также приводит к разрушению тканей, что сопровождается формированием абсцессов (отграниченных полостей, заполненных гноем, в которых также находятся и разрушенные органы при их вовлечении).
Скопление жидкости в трубе приводит к ее растяжению, что называется « гидросальпинкс (salpinx – труба; hydro-жидкость). При ее нагноении формируется « пиосальпинкс », дословно, гной в трубе (pyo-гной). При этой ситуации требуется экстренное хирургическое лечение для избежания распространения гнойного воспаления на другие органы малого таза и брюшной полости.

Рисунок 1. Расширенная маточная труба с жидкостным содержимым.
На рисунке представлена расширенная маточная труба, с жидкостным содержимым. Сосудистый рисунок выражен. Лапароскопия проведена через 6 часов от начала заболевания. Воспаление пока не перешло в стадию гнойного. Планируется проведение пластики маточной трубы, промывание брюшной полости и малого таза растворами антисептиков и антибиотиков.
Хронический сальпингит – является преобладающей формой воспалительных заболеваний органов малого таза. Процесс может быть продолжением острого, однако, возможно, что в начале заболевания отсутствовали симптомы, присущие острой стадии. Чаще всего хронический сальпингит – результат недолеченного острого.
Установлено, что хроническая стадия характеризуется наличием инфильтратов, утратой физиологических функций слизистой и мышечной оболочек маточной трубы, развитием соединительной ткани, при длительном течении нередко возникает непроходимость маточных труб сообразованием гидросальпинкоса или без него, с образованием спаечного процесса вокруг яичников. Сформированные спайки препятствуют захвату яйцеклетки, что также является одной из причин бесплодия.
Клинические проявления хронического сальпингоофорита разнообразны, некоторые симптомы связаны преимущественно не с изменениями в придатках матки, а с неврозом, который нередко наблюдается при длительном течении и частых рецидивах.
Анатомические и функциональные изменения в маточных трубах и нарушение работы яичников при хроническом воспалении являются причиной бесплодия, а также приводят к патологическим исходам при наступлении беременности (самопроизвольные выкидыши, внематочная беременность).
Диагностика
Ультразвуковой метод не является достаточно информативным при диагностике сальпингоофорита. Он позволяет выявить только объемные образования в малом тазу. Т.е. при УЗИ возможно увидеть маточные трубы, которые заполнены жидкостью (при гидро- или пиосальпинксе), а также при формировании абсцессов (при гнойном расплавлении маточных труб и яичников). Поэтому диагностика острых воспалительных заболеваний придатков матки в основном основывается на клинических данных и данных гинекологического осмотра.
Лечение
Лечение пациентов с острым сальпингоофоритом должно проводиться в условиях стационара.
Основное место в лечении принадлежит антибиотикам, эффективность которых определяется свойствами возбудителя и его чувствительностью.
Хронические заболевания придатков матки сопровождаются формирование спаек в малом тазу, что нарушает проходимость маточных труб, приводит к бесплодию и требует также планового хирургического лечения (лапароскопия).
Пельвиоперитонит
Пельвиоперитонит (воспаление тазовой брюшины) является одним из самых грозных осложнений воспалительных заболеваний органов малого таза и представляет уже угрозу для жизни женщины!
Это осложнение возникает вторично, вследствие проникновения микроорганизмов из маточный трубы. Первичный очаг инфекции может быть не только в маточных трубах, но также в яичниках, матке, клетчатке малого таза, в аппендиксе и других органах.
При неправильном лечении, развитие пельвиоперитонита сопровождается септическим шоком, что является одной из причин смерти больных.
При развитии данного осложнения требуется немедленное хирургическое лечение в адекватном объеме, направленное прежде всего на удаление очага гнойной инфекции.
Эндоскопическая и лапароскопическая диагностика и лечение гинекологических заболеваний
Воспалительные заболевания внутренних гениталий представляют собой важную медицинскую проблему. По частоте, тяжести и продолжительности вызываемых расстройств у женщин репродуктивного возраста эта патология занимает одно из первых мест (Е. М. Вихляева, 1
Воспалительные заболевания внутренних гениталий представляют собой важную медицинскую проблему. По частоте, тяжести и продолжительности вызываемых расстройств у женщин репродуктивного возраста эта патология занимает одно из первых мест (Е. М. Вихляева, 1987; В. И. Кулаков, 1993, 2000; Г. М. Савельева и соавт., 1987, 1997, 2000). В последнее время отмечается тенденция к увеличению числа вялотекущих, стертых форм воспалительных заболеваний придатков матки. Несвоевременная и неадекватная их диагностика и лечение могут стать причиной бесплодия и невынашивания беременности, что влияет на качество жизни, приводит к инвалидизации женщин (В. В. Яглов, 2001 А. А. Евсеев, 2002). Нередко наблюдается быстрый переход острого заболевания в хроническое, сопровождающееся частыми рецидивами.
Важно отметить, что произошло значительное «омоложение» воспалительных процессов органов малого таза у женщин. Так, по данным Г. М. Савельевой и соавторов (1997), среди всех больных сальпингитом женщины моложе 25 лет составляют 70%, а 75% от их чис-ла — нерожавшие женщины, при этом даже после однократного эпизода воспалительного заболевания частота бесплодия составляет от 5 до 18%. Больные с острыми воспалительными заболеваниями половых органов составляют 60–65% от числа пациенток, обратившихся в женскую консультацию, и 30% от общего количества больных, направляемых на лечение в стационар.
Основной задачей антибактериальной терапии в клинике является создание и поддержание в течение возможно длительного времени терапевтических концентраций антибиотиков в очаге инфекции и на путях ее распространения. Традиционные методы введения многих антибиотиков (внутривенно, внутримышечно, подкожно) не обеспечивают в лимфатической системе минимальных подавляющих концентраций, сравнимых с сывороткой крови. Это связано с тем, что большинство антибиотиков, являясь кристаллоидами, проникают в лимфу вторично из тканей, и этот процесс зависит как от концентрации антибиотиков в сыворотке крови, так и от проницаемости гистогематического барьера лимфоузлов.
Предложенный еще в 1950– 70-х гг. метод эндолимфатического введения лекарственных веществ в последние годы находит все более широкое клиническое применение. Механизм лечебного действия эндолимфатической антибиотикотерапии связан с созданием в лимфатической системе высоких концентраций лекарственных препаратов и более интенсивным восстановлением ее иммунных, метаболических, барьерных и других функций по сравнению с традиционными методами введения. Однако широкому использованию эндолимфатической терапии препятствует трудоемкость катетеризации лимфатического сосуда. В настоящее время широко применяется наиболее оптимальный способ введения лекарственных препаратов в лимфатическую систему — лимфотропный.
Эффективность лечения больных тем выше, чем раньше поставлен диагноз и начато адекватное лечение. В условиях гинекологического стационара наиболее достоверным и доступным на сегодняшний день является трансвагинальное и трансабдоминальное ультразвуковое сканирование, позволяющее выделить в режиме реального времени характерные и наиболее диагностически значимые эхографические критерии разнообразных клинических форм заболеваний внутренних половых органов у женщин. Ультразвуковое сканирование представляет собой оптимальный дополнительный метод диагностики воспалительных процессов органов малого таза у женщин, степень его информативности достигает 88,1%.
Для ультразвукового сканирования органов малого таза можно использовать аппараты «Aloca», «Toshiba», «Esoate», «Medelcom» с трансабдоминальным и трансвагинальным датчиками, что позволяет более тщательно верифицировать патологические процессы, оценивать глубину патологических изменений, проводить визуальный динамический контроль эффективности проводимого лечения.
Дифференциальная диагностика острых воспалительных заболеваний внутренних половых органов женщин с острой хирургической патологией органов брюшной полости (чаще с острым аппендицитом) до настоящего времени остается актуальной проблемой. Сходство клинической картины и отсутствие четких диагностических критериев становятся причиной диагностических ошибок и проведения необоснованной лапаротомии. Выжидательная тактика ведения больных с неясной клинической картиной чревата прогрессированием заболевания и развитием тяжелых осложнений, нередко приводящих к летальному исходу. В связи с этим, важное значение в диагностике острых гинекологических заболеваний приобретает лапароскопия. Этот метод позволяет в кратчайшие сроки определить характер патологического процесса и решить вопрос о лечебной тактике.
Впервые выполнил осмотр органов брюшной полости через кольпотомное отверстие русский гинеколог Д. О. Отт в 1901 г. Для этого он использовал налобный рефлектор и лампу, поместив пациентку в глубокое положение Тренделенбурга. В том же году Г. Келлинг выполнил лапароскопию в условиях пневмоперитонеума с использованием цистоскопа в эксперименте на собаках. С 1911 г. появляются публикации о новых методах лапароскопии, создании игл для пневмоперитонеума, разработках новых оптических приборов. Огромный вклад в развитие лапароскопии внес Х. Кальк. Модифицированный лапароскоп Калька используется и в настоящее время. Места введения троакаров стали классически-ми — точки Калька. Широкое применение диагностическая лапароскопия получила благодаря работам Р. Пальмера во Франции (1940–1950-е гг.) и Д. Франгеймера в США (1960-е гг.). В 1962 г. Р. Пальмер выполнил коагуляцию маточных труб — первую лапароскопическую операцию по стерилизации. Революционные преобразования в оперативной лапароскопии в гинекологии осуществил руководитель гинекологической клиники в г. Киле, профессор К. Земм. В 1973 г. он опубликовал руководство, в котором описал целый ряд лапароскопических операций на придатках матки. Практически все известные лапароскопические инструменты разработал К. Земм. Им же предложены методики эндошва, многие аппараты для эндохирургии (термокоагулятор, механический и ручной литотрипторы, пельвиотренажер и др.). В 1983 г. К. Земм впервые выполнил лапароскопическую аппендэктомию.
В настоящее время в клинике получили наибольшее распространение жесткие лапароскопы фирмы Karl Storz. С внедрением в практику эндоскопических видеокамер, лапароскопия стала незаменимым диагностическим и лечебно-оперативным методом. Более 90% операций в гинекологии выполняют с помощью лапароскопического доступа. В настоящее время во всем мире накоплен огромный опыт лапароскопических операций, который показал, что лапароскопическая хирургия малотравматична, безопасна и экономически выгодна.
Показаниями к лапароскопии являются:
Противопоказания к экстренной лапароскопии всегда относительны.
Абсолютными противопоказаниями к лапароскопии являются геморрагический шок, острый инфаркт миокарда, острое нарушение мозгового кровообращения, значительные размеры патологического образования внутренних половых органов (более 15 см в диаметре), сердечно-сосудистые заболевания в стадии декомпенсации, острая печеночно-почечная недостаточность, сахарный диабет в стадии декомпенсации, диафрагмальные грыжи.
К относительным противопоказаниям к лапароскопии относят ожирение III–IV степени, выраженный спаечный процесс после перенесенных операций на органах брюшной полости, значительное количество крови в брюшной полости (более 1 л).
Эндоскопическая картина и способы лечения
Нормальная лапароскопическая картина органов брюшной полости и малого таза. При введении лапароскопа в брюшную полость прежде всего видны большой сальник желтого цвета с крупными сосудами и гладкая блестящая париетальная брюшина с нежной сосудистой сетью. Иногда просматриваются часть петель тонкого и участки толстого кишечника. Тонкий кишечник бледно-розового цвета, серозный покров его блестящий, могут быть заметны перистальтические волны. Толстый кишечник легко узнать по лентовидным продольным тяжам и гаустрам, в области сигмовидной кишки могут быть видны жировые подвески желтоватого цвета. Органы малого таза обычно становятся доступны для осмотра после перевода больной в положение Тренделенбурга: когда сальник и кишечник смещаются кверху. В полости малого таза видны внутренние половые органы, мочевой пузырь, просвечивающие через блестящий покров брюшины крупные пульсирующие сосуды (подвздошные артерии и вены).
Брюшина, покрывающая мочевой пузырь и прямую кишку, желтоватого цвета за счет подлежащей жировой клетчатки, с нежной сосудистой сетью. Форма мочевого пузыря зависит от степени его наполнения.
Матка чаще всего расположена по средней линии. Видны ее дно, передняя стенка и пузырно-маточное пространство. Серозный покров матки блестящий, гладкий, бледно-розового цвета. Маточные трубы и яичники обычно подвернуты кзади и расположены в маточно-прямокишечном пространстве. От передней стенки матки отходят в виде белесоватых тяжей круглые маточные связки, уходящие к лону во внутренние ворота пахового канала.
Собственные, широкие, воронко-тазовые и крестцово-маточные связки представляются в виде белесоватых дупликатур брюшины с хорошо просвечивающими сосудами. Крестцово-маточные связки доступны для осмотра, как правило, при смещении матки кверху и кпереди.
Придатки матки удается осмотреть только с помощью манипуляторов при смещении тела матки кверху и кпереди. В этих условиях становится доступным для осмотра и маточно-прямокишечное пространство. Видны маточные трубы: обычно извитые, бледно-розового цвета, с блестящим гладким покровом, легко смещаемые. При касании инструментом можно ощутить их мягко-эластическую консистенцию. Фимбриальные отделы маточных труб выглядят как бахрома ярко-розового цвета. Они расположены свободно и легко смещаются манипулятором.
Нормальные яичники имеют белый цвет, мозговидного типа рельеф, размеры 2 х 3 х 4 см. Иногда хорошо видны желтые тела в различных фазах развития, атретические и белые тела, фолликулы в виде мелких пузырьков.
Сигмовидная кишка представляется желтовато-розового цвета, блестящей, с легко смещаемыми жировыми подвесками.
Червеобразный отросток редко попадает в поле зрения при обзорном осмотре. При изменении положения больной, а также с помощью манипулятора удается осмотреть слепую кишку и ее отросток. Слепая кишка имеет голубоватый или желтовато-белесоватый цвет и продольные лентовидные полосы. Червеобразный отросток может быть самой разнообразной формы и длины, с гладкой блестящей поверхностью, белесовато-желтого цвета и закругленной верхушкой. Сквозь серозный покров его просвечивает нежная сосудистая сеть. Отросток легко смещается манипулятором или концом лапароскопа.
Неизмененная печень имеет гладкую зернистую капсулу, кирпично-красный цвет, хорошо видны ее доли, особенно правая, и дно желчного пузыря: поверхность его гладкая, блестящая, голубовато-зеленоватого цвета. Хорошо просматриваются связки печени и передняя стенка желудка.
Внематочная беременность. Во время лапароскопии при нарушенной внематочной беременности определяется жидкая кровь со сгустками. Матка обычно несколько увеличена в размерах, тестоватой консистенции, серозный покров ее с цианотичным оттенком. Венозная сеть внутренних половых органов более выражена на стороне поражения.
При трубной беременности пораженная маточная труба багрово-синюшного цвета, имеет веретенообразную форму. Если трубная беременность локализуется в интерстициальном отделе маточной трубы, то выбухание напоминает субсерозный миоматозный узел с цианозом.
При нарушенной трубной беременности по типу трубного аборта обычно имеется фиксированный к ампулярному отделу рыхлый сгусток крови, иногда образуется перитубарная гематома. При нарушенной трубной беременности по типу разрыва трубы четко определяется дефект стенки в зоне локализации плодного яйца с активным продолжающимся кровотечением и образованием сгустков крови.
Операцию необходимо начинать с ревизии органов малого таза, выявления зоны кровотечения и определения его интенсивности. При наличии перитубарных спаек, последние разделяют «тупым» способом или пересекают электрохирургическими ножницами с целью мобилизации пораженной трубы. Наличие в брюшной полости большого количества крови и сгустков, что значительно затрудняет проведение манипуляций, диктует необходимость перехода на лапаротомию.
Проведение органосохраняющих операций при трубной беременности возможно при отсутствии кровотечения и резко выраженных анатомических изменений со стороны трубы. Целесообразность выполнения этих вмешательств с учетом частоты рецидивов и широкого внедрения методов экстракорпорального оплодотворения в настоящее время стала предметом дискуссий.
Сальпингэктомия может быть выполнена различными способами — лигатурным по K. Земму или с использованием электрохирургических либо лазерных технологий. Лапароскопия завершается туалетом полости малого таза изотоническим раствором с подводным контролем гемостаза. Дренаж не оставляют.
Катаральный сальпингит. При катаральном сальпингите маточные трубы утолщены, отечны, серозная оболочка обеих маточных труб гиперемирована, блестящая. Сосудистый рисунок усилен. Лапароскопия может заканчиваться дренированием полости малого таза с целью введения антибиотиков или антисептиков.
Катаральный сальпингит с пельвиоперитонитом. Для катарального сальпингита, осложненного пельвиоперитонитом, характерно следующее: брюшина малого таза тусклая, отечна, гиперемирована, с точечными кровоизлияниями и инъекцией сосудов. Маточные трубы гиперемированы, отечны, часто с четкообразными утолщениями по типу нодозного сальпингита, что указывает на обострение хронического воспалительного процесса. Фимбрии свободные, с точечными геморрагиями, отделяемого из фимбриальных отделов нет. Лапароскопия заканчивается дренированием полости малого таза и одномоментным введением антибиотиков.
Гнойный сальпингит с пельвиоперитонитом. При гнойном сальпингите брюшина малого таза тусклая, гиперемирована, с точечными кровоизлияниями. В позадиматочном пространстве виден мутный, гноевидный выпот, указывающий, как правило, на специфическую этиологию воспаления. При распространении выпота по латеральным каналам отмечаются отек и гиперемия серозной оболочки прилежащих к малому тазу органов (петель кишечника). Маточные трубы утолщены, серозная оболочка их гиперемирована, с усиленным сосудистым рисунком. Могут быть точечные кровоизлияния и наложения фибрина. Образуются рыхлые перитубарные спайки. Фимбрии свободные, но из маточных труб поступает мутный, жидкий секрет или гной.
При остром сальпингите гонорейной этиологии гной имеет сливкообразный характер и выделяется из фимбриальных отделов маточных труб.
Лапароскопия заканчивается санацией полости малого таза и подведением двух дренажей из подвздошно-паховых областей для введения антибиотиков.
Пиосальпинкс — это отграниченная, сформированная полость с гнойным содержимым в замкнутом пространстве маточной трубы, которое образовано за счет слипания ампулярного отдела последней.
При пиосальпинксе серозная оболочка маточной трубы грязно-серого или багрово-красного цвета с точечными геморрагиями и нитями фибрина серого цвета. Стенка маточной трубы ригидна, утолщена, ампулярный отдел воронкообразно расширен, иногда достигает 6–8 см в диаметре. Обычно маточная труба подвернута кзади и фиксирована плоскостными спайками. В позадиматочном пространстве и в подвздошных областях определяется жидкий выпот, часто с геморрагическим оттенком. Сосудистый рисунок париетальной и висцеральной брюшины малого таза усилен, могут быть точечные геморрагии. Серозный покров органов брюшной полости, как правило, не изменен. При явлениях пельвиоперитонита серозный покров матки, прилежащих петель тонкой и толстой кишки гиперемирован, отечен, с выраженной контактной кровоточивостью. Наблюдаются явления слипчивого процесса, в который вовлекаются петли кишечника, сальник, матка и маточные трубы. На серозном покрове органов видны нити фибрина.
Оперативное лечение может быть как органосохраняющим, так и направленным на полное удаление гнойного очага. У женщин молодого возраста и у нерожавших пациенток необходимо стремиться проводить реконструктивно-пластические операции. Вмешательство заканчивают санацией полости малого таза антисептическим раствором. В полость малого таза устанавливают дренажи с таким расчетом, чтобы в послеоперационном периоде можно было наладить систему санации и подведения антибиотиков.
Перекрут ножки кисты яичника. При перекруте ножки кисты яичника во время лапароскопии в полости малого таза определяется округлой формы, багрово-синюшного цвета образование, вокруг которого видны следы жидкого геморрагического выпота. Если с момента перекрута прошло достаточно много времени, то развиваются необратимые некротические изменения, и капсула имеет черный цвет. Образование легко смещается, и обнаружить ножку кисты, как правило, труда не составляет.
Хирургическая ножка кисты бывает различной длины, а диаметр составляет в среднем 1–1,5 см. Часто в зону перекрута вовлекаются угол маточной трубы, собственная и воронко-тазовая связка яичника. В данной ситуации выполняют аднексэктомию.
Гидатида — это тонкостенное, жидкостное образование на стенке маточной трубы. При лапароскопии определяются, как правило, несколько гидатид на ножке. Гидатиды имеют округлую форму, хорошо выраженную сосудистую сеть на поверхности, размеры их до 2 см в диаметре, содержат прозрачную жидкость. Удаление гидатиды особых трудностей не представляет.
Перфорация матки. Перфорацию матки во время лапароскопии диагностируют на основании следующих признаков. В полости малого таза видны малоизмененная кровь и сгустки. На серозном покрове матки визуализируется дефект с подтеканием крови из него в свободную брюшную полость. Перфорационное отверстие имеет, как правило, небольшой размер, соответствующий размерам кюретки или зонда. После удаления крови и сгустков из брюшной полости проводят гемостаз в биполярном режиме на фоне введения утеротонических препаратов и ушивают перфорационное отверстие.
Апоплексия яичника. При апоплексии яичника во время лапароскопии в полости малого таза определяются жидкая кровь и сгустки в различном количестве. После санации полости малого таза находят источник кровотечения.
При стигме овуляции на поверхности яичника виден дефект ткани размером до 1 см в диаметре, края дефекта втянуты внутрь. Часто разрыв белочной оболочки яичника прикрыт фиксированным сгустком (болевая форма), что не требует проведения каких-либо манипуляций. При выявлении кровотечения из дефекта (анемическая форма) показано проведение гемостаза.
При разрыве кисты яичника, наряду с кровью и сгустками, могут определяться различные включения: капельки жира (при зрелой тератоме), хлопья бурого цвета на серозном покрове прилежащих органов и на брюшине (при разрыве эндометриоидной кисты). Часто при разрыве эндометриоидной кисты в брюшной полости виден вязкий секрет бурого цвета (разрыв шоколадной кисты).
При разрыве кисты выполняют резекцию яичника в пределах неизмененных тканей или производят вылущивание кисты.
Наиболее сложно поставить дифференциальный диагноз между острой гинекологической патологией и острым аппендицитом. Червеобразный отросток может быть любой формы и длины и занимать любое положение в брюшной полости. Поиски червеобразного отростка целесообразно начинать с места слияния трех тений толстой кишки: здесь находится основание отростка. В норме червеобразный отросток с гладкой, блестящей поверхностью, верхушка его закруглена. При пальпации отросток легко смещается, мягкий.
При деструктивных формах червеобразный отросток утолщен, его серозная оболочка багрового цвета с налетом фибрина. При пальпации отросток ригидный, при смещении пружинит.
При вторичных изменениях червеобразного отростка, возникающих в результате воспалительного процесса в малом тазе, когда отросток отечен, гиперемирован, с усилением сосудистого рисунка, он остается мягким при пальпации и легко смещается, ригидность отсутствует.
Миома матки. В клинической практике нередко возникает необходимость провести дифференциальный диагноз между миомой матки, особенно субсерозной, и опухолью матки. При лапароскопии все виды миомы матки (кроме субмукозной и редко интралигаментарной) не представляют сложности для диагностики. При интерстициальной миоме видны места отхождения связок, маточных труб и неизмененный сосудистый рисунок. Форма матки зависит от расположения узлов. Субсерозные миомы, как правило, резко меняют конфигурацию матки, иногда она становится похожей на конгломерат «картофельных клубней». Миома может представлять трудности для диагностики, если она исходит из бокового ребра матки и располагается интралигаментарно. Инструментальная пальпация опухоли и смещение матки с помощью внутриматочного зонда в сторону, противоположную образованию, могут дать верное представление об источнике опухоли.
В некоторых случаях миома матки сочетается с воспалительным процессом в малом тазе. Лапароскопическая картина в данном случае характеризуется гиперемией серозного покрова матки и париетальной брюшины. Видна сеть расширенных сосудов, что в норме не наблюдается.
Миоматозные узлы с нарушением кровообращения имеют синюшно-багровый цвет, серозная оболочка их тусклая. Под серозной оболочкой определяются многочисленные кровоизлияния от мелкоточечных петехий до петехий диаметром 2–3 см. Как правило, видна реакция окружающих тканей: гиперемия брюшины, покрывающей соседние органы; выпот — от серозного до геморрагического, иногда с хлопьями фибрина.
Среди новообразований женских половых органов опухоли яичников находятся на втором месте. Их диагностика до настоящего времени представляет определенные трудности. Затруднения при дифференциальной диагностике опухолей и опухолевидных образований яичников чаще имеют место у больных со значительным ожирением передней брюшной стенки, а также у женщин, перенесших ранее гинекологические операции.
Ретенционные кисты обычно имеют небольшие размеры, тонкостенную прозрачную капсулу, через которую просвечивает гомогенное содержимое.
Параовариальные кисты различных размеров располагаются межсвязочно или у наружного полюса яичника. Всегда виден яичник: он расположен отдельно, сохранено его дольчатое строение, цвет белесоватый, видны фолликулы, иногда желтое тело.
Эндометриоидная киста яичника представляет собой образование с плотной, гладкой, непрозрачной капсулой голубовато-синюшного цвета. На капсуле и на брюшине малого таза видны отложения гемосидерина в виде коричневых («шоколадных») пятен. Вокруг них просматриваются отек, рубцовая инфильтрация тканей, местами кровоизлияния.
Дермоидная киста имеет неравномерную желтовато-белесоватую окраску, она очень плотная при инструментальной пальпации.
Фиброма яичника — это опухоль округлой или овоидной формы, с гладкой поверхностью, плотной консистенции, скудной васкуляризацией, в капсуле белого цвета.
При раке яичников величина опухоли может быть различной. Форма ее округлая, овальная или неправильная. Опухоль чаще мягкой консистенции, поверхность ее бугристая в виде цветной капусты. Точность лапароскопической диагностики опухолей яичников составляет 96,5%.
В заключение следует подчеркнуть, что диагностика острых воспалительных процессов внутренних половых органов должна основываться на сопоставлении данных анамнеза, клинических симптомов, данных лабораторных исследований и эндоскопической картины. Диагностическая лапароскопия нередко превращается в лечебно-оперативную, так как при многих острых воспалительных заболеваниях органов брюшной полости и малого таза, опухолях и опухолевидных образованиях яичников операции выполняют через лапароскоп. Благодаря этому значительно сокращается число послеоперационных койкодней, уменьшается количество послеоперационных осложнений, и пациенты в кратчайшие сроки возвращаются к обычной трудовой деятельности.
Н. Е. Чернеховская, доктор медицинских наук, профессор
Д. П. Черепянцев, кандидат медицинских наук
РМАПО, ГКБ № 52, г. Москва