что значит подкожное введение препарата
Подкожное введение лекарственных средств
Показания к подкожному введению лекарственных средств

Методика подкожного введения лекарственных препаратов
Возможные осложнения после подкожной инъекции
Важно помнить, что любое инъекционное введение лекарственных средств должно быть выполнено медицинским специалистом, владеющим определенными навыками! Самостоятельное выполнение инъекций приводит к возникновению нежелательных осложнений:
1. Инфильтрата – болезненного уплотнения в подкожно-жировой клетчатке на месте укола, которое возникает спустя 2-3 дня в результате:
Для устранения инфильтрата необходимо наложить гепариновую мазь, йодную сеточку либо согревающий полу-спиртовой компресс. Также пациенту назначают курс физиотерапевтических процедур.

3. Аллергической реакции – неадекватного ответа иммунной системы на вводимое лекарство. Может протекать в легкой форме (в виде заложенности носа, зудящих высыпаний на коже, гиперемии и отечности век) и тяжелой, сопровождающейся бронхо-спазмом, отеком Квинке, анафилактическим шоком. Чтобы предотвратить появление лекарственной аллергии, перед непосредственным введением препарата у пациента выясняют наличие повышенной чувствительности к каким-либо веществам.
4. Флегмоны – разлитого гнойного воспаления клетчаточных пространств, которое возникает при:
В этом случае пациенту требуется помощь врача-хирурга.
5. Подкожных кровоизлияний – следствия проникновения в подкожную клетчатку кровяного пигмента из поврежденного сосуда (чаще всего это происходит при использовании во время инъекции деформированной или тупой иглы). Чтобы избежать данного негативного эффекта следует приложить к месту укола стерильную салфетку, смоченную 70% медицинским спиртом, а спустя какое-то время – сделать полу-спиртовой компресс.
6. Повреждения нервных стволов – результата неправильного выбора места подкожной инъекции, при котором вблизи нерва создается депо лекарственного средства. Данное осложнение становится причиной пареза или паралича, лечебные мероприятия будут зависеть от клинических проявлений и тяжести их течения.
7. Формирования участка липо-дистрофии – рассасывания подкожно-жировой клетчатки. Как правило это является следствием инсулинотерапии – длительных инъекций в одно и то же место. Для профилактики подобного осложнения необходимо вводить инсулин комнатной температуры и чередовать места уколов. Лечебные мероприятия заключаются во введении в участки патологически измененной жировой ткани 4-8 ЕД раствора Суинсулина, обладающего антидиабетической активностью.

9. Медикаментозной эмболии – очень тяжелого осложнения подкожной инъекции, спровоцированного нарушением техники ее проведения. Чаще всего может возникнуть в том случае, если медицинская сестра введет в сосуд масляный раствор (при попадании в него масла происходит закупорка). У пациента появляется синюшность кожных покровов, кашель, чувство сдавленности в грудной клетке и приступ одышки, прогрессирование патологического состояния может привести к летальному исходу. Лечение эмболии симптоматическое.
10. Периостита – воспаления надкостницы, возникающего вследствие неправильного выбора места инъекции, нарушения ее техники, поломки иглы (при использовании старого изношенного или дефектного инструментария, резком сокращении тканей во время укола), плохо рассасывающегося инфильтрата.
Преимущества выполнения подкожных инъекций в МКЦ «Проксима
Подкожно-жировой слой характеризуется наличием густой сосудистой сети, именно поэтому медикаментозные средства, введенные подкожно оказывают более быстрое действие по сравнению с пероральным приемом – препараты минуют пищеварительный тракт и сразу попадают в кровяное русло. Подкожные инъекции выполняются иглой самого малого диаметра, вводится не более 2,0 мл лекарственного средства. Чтобы избежать негативных эффектов от инъекций, необходимо довериться настоящим профессионалам! В клинике «Проксима» работают высококвалифицированные медсестры, имеющие многолетний практический опыт. Чтобы записаться на подкожные манипуляции, позвоните нам по телефону, указанному в разделе «Контакты» или оставьте на сайте заявку.
Подкожная инъекция: техника выполнения, алгоритм
Оглавление
Подкожное введение лекарственных средств
Парентеральное (минуя пищеварительный тракт) введение лекарственных средств обусловлено быстротой их действия и лучшим усвоением. Подкожно-жировая клетчатка очень хорошо кровоснабжается — имеет обширную сеть капилляров. Это позволяет вводить лекарственные препараты именно подкожно для их быстрого всасывания в кровоток без нанесения вредного воздействия. Подкожная инъекция производится на глубину 15 мм. Количество вводимого препарата — до 2 мл, в исключительных случаях по назначению врача — до 5 мл.
Цель процедуры: введение лекарственного препарата в подкожно-жировой слой тканей.
Показания к подкожным инъекциям определяет лечащий или дежурный врач.
Противопоказания: непереносимость препарата; в месте предполагаемой инъекции не должно быть признаков воспаления, повреждений кожи, сыпи, подкожных инфильтратов.
Достоинства метода: быстрота дествия (20-30 минут), возможность введения препаратов, вызывающих образование гематом при внутримышечном введении (гепарин и др.), создание «депо» препарата в подкожно-жировой клетчатке для поддержания лекарственного вещества в организме на определенном уровне (инсулин и др.).
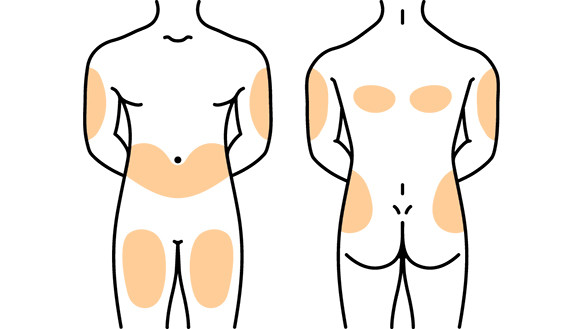
Подкожная инъекция: места введения препарата
Место введения препарата выбирает медицинская сестра. При этом следует ориентироваться на сам препарат и состояние кожи и подкожно-жировой клетчатки.
Эти участки тела характерны тем, что кожу с подкожной клетчаткой можно легко захватить в складку, нет опасности повреждения надкостницы (как при внутримышечной инъекции), крупных кровеносных сосудов и нервов.
Оснащение для проведения процедуры
Подготовка к процедуре
Перед тем, как будет проведена подкожная инъекция, медицинская сестра должна выполнить следующие действия:
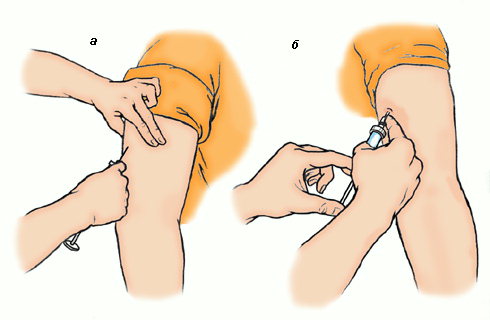
Подкожная инъекция: алгоритм выполнения
На выбранном месте инъекции дважды обработать кожу пациента с помощью салфеток со спиртсодержащим антисептиком. Первая обработка — площадь около 10*10 см протирается салфеткой в одном и том же направлении. Затем вторая обработка — второй салфеткой так же, площадь 5*5 см.
При введении гепарина иглу следует вводить под углом 90°, не оттягивать поршень, не массировать место инъекции!
Окончание процедуры
Подкожная инъекция: возможные осложнения
Профилактика осложнений после подкожных инъекций:
Надеемся, у наших читателей подкожная инъекция будет выполняться четко и легко, по алгоритму и без осложнений!
Укол или инъекция: какие виды бывают и можно ли делать самому?
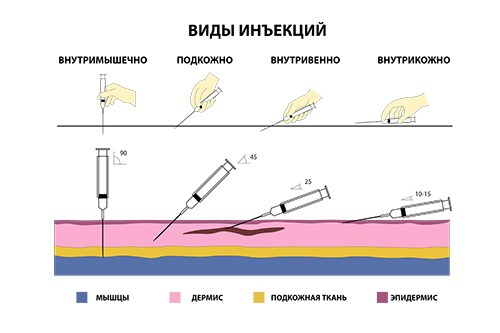
Укол, или правильнее сказать, инъекция — это метод введения в организм человека лекарственных средств. Проводятся инъекции с помощью шприца и полой иглы или посредством безигольного инъектора путем впрыскивания раствора под высоким давлением.
Виды уколов
В медицине выделяется несколько видов уколов. Их классификация основана на том, в какую часть тела вводится раствор. Есть очень специфичные формы инъекций, например, парабульбарная (в область под глазным яблоком). Но ниже пойдет речь о самый часто применяемых разновидностях.
Внутривенные
При внутривенных уколах медикамент вводится сразу в кровяной сосуд. Самое важное здесь — соблюдение санитарных правил. В теории, для этого типа инъекций может использоваться любая вена человека. Но чаще такие уколы ставят в вены локтевой ямки, кисти, предплечья или нижних конечностей.
Главное, чтобы она была хорошо контурированной и с достаточной шириной стенок. Внутривенный укол лучше доверить профессионалу, т. к. в технике введения много нюансов, а неверное выполнение манипуляции чревато серьезными осложнениями.
Внутримышечные
Этот тип уколов встречается чаще всего. Внутри мышцы создается подобие транспортного депо для медикамента, откуда лекарство постепенно распространяется по организму, всасываясь в кровь. Это помогает поддерживать стабильную концентрацию препарата на протяжении нескольких часов и обеспечить тем самым длительный терапевтический эффект.
Для внутримышечных инъекций подходят крупные мышцы, где нет близко расположенных крупных сосудов. Обычно для этого служат ягодичная, дельтовидная мышца или передняя поверхность бедра.
Подкожные
Данный вид уколов еще называют парентальным, что дословно переводится как «минуя кишечник». Это альтернатива приема медикамента перорально, путем проглатывания. Лекарственное средство быстро всасывается из подкожной клетчатки без вреда тканям и изменения осмотического напряжения крови.
Подкожный укол применяется в случае потребности быстрого действия препарата (например, инсулин при диабете), когда пациент без сознания и не может проглотить таблетку, а также при иных препятствиях к глотанию — непроходимость пищевода или желудка, сильная рвота и т. п.
Для такой инъекции должно легко захватываться в складку и не угрожать безопасности сосудов и нервных стволов. Подкожный укол ставится в плечо, но это может быть область над лопаткой, нижняя часть подмышечной области и т. п.
Внутрикожные
При внутрикожном уколе тонкую иглу под острым углом вводят под роговой слой кожи на небольшую глубину. Если ввод проделан верно, при нажатии на шприц под кожей образуется светлый сферический бугорок до 4 мм в диаметре.
Этот тип инъекции еще называют интракутанным. Он применяется при местной анестезии, определении наличия специфического иммунного ответа организма (например, туберкулиновая проба Манту, пробы на аллергены), тестировании антитоксического иммунитета (например, реакцию Шика на дифтерию) и некоторых других медицинских манипуляциях. Чаще всего местом такой инъекции служит наружная поверхность плеча или передняя поверхность предплечья.
Внутрикостные
Внутрикостное пространство — неотъемлемая часть сосудистой системы. Внутрикостно (интрастернально) могут вводиться все те же препараты, что и внутривенно, скорость лечебного эффекта при этом одинаковая.
Впервые этот метод инъекций был исследован еще в 19 в., широко применялся во время Второй мировой войны, а с 80-х гг. прошлого века входит в рекомендации по педиатрической реанимации. Но по-настоящему широко способ стал применяться лишь в начале 21 в. с изобретением специального аппарата-пистолета для внутрикостной инфузии. Дело в том, что не всегда у медика есть возможность ввести лекарство внутривенно (например, при обширных ожогах, у маленьких детей, если пациент в состоянии шока или клинической смерти). Поэтому внутрикостный тип укола часто незаменим при реанимации больного.
Интрастернально лекарство обычно вводят в большеберцовую, плечевую или лучевую кость. Конечно, такая манипуляция проводится только профессионалом, т. к. при неверном выполнении возможно сквозное пробивание кости, перелом, повреждение хряща и другие осложнения.
Внутриартериальные
Как следует из названия, данный вид инъекции предполагает введение лекарства непосредственно в артерию, обычно лучевую или большеберцовую. Внутриартериальный укол нужен, если лекарство быстро распадается в организме или нужно создать высокую концентрацию лекарство в конкретном органе.
Также этот тип инъекций применяется для введения рентгеновских препаратов для более точного исследования патологий (опухоли, тромба, аневризмы и т. п.).
Какие виды уколов можно делать самому?
Часто пациенты не хотят из-за необходимости пару раз в день ставить уколы ложиться в стационар или ездить в медицинское учреждение на процедуры. Или на приеме у педиатра мама может задуматься, можно ли самой делать уколы ребенку, чтобы не приводить его каждый раз в больницу. Умение поставить инъекцию — полезный навык в экстренных ситуациях, когда нет возможности быстро доставить пациента в больницу. В этом случае с просьбой сделать укол можно обратиться к кому-то из членов семьи, а в совсем отчаянных ситуациях — сделать инъекцию самому себе.
Совершенно ясно, что не все виды уколов можно сделать самостоятельно. Внутрикостные и внутриартериальные инфузии абсолютно исключены без участия врача. У внутрикожных инъекций довольно специфичный круг применения.
Без участия медработника допускается проведение следующих типов инъекций:
Есть ряд общих правил перед проведением самостоятельной процедуры — чистые руки, рабочая поверхность, подготовка всего необходимого заранее. Очень неприятно, когда вы уже вскрыли пакет со шприцем и вдруг поняли, что отсутствует пилка для открывания ампул или ватные шарики.
Выше были описаны части тела, куда можно делать внутримышечный укол, но проще всего — в ягодичную мышцу. Ее перед уколом нужно слегка размять и растянуть, протереть спиртом. Иглу нужно вводить не до конца резким движением под углом ближе к 90 градусам, а поршень шприца опускать как можно медленнее.
Правильный укол подкожно ставится плавно, под углом 45 градусов. Он делается в жировую прослойку. Для инъекции нужно продезинфицировать мягкую ткань и сжать в своеобразную складку. Нужно помнить, что подкожный укол в живот нельзя делать вблизи пупка.
Перед внутривенным уколом необходимо обернуть жгут на 5-10 см выше места инъекции и попросить пациента несколько раз сжать и разжать кулак. Через 30-60 секунд контур вены должен хорошо прощупываться. Если этого не происходит, можно приложить к руке теплую ткань.
Перед процедурой лучше дать пациенту выпить жидкости (при обезвоживании вены очень плохо прощупываются). Если вена видна хорошо и пальпируется, нужно протереть место укола спиртом, ввести иглу под углом 45 градусов по направлению к кровотоку и медленно нажать на поршень шприца. После введения препарата стоит снять жгут. Если вену плохо видно, лучше отказаться от самостоятельного проведения процедуры и обратиться к профессионалу, тем более, что сейчас многие учреждения предлагают эту услугу, а узнать, сколько стоит внутривенный укол на дому, очень просто (к тому же наша команда предлагает выездные услуги).
Возможные осложнения при проведении процедуры
Прежде чем решиться ставить себе укол самостоятельно, стоит оценить риски.
При внутримышечной и подкожной инъекции игла может попасть в сосуд, что приводит к его закупорке — эмболии. Если укол делает непрофессионал, через пару дней после инъекции появляются инфильтраты — болезненные уплотнения, которые возникают из-за несоблюдения санитарных правил или многократного введения препарата в одно и то же место. Более серьезное последствие — абсцесс, который требует вмешательства хирурга и серьезного лечения с антибиотиками.
Уколы внутривенно на дому с нарушением техники чреваты травмой сосуда. На месте ввода быстро появляется гематома, лекарственный препарат частично попадает под кожу, вызывая ожог тканей. Если пункция вены произойдет в месте образования тромба, возможен его отрыв. Особенно опасно при данном виде инъекции занесение инфекции при несоблюдении правил асептики. Возможно, лучше уточнить, сколько стоит внутривенный укол с выездом специалиста, взвесить риски и принять решение.
Общим осложнением при всех типах инъекций являются аллергические реакции на препарат, которые могут быть довольно сильными, вплоть до анафилактического шока.
Как избежать негативных последствий или меры предосторожности
Безусловно, при любых инвазивных процедурах очень важно соблюдать правила гигиены и асептики:
Перед тем как набрать лекарство, нужно встряхнуть ампулу и внимательно следить, чтобы воздух не попал в шприц. Можно потренироваться заранее набирать жидкость в него и удалять лишний воздух. Все необходимое для процедуры нужно приготовить заранее.
Инъекция подкожная или внутримышечная
Инъекции — это эффективный способ введения в организм растворов лекарственных веществ или вакцин. В зависимости от вида лекарственного препарата его можно вводить внутрикожно, подкожно, внутримышечно или внутривенно. В отличие от приёма таблетированных препаратов, инъекционные лекарства поступают в кровоток в полном объёме и в неизменном виде, что делает их действие более эффективным при меньшей дозе.
В нашем медицинском центре проводятся внутримышечные и подкожные инъекции любых лекарственных препаратов, назначенных врачом.
Внутримышечные инъекции.
Мышцы интенсивно кровоснабжаются поэтому введение лекарственных препаратов в крупные мышцы — хороший способ доставить препарат в нужное место организма. Чаще всего уколы делают в дельтовидную мышцу спины или в ягодичные мышцы.
После инъекции в мышце образуется так называемое «депо» препарата, откуда он всасывается в кровеносные и лимфатические сосуды и с токмо жидкости разносится по организму, оказывая лечебное действие. Важным является то, что при внутримышечной инъекции в крови длительное время поддерживается постоянная концентрация лекарственного вещества, что обеспечивает его длительное (постоянное) действие.
При проведении внутримышечных инъекций требуется строгое соблюдение асептики. Так же следует учитывать скорость введения лекарств — она зависит от вида лекарственного препарата. При проведении первых инъекций следует организовать контроль медицинского персонала на случай возникновения аллергической реакции. Следует помнить, что самостоятельное внутримышечное введение лекарств может вызывать осложнения, такие как абсцесс или инфильтрат.
Подкожные инъекции.
Применяются при введении инсулина, гепарина и некоторых других препаратов.
Поскольку подкожная жировая клетчатка обладает разветвлённой сосудистой сетью, подкожные инъекции так же являются эффективными. Вещества, введённые под кожу, оказывают более быстрое воздействие на организм. Такие инъекции делают тонкими иглами, а в процессе процедуры вводится совсем небольшое количество лекарств — не более 2 мл.
Обычно лекарства вводят под кожу в области живота, наружной поверхности плеча, передней поверхности бедра. Здесь коду легко можно захватить в складку, в основание которой и делается укол. В этих зонах нет крупных сосудов или нервных скоплений, а значит отсутствует опасность их травмирования. Не следует вводить лекарства в место предыдущей инъекции, особенно, если там имеется уплотнение.
В нашем медицинском центре вы можете провести внутримышечные и подкожные инъекции. У нас работает квалифицированный персонал и используется импортное оборудование.
Подкожные инъекции. Укол в ягодицу. Укол в плечо.
Статья обновлена: 2021-10-07
Подкожные инъекции производят иглой самого малого диаметра на глубину 15 мм и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на нее вредного воздействия.
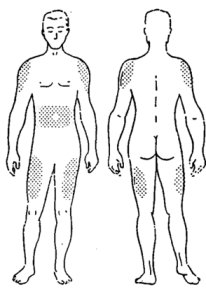
Наиболее удобными участками для подкожного введения являются (см. рис):
В этих местах кожа легко захватывается в складку и отсутствует опасность повреждения кровеносных сосудов, нервов и надкостницы.
Техника выполнения подкожной инъекции
Если в шприце имеется небольшой пузырек воздуха, вводите лекарство медленно и не выпускайте весь раствор под кожу, оставьте небольшое количество вместе с пузырьком воздуха в шприце.
Не нужно тут давать заведомо ложную и опасную информацию, если не понимаете причин для определенных правил.
Новости партнеров

Полезная информация, организации инвалидов, знакомства
2021-12-04 10:11:35 
Ночная работа увеличивает риск диабета.
Учёные выяснили, что работа в ночное время повышает риск развития преддиабета и диабета типа 2