что значит постменопауза и пременопауза
Что такое постменопауза? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Постменопауза — это один из периодов угасания репродуктивной функции, который начинается после менопаузы и длится до 65-70 лет или до конца жизни. Этот этап требует от женщины особого внимания к состоянию своего здоровья, так как в это время её организм подвержен развитию различных заболеваний.
Пременопауза — это период, когда месячные становятся нерегулярными. Он может длиться несколько лет до наступления последней менструации.
Пременопауза может наступить в любом возрасте за 1-3 года до менопаузы. Возраст начала данного периода зависит от генетических и индивидуальных особенностей женского организма. На этапе пременопаузы у женщины начинают проявляться вазомоторные и эмоционально-психические расстройства: появляются приливы, отмечается неустойчивость настроения, изменяется гормональный профиль, который определяется по анализам крови. Как правило, в это время начинает повышаться уровень ФСГ — гормона гипофиза, стимулирующего работу яичников. Уровень эстрогенов может оставаться в норме за счёт усиленной выработки ФСГ.
Так как яичники начинают неравномерно вырабатывать женские половые гормоны, цикл становится нерегулярным, а со временем полностью прекращается. Это говорит о том, что процесс созревания и выхода яйцеклетки уже не происходит.
Хаотичный выброс гормонов в период пременопаузы может приводить к различным женским заболеваниям:
Менопауза — это период, при котором менструации отсутствуют на протяжении одного года. Как правило, менопауза развивается в возрасте 50-55 лет. Наличие менструальноподобных кровянистых выделений в более позднем возрасте может свидетельствовать о гинекологической патологии, порой очень серьёзной, такой как рак гениталий. Это повод немедленно обратиться к врачу.
Симптомы постменопаузы
Все симптомы постменопаузы, сопровождаемой климаксом, можно разделить на три большие группы:
Вазомоторные симптомы особенно выражены в первые несколько лет постменопаузы. К ним относятся:
Гипертония может носить «кризовый» характер с ярко выраженной психоэмоциональной окраской. Она сопровождается ознобами, сердцебиением, перебоями (аритмией), затруднением дыхания.
Другим атипичным признаком постменопаузы является климактерическая миокардиодистрофия, которая сопровождается появлением боли в груди. Взаимосвязь между выраженностью такой боли и данными ЭКГ практически отсутствует: даже при выраженном болевом синдроме ЭКГ картина изменения либо незначительные, либо вовсе не выявляются.
Пациентки с таким нарушением обычно обращаются к терапевту с подозрением на ишемическую болезнь сердца. Но в отличие от ИБС, боли в сердце при климаксе постоянные и поддаются лечению гормональными препаратами.
Урогенитальные расстройства встречаются более чем у 50 % женщин старше 55 лет. К таким расстройствам относятся:
Женщины чаще всего стесняются говорить об этих симптомах. Однако умалчивать о них во время приёма не стоит, так как они могут повлиять на постановку диагноза и тактику лечения.
К кожным признакам наступления постменопаузы относится резкое старение кожи — она становится сухой и морщинистой. Также сохнут слизистые оболочки, наблюдается ломкость ногтей, сухость и выпадение волос. Все эти изменения связаны с нехваткой эстрогенов, которая снижает образование коллагена в соединительной ткани.
У некоторых женщин усиливается рост волос на лице и снижается тембр голоса. Такие изменения вызываются усиленной выработкой андрогенов в яичниках при условии дефицита эстрогенов.
К поздним обменным нарушениям относятся:
Патогенез постменопаузы
Со временем функцию выработки эстрогенов для поддержания обменных процессов в организме берут на себя надпочечники. Также в метаболизм эстрогенов включается жировая ткань. Поэтому у женщин в постменопаузе преобладают такие фракции эстрогенов, как эстрон и эстриол. Однако компенсаторные возможности организма у всех женщин разные. Этим и объясняется разнообразие и выраженность клинических проявлений в постменопаузе.
Классификация и стадии развития постменопаузы
В зависимости от преобладания тех или иных возрастных проявлений постменопаузу принято делить на два периода:
Эмоционально-психические проявления обычно появляются ещё до наступления постменопаузы и беспокоят женщину в течение года после её окончания. Вазомоторные симптомы в виде приливов и других соматических проявлений присоединяются в самом начале постменопаузы и могут сохраняться в течение 3-5 лет.
Спустя 2-5 лет от начала постменопаузы проявляются урогенитальные симптомы в виде сухости влагалища, неприятных ощущений при половом акте, частом мочеиспускании и недержании мочи. Также в этот период начинаются изменения со стороны кожи, волос и ногтей.
В позднюю менопаузу на первый план выходят обменные нарушения в виде остеопороза, атеросклеротических поражений сосудов, нарушения мозгового кровообращения, болезни Альцгеймера и пр. Эти нарушения являются самостоятельными заболеваниями, требующими специфического лечения. Остеопороз, как правило, развивается постепенно и никак себя не проявляет. Его симптомы становятся заметными только спустя 10-15 лет после завершения менопаузы.
Тяжесть течения климактерического синдрома, который сопровождает постменопаузу, зависит от количества приливов в день. Согласно классификации учёного-гинеколога Е. М. Вихляевой, выделяют три степени тяжести климакса:
Осложнения постменопаузы
У женщин с тяжёлыми приливами повышается риск развития гипертензии и сердечно-сосудистых заболеваний. Так как сосудистый тонус становится неустойчивым, снижается стрессоустойчивость, в крови повышается уровень холестерина, что в итоге может привести к развитию ишемической болезни сердца, нарушению мозгового кровообращения и деменции.
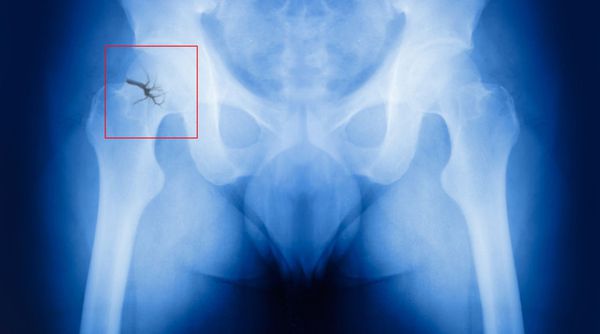
Одним из осложнений поздней постменопаузы является остеопороз. Он развивается из-за недостатка эстрогенов, который нарушает кальциевый обмен в организме. Кости становятся хрупкими, переломы возникают легко, буквально «на ровном месте».
Самый опас ный перелом в постменопаузе — перелом шейки бедра. Он никогда не срастается самостоятельно, т. е. без реконструктивных операций, и часто приводит к инвалидизации больных.
Замечено, что развитию остеопороза особенно подвержены худощавые пациентки. Это связано с дефицитом жировой ткани, которая принимает участие в синтезе эстрогенов. Поэтому у женщин с умеренно развитой подкожно-жировой клетчаткой уровень эстрогенов выше.
Диагностика постменопаузы
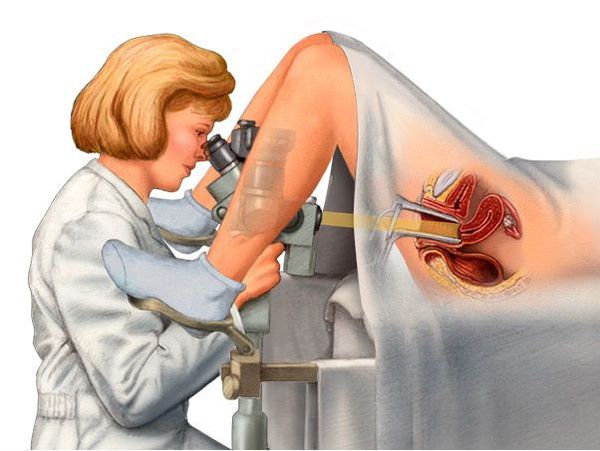
Обязательным является обследование на раковые клетки — цитология и кольпоскопия. Данные исследования проводятся раз в год в связи с высокой частотой развития рака шейки матки и вульвы в период постменопаузы.
Цитология — это исследование мазка, взятого с поверхности шейки матки и цервикального канала на раковые клетки. Предпочтение следует отдавать жидкостной цитологии, при которой биоматериал помещается не на стекло, как при традиционной цитологии, а в специальный контейнер с консервирующей жидкостью. Её информативность приравнивается к биопсии шейки матки.
Кольпоскопия — это исследование шейки матки под микроскопом с обработкой шейки матки кислотным реактивом и красителями. Оно позволяет выявить морфологически изменённые клетки и участки на слизистой шейки матки и вульвы.
Лечение постменопаузы
Лечение расстройств в постменопаузе должно начинаться с общих рекомендаций по изменению образа жизни : правильное питание, физическая активность, полноценный сон и отдых, устранение негативных факторов окружающей среды.
В последние десятил етия для лечения климактерических расстройств активно используются гормональные препараты. Они обладают рядом положительных эффектов:
Гормональное лечение проводи тся не менее одного года (в среднем длится 3-5 лет). Если приливы не возвращаются, то приём гормональных препаратов следует прекратить.
Среди средств для гормонального лечения постменопаузальных расстройств выделяют двуфазные препараты: цикло-прогинова, дивина, климен, климонорм и фемостон. Они рекомендуются женщинам, начиная с пременопаузы, т. е. когда менструации ещё не закончились, но возникают нерегулярно. При наступлении постменопаузы показаны препараты для непрерывного режима: фемостон конти, фемостон мини, анжелик, индивина, климодиен и клиогест.
В последнее время для лечения климактерических расстройств в постменопаузе и профилактики остеопороза применяется препарат ливиал (тиболон, ледибон). Он оказывает эстрогеноподобное действие на те органы и ткани, которые испытывают дефицит эстрогенов. Особенно данный препарат подходит для пациенток с депрессией. Его можно принимать длительно.
Альтернатива гормонотерапии
В комплексном лечении постменопаузальных нарушений также используется психотерапия. Она помогает справиться пациентке с психологическими трудностями, возникающими во время постменопаузы, и предупредить развитие некоторых психосоматических осложнений.
Прогноз. Профилактика
Профилактика негативных последствий постменопаузы в первую очередь должна включать в себя изменение общего образа жизни:
Правильное питание предполагает низкоуглеводную диету, богатую растительной клетчаткой, фрукты, хлеб из муки грубого помола, злаковые и молочные продукты, богатые кальцием. Необходимо ограничить употребление животных жиров и соли. Желательно два раза в неделю устраивать «рыбные» дни.
Пременопауза и постменопауза
В переходном периоде выделяются:
Дату последней менструации можно установить только ретроспективно, длительность вышеназванных периодов определяют, изучая анамнез.
Указанные нейроэндокринные изменения приводят к инволюционным процессам в органах репродукции. В пременопаузе существенных изменений размеров и структуры матки и яичников по сравнению с женщинами репродуктивного возраста не происходит. Матка, являясь органом-мишенью для стероидных половых гормонов, после менопаузы теряет в среднем 1/3 своего объема в результате атрофических процессов в миометрии, которые максимально интенсивны в первые 2-5 лет после менопаузы, после 20 лет постменопаузы размеры матки не меняются.
Дефицит эстрогенов как часть инволюционных процессов в организме женщины в пре- и постменопаузе можно расценивать как закономерный физиологический процесс, хотя он играет патогенетическую роль для многих расстройств, в том числе климактерических. Нейровегетативные, обменно-эндокринные, психоэмоциональные проявления (ранние), урогенитальные расстройства, атрофические изменения кожи, слизистых оболочек (средневременные), остеопороз, сердечно-сосудистые заболевания (поздние) возникают в определенной хронологической последовательности и значительно снижают качество жизни женщины в постменопаузе. Различные симптомы, связанные с угасанием функции яичников, наблюдаются более чем у 70% женщин.
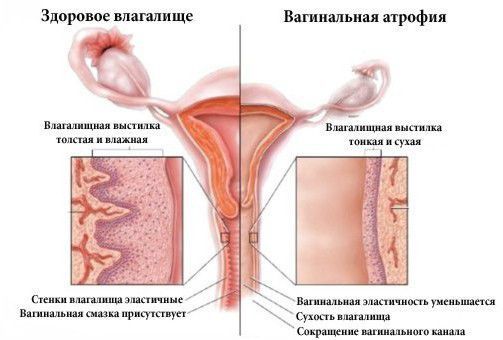
Урогенитальные расстройства могут возникать еще в пременопаузе, но обычно появляются на 2-5-м году постменопаузы у 30-40% женщин. В пожилом возрасте их частота может достигать 70%. Возникновение урогенитальных расстройств обусловлено развитием на фоне дефицита половых гормонов атрофических и дистрофических процессов в эстрогенчувствительных структурах мочеполовой системы (уретра, мочевой пузырь, влагалище, связочный аппарат, мышечный и соединительнотканный компоненты тазового дна, сосудистые сплетения). Этим объясняется одновременное нарастание клинических симптомов атрофического вагинита, диспареунии, цистоуретрита, поллакиурии, недержания мочи. В постменопаузе нередко прогрессирует пролапс гениталий, в основе которого лежат нарушения биосинтеза и депонирования коллагена в фибробластах на фоне гипоэстрогении, поскольку на фибробластах имеются рецепторы эстрогенов и андрогенов.
Одним из последствий эстрогендефицитного состояния в пре- и постменопаузе становится увеличение частоты сердечно-сосудистой патологии, обусловленной атеросклерозом (ишемическая болезнь сердца, нарушение мозгового кровообращения, артериальная гипертензия). Для женщин в постменопаузе это катастрофично: если у женщин до 40 лет частота инфаркта миокарда в 10-20 раз ниже, чем у мужчин, то после угасания функции яичников соотношение постепенно меняется и составляет к 70 годам 1:1. Возникновение сердечно-сосудистой патологии патогенетически связано с изменеем липидов и свертывающей системы крови при гипоэстрогении: повышение уровня холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности, снижение уровня липопротеидов высокой плотности, увеличение свертываемости крови и снижение антикоагулянтного потенциала системы гемостаза.
Считают, что длительный дефицит эстрогенов в пожилом возрасте может участвовать в патогенезе болезни Альцгеймера (поражение головного мозга). Отмечен профилактический эффект эстрогенов в отношении деменции у женщин в постменопаузе, но этот вопрос требует дальнейших исследований в рамках доказательной медицины.
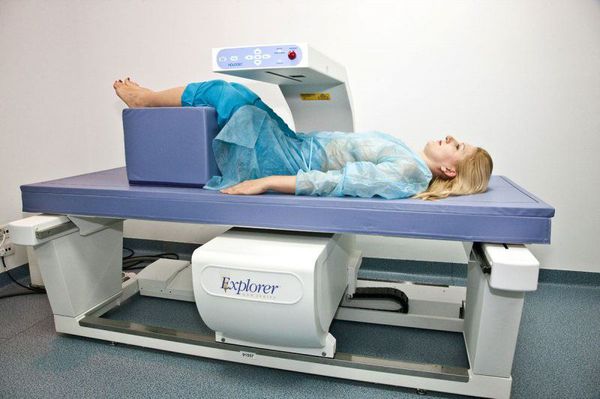
Эстрогендефицитное состояние после менопаузы приводит к остеопорозу у 40% пациенток. Остеопороз и остеопения, предшествующая ему, имеют длительный латентный период. Снижение синтеза матрикса кости остеобластами и усиление процессов резорбции костной ткани остеокластами начинаются уже после 35-40 лет. Потеря костной массы после прекращения менструаций резко ускоряется и составляет 1,1-3,5% в год. К 75-80 годам потеря костной плотности может приблизиться к 40% по сравнению с таковой в возрасте 30-40 лет. У 35,4% женщин, доживших до 65 лет, можно прогнозировать переломы костей. Остеопороз развивается постепенно и бессимптомно, а появление его клинических проявлений говорит о значительной потере костной массы. Это боли в костях, микро- и макропереломы при минимальной травматизации, искривление позвоночника (кифоз, лордоз, сколиоз), уменьшение роста. Поскольку в первые 5 лет после прекращения менструаций поражаются преимущественно кости с преобладанием трабекулярного, решетчатого строения (позже присоединяется поражение трубчатых костей), переломы позвоночника, лучевой кости в типичном месте возникают раньше, чем перелом шейки бедра. Рентгеновское исследование не обеспечивает своевременную диагностику остеопороза, это становится возможным только тогда, когда потеря костной массы достигает 30% и более. Диагностика остеопороза, помимо клинических проявлений, основывается на денситометрии.
Факторы риска остеопороза:
Для коррекции климактерического синдрома, урогенитальных расстройств используют краткосрочные курсы заместительной гормональной терапии (в течение 1-3 лет). С целью профилактики и лечения остеопороза заместительная гормональная терапия проводится более 3 лет.
В пременопаузе целесообразно назначать эстроген-гестагенные препараты (дивина, климен, климонорм, фемостон, циклопрогинова, трисеквенс), в постменопаузе более физиологично постоянное поступление гормонов (прогинова-21, премелла, эстрофем, гинодиан-депо, клиогест, ливиал).
Длительная заместительная гормональная терапия, особенно начатая в позднем периоде жизни, может повышать риск рака молочной железы, частоту сердечнососудистых заболеваний: тромбозов, тромбоэмболии, инфарктов, инсультов.
Что такое климакс?
«Нет неизлечимых заболеваний, есть недостаток знаний. И старение – это болезнь, которую можно лечить..»
Само слово «климакс» в переводе с греческого означает «ступень». И, пожалуй, очень важно так и относиться к нему — как к очередной ступеньке, очередной высоте, которую надо преодолеть, приложив некоторые усилия. Переживать по этому поводу просто нелепо, а вот подготовиться к новому этапу жизни очень даже полезно, просто необходимо подумать о том, каким образом лучше вступить в пору перемен. И это касается и женщин, и мужчин.
Определений и интерпретаций этого термина достаточно много. Самый простой и понятный звучит так:
Климактерический период (греч. klimakter ступень; возрастной переходный период; синоним: климакс, климактерий) — физиологический период жизни человека, в течение которого на фоне возрастных изменений организма доминируют инволюционные процессы в репродуктивной системе.
Климактерический период у женщин
С точки зрения выработки женских половых гормонов, вся жизнь женщины подразделяется на несколько этапов: пременопауза (с момента первой менструации и до конца регулярных менструаций), перименопауза (период до и после менопаузы), менопауза (время последней менструации) и постменопауза (период, начинающийся через двенадцать месяцев после менопаузы и до конца жизни).
Перименопауза, менопауза и постменопауза условно объединяются в климакс — климактерический период.
Перименопауза
Первый признак перименопаузы — изменения менструального цикла, как по продолжительности, так и по количеству потери крови.
Перименопауза — это время больших гормональных изменений в организме женщины. Уровень эстрогенов — женских половых гормонов — начинает колебаться и постоянно уменьшается.
Менопауза
Менопауза — это время последнего естественного кровотечения (менструации). Это может быть установлено только спустя 12 месяцев без кровотечений. Средний возраст наступления менопаузы — 51–53 года, хотя у курящих женщин менопауза может наступить на 1,5-2 года раньше. В настоящее время совершенно четко доказано, что время наступления менопаузы находится в прямой зависимости от исходного фолликулярного запаса яичников женщины и процессов апоптоза, происходящих в них на протяжении всей жизни, что и определяет их функциональное состояние.
Постменопауза
Через двенадцать месяцев после менопаузы женщины вступают в период постменопаузы, который продолжается до 65-69 лет, постепенно переходя в период старости.
В климактерическом периоде постепенно снижается иммунная защита, повышается частота аутоиммунных болезней, развивается метеолабильность (сниженная резистентность к колебаниям температуры окружающей среды), происходят возрастные изменения в сердечно-сосудистой системе. Повышается уровень липопротеинов низкой и очень низкой плотности, холестерина, триглицеридов и глюкозы в крови; увеличивается масса тела за счет гиперплазии жировых клеток. В результате нарушения функционального состояния высших нервных центров на фоне снижения уровня эстрогенов в организме нередко развивается комплекс вегетативно-сосудистых, психических и обменно-эндокринных расстройств, так называемый Климактерический синдром, который является осложнением естественного течения климактерического периода и наблюдается у 30—60% женщин.
Проявления климактерического синдрома
сводятся к появлению вазомоторных и эмоционально-психических нарушений. Они выражаются в:
Полиморфизм клинических проявлений климактерического синдрома нередко трудно уложить в приведенную схему и оценить всю картину целиком поможет только комплексная диагностика, включающая в себя весь спектр лабораторных, инструментальных исследований, урологического и гинекологического обследований.
При сегодняшнем развитии медицины важно понять, что современные методы диагностики позволяют не только определить, что женский организм начинает готовиться к менопаузе, но и выявить предрасположенность к тем или иным болезням, которые могут заявить о себе после наступления климакса.
Надо спокойно относиться к тому, что уже после 40 лет хотя бы раз в год предстоит проходить комплексное обследование. А все негативные моменты, свойственные менопаузе, можно исправить с помощью своевременной гормональной терапии, которая не позволит развиться возрастассоциированным заболеваниям и всем описанным выше состояниям.
Врач гинеколог-эндокринолог предупредит Вас о наступлении менопаузы и предложит варианты лечения с учетом всех особенностей вашего организма и уже появившейся симптоматики. Главное – это не откладывать визит к врачу и в последующем показываться регулярно с тем интервалом, который необходим конкретно в вашем случае и рекомендован специалистом.
Также крайне важно соблюдение простых ежедневных правил. Это не просто прихоть или дань моде ЗОЖ. Это элементарная культура жизни любой современной женщины не желающей стареть, болеть и желающей оставаться активной и востребованной в любом возрасте!
В самом начале мы использовали слова Владимира Ивановича Вернадского – видного ученого, мыслителя и общественного деятеля прошлого века, о том, что старость – это всего лишь болезнь, а если это болезнь, то ее можно и нужно лечить!
Профилактика климактерических расстройств
Можно много самим для себя сделать, просто немного скорректировав свой образ жизни, в связи с наступившими физиологическими изменениями:
Соблюдение этих простых правил позволит вам спокойно подняться на очередную ступеньку, очередную высоту вашей жизни и тогда новая жизненная пора начнется без неприятных ощущений и каких бы то ни было проблем!
Пременопауза
Пременопауза – это период в жизни женщины от момента возникновения первых признаков климакса до последней самостоятельной менструации. Снижение уровня эстрогенов приводит к появлению разнообразных симптомов, выраженность которых индивидуальна. Первыми признаками служат приливы жара, потливость, изменения эмоционального фона. В пременопаузу изменения затрагивают сердечно-сосудистую и нервную систему, урогенитальный тракт, сказываются на метаболизме. Лечение призвано снизить выраженность симптомов приближающегося климакса при помощи заместительной гормональной терапии.
МКБ-10
Общие сведения
Последняя менструация, которая знаменует начало климакса, в среднем наблюдается в 50 лет. Симптомы пременопаузы, или раннего климактерического синдрома, появляются за несколько лет до последних месячных. Увеличение продолжительности жизни привело к тому, что выраженные признаки угасания функционирования яичников наблюдаются у 60% женщин. Из них в половине случаев этот процесс носит тяжелый характер, у трети симптомы выражены умеренно. Легкое протекание пременопаузы наблюдается у здоровых женщин без хронических заболеваний, а при наличии психосоматических расстройств она приобретает тяжелое зятяжное течение.
Причины пременопаузы
Угасание функции яичников является физиологическим процессом, симптомы которого наблюдаются уже в возрасте 45 лет. Они связаны с недостатком эстрогенов и реакцией на это органов-мишеней, которые имеют рецепторы к половым гормонам. На протяжении репродуктивного возраста женский организм функционирует в цикличном режиме секреции гормонов. При их дефиците запускаются механизмы, ведущие к старению и нарушениям обменных процессов.
Патогенез
В яичниках женщин репродуктивного возраста синтезируются три типа эстрогенов – эстрон, 17-β-эстрадиол и эстриол. Наибольшей биологической активностью обладает эстрадиол. Но за 5 лет до прекращения менструации начинается постепенное снижение его выработки. Гипофиз на это реагирует дополнительной секрецией фолликулостимулирующего гормона (ФСГ). К моменту наступления менопаузы его уровень в крови увеличивается в 13 раз, а концентрация эстрадиола стремится к нулю. Основным гормоном климакса становится эстрон. Но он не дает того же эффекта, что и эстрадиол.
В развитии симптомов пременопаузы принимает участие вегетативная нервная система. У женщин нарушается выработка норадреналина и дофамина, участвующих в терморегуляции. Это приводит к периодическому расширению сосудов верхней части тела, появлению ощущения жара и потливости. Также в этом процессе принимают участие ЛГ и ТТГ. Суточная секреция тиреотропного гормона сохранена и не приводит к изменению выброса гормонов щитовидной железы. Но отмечается пароксизмальное увеличение выброса ТТГ вечером и в ночное время. Поэтому приливы чаще начинаются в это время, у женщин развивается бессонница.
Классификация
В среднем пременопауза начинает проявляться с 45 лет, а последние месячные приходят около 50 лет. Но иногда временные рамки сдвигаются из-за угнетения функции яичников, поэтому симптомы пременопаузы начинают беспокоить раньше. По сроку наступления выделяют следующие формы менопаузы:
Симптомы пременопаузы
Ранние симптомы приближающегося климакса возникают на фоне снижения продукции эстрогенов. Первыми на недостаток гормонов реагируют репродуктивные органы, вегетативная и центральная нервная система. Поэтому появляются расстройства менструального цикла, эмоциональные проблемы и сосудистые реакции.
Изменения менструального цикла
Начальные проявления снижения работы яичников можно заподозрить при нарушениях менструального цикла. Месячные становятся нерегулярными, часто беспокоят ановуляторные менструальные кровотечения, которые возникают после задержки. Цикл становится укороченным, или его продолжительность каждый месяц изменяется, может увеличиваться объем и длительность кровотечения. Из-за нестабильной секреции эстрогенов и прогестерона сбой цикла сопровождается нагрубанием молочных желез, отечностью, болью внизу живота, в пояснице.
Вегетативные расстройства
Появляются симптомы вегетативных расстройств. В пременопаузу начинают беспокоить приливы. Они более выражены в осенне-весенний период, что связано с особенностями сезонных изменений в работе гипоталамо-гипофизарной системы. Прилив начинается с ощущения жара на коже головы шеи и плеч, одновременно появляется краснота, тактильно ощущается повышение температуры, усиливается потоотделение. Продолжительность ‒ от нескольких секунд до минуты и больше. Симптом сопровождается учащением сердцебиения. У некоторых женщин может развиваться гипотония или, наоборот, повышаться артериальное давление. После прилива может болеть голова.
Эмоционально-психические расстройства
В период пременопаузы выражены эмоциональные расстройства. Женщина становится раздражительной, агрессивной. Нервное возбуждение иногда сопровождается приступом удушья, повышением давления. Может появляться эмоциональная лабильность, настроение меняется несколько раз за короткий промежуток времени. Повседневные события, мелкие происшествия вызывают расстройство, слезы, возникает склонность к депрессии. В тяжелых случаях и при отсутствии поддержки близких могут беспокоить суицидальные мысли.
Симптомы расстройства сна в пременопаузу выражаются в виде ночной бессонницы. Отмечаются сложности с засыпанием, иногда они сочетаются с приливами. Сон становится поверхностным, чутким. После пробуждения раньше времени повторно заснуть не удается. Может возникать патологическая дневная сонливость, когда после спокойно проведенной ночи и полноценного сна беспокоит слабость, появляется желание прилечь.
Проблемы в сексуальной сфере
Осложнения
На фоне гормональных изменений у женщин увеличивается риск развития гиперпластических процессов. После 40 лет часто диагностируется гиперплазия эндометрия, ускоряется рост миомы матки. Для них характерны кровотечения, которые приводят к тяжелой анемии. Возрастает риск онкопатологии, причем опухоли эндометрия, молочной железы или шейки матки растут быстро. Женщины, которые не посещают врача, рискуют узнать о болезни в запущенной стадии. Снижение работы яичников не означает полного отсутствия овуляции, иногда яйцеклетка созревает, поэтому есть риск наступления незапланированной беременности.
Диагностика
Обследование при симптомах пременопаузы необходимо для определения общего состояния женщины, наличия сопутствующих заболеваний, которые могут быть противопоказанием для гормонального лечения. Первичное обследование проводит акушер-гинеколог. Также показана консультация эндокринолога, при патологии сердца или сосудистой системы – кардиолога. В пременопаузе необходимы следующие исследования:
Симптомы пременопаузы оценивают по специальному индексу, используя единую шкалу оценки. В зависимости от их выраженности и повторения в течение суток выставляется необходимое количество баллов. После их подсчета определяется степень тяжести климактерического синдрома. Это служит критерием показаний для начала заместительной терапии.
Лечение пременопаузы
Лечение направлено на уменьшение выраженности неприятных симптомов наступающего климакса и предотвращение возможных потенциальных рисков. Патогенетически обоснованным является использование гормональных средств, но в легких случаях возможно неспецифическое лечение без лекарственных препаратов.
Немедикаментозные методы
При легкой степени тяжести течения климактерического синдрома женщине рекомендуется соблюдение режима дня. Для полноценного отдыха необходим 7-8-часовой сон. Для повышения тонуса важна физическая активность, общеукрепляющие мероприятия. Некоторым помогают обтирания холодной водой, закаливающие процедуры, контрастный душ.
Обязательна коррекция питания. При склонности к повышению артериального давления ограничивается потребление поваренной соли. Рекомендуется уменьшить количество животных жиров, предпочтение отдается растительной пище, кашам, кисломолочным продуктам. Сладкое, жирная еда, мучное ведут к набору лишнего веса и ухудшению симптомов пременопаузы, метаболическим расстройствам. Обязателен отказ от курения и употребления алкоголя. При легких депрессивных расстройствах в пременопаузу помогает индивидуальная или групповая психотерапия, важна поддержка близких людей, родственников, супруга.
Консервативная терапия
Заместительная гормональная терапия (ЗГТ) назначается при умеренном и тяжелом течении пременопаузы, ее начинают с любого возраста при появлении первых признаков патологии. Препараты подбираются индивидуально при отсутствии противопоказаний в виде склонности к тромбозам, болезней сердечно-сосудистой системы. Запрещены гормональные препараты при подозрении за злокачественные опухоли молочных желез или репродуктивных органов, маточных кровотечениях неясного происхождения, острых патологиях печени. Для ЗГТ используются препараты следующих групп:
Прогноз и профилактика
Пременопауза при своевременном обращении к врачу и использовании ЗГТ протекает легче и с менее выраженными симптомами, которые не сказываются на повседневной активности женщины и не влияют на ее образ жизни. В последующем это уменьшает риск развития урологических расстройств, болезней сердца и остеопороза. Профилактика патологической пременопаузы заключается в своевременном лечении соматических и гинекологических болезней, здоровом образе жизни и отказе от курения. Женщинам с предменструальным синдромом нужна коррекция этого состояния как можно раньше.