что значит прыщики на спине
Как избавиться от прыщей на спине?
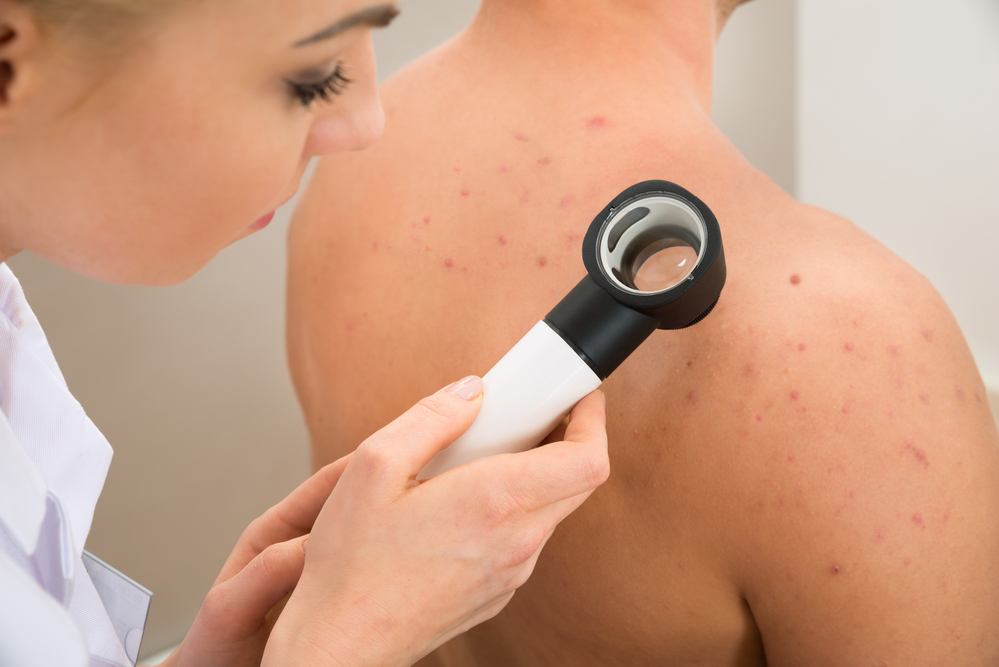
Прыщи на спине и плечах портят внешний вид, вызывают неприятные ощущения у женщин и у мужчин, побуждая даже в летнее время выбирать закрытую одежду.
Причины появления прыщей на спине
Как правило, прыщи на спине появляются из-за нарушения нормального функционирования сальных и потовых желез. Это характерно для людей переходного возраста, когда в организме происходит гормональная перестройка, отражающаяся и на изменениях в эпидермисе.
Жидкая структура вырабатываемого организмом сала уплотняется, что приводит к затруднительному выходу и его накоплению в сальных протоках и фолликулах.
Причинами появления прыщей на спине могут выступать:
· Пиодермия. Это гнойное поражение кожи, возникающее вследствие попадания различных болезнетворных бактерий, главными представителями которых являются стафилококки и стрептококки.
· Генетическая предрасположенность к чрезмерной выработке себума.
· Нарушения менструального цикла.
· Повышение уровня андрогенов (мужских половых гормонов). Зачастую это связано с нарушениями эндокринной системы.
· Сбой в работе ЖКТ. Употребление пищи с высоким гликемическим индексом приводит к резкому выбросу инсулина. При повышенной концентрации он способен оказывать более выраженное стимулирующее действие на выработку андрогенов в яичниках.
· Курение. Согласно последним научным данным, себум курильщиков почти не содержит в своем составе природный антиоксидант α-токоферола (разновидность витамина Е), поэтому кожа становится более незащищенной и уязвимой.
· Неврозы и частые стрессы. При тревоге гормон стресса кортизол выделяется в больших количествах, из-за этого нарушаются циркадные ритмы, появляется бессонница, снижается иммунитет, ухудшается состояние кожи.
· Ультрафиолет. Если проблемная кожа длительное время находится на солнце без защитных средств, то ее защитные функции снижаются, происходит обезвоживание. Также под действием солнечных лучей утолщается роговой слой эпидермиса, под ним накапливается кожное сало, закупоривает поры и провоцирует появление комедонов.
· Пилинг. Некачественно проведенная процедура приводит к повреждению уже существующих черных точек, вследствие чего на здоровых участках кожи появляются прыщи.
Виды прыщей
В зависимости от наличия или отсутствия воспалительного процесса прыщи делятся на две группы:
Закрытые комедоны или «белые головки». Они возникают, когда сальный секрет и бактерии закупориваются, образуя на поверхности кожи бугорок белого или телесного цвета. Он малозаметен, не вызывает неприятных ощущений.
Открытые комедоны или «черные точки». В отличие от белых головок, угри блокируют поры частично, а себум и бактерии окисляются под воздействием кислорода и темнеют, поэтому и приобретают черный оттенок. Располагаются преимущественно в Т-зоне (лоб, нос, подбородок), т.е. там, где действие сальных желез самое активное.
Воспалительные. Они бывают следующих разновидностей:
Папулы. Это плотные прыщики диаметром от 1 до 3 мм розового цвета. Являются следующей стадией после закрытых комедонов. Вызывают неприятные ощущения и дискомфорт. Очень важно при появлении множественных высыпаний обратиться к врачу, так как папулы могут стать последствием ветрянки, сифилиса, лишая.
Пустулы. Представляют собой небольшие скопления гноя в верхнем слое эпидермиса с белой головкой посередине и покраснением вокруг него. Могут вызывать сильные боли, особенно при соприкосновении с одеждой. Имеют инфекционную природу и требуют комплексного лечения.
Узлы и кисты. Это глубокие подкожные уплотнения диаметром более 5 мм. Возникают, когда кожное сало скапливается в самых глубоких слоях кожи. Они оставляют шрамы и сложно поддаются лечению. Избавиться от них можно с помощью ретиноидов, антибиотиков, в редких случаях прибегают к хирургическому вмешательству.
Как убрать прыщи на спине
В борьбе с многочисленными проявлениями акне существует важное правило – необходимо сначала выявить причину их возникновения. Поэтому непременно нужно обратиться к врачу-дерматологу.
Он проведет осмотр, направит на необходимые анализы и подберет индивидуальную терапию.
По рекомендации косметолога вам могут быть предложены следующие методы избавления от акне:
· Фототерапия. Процедура хорошо подходит для устранения как маленьких гнойничков, так и глубоких воспалений. Энергия света поглощает продукты метаболизма пропионобактерий акне, что приводит к устранению источника воспаления. Обычно результат виден уже после второго сеанса – сокращаются поры, снижается жирность кожи, а количестве прыщей уменьшается. Рекомендовано курсовое лечение из 5-8 процедур с периодичностью 1-2 раза в неделю.
· Криотерапия. Жидкий азот воздействует на кожу холодом, при этом блокируя нервные импульсы. Во время процедуры врач смачивает ватный диск в жидком азоте и очень бережно обрабатывает пораженные угрями участки кожи. Благодаря азоту кожа очищается от бактерий, улучшается периферическое кровоснабжение, снимаются отёки, ускоряются обменные процессы, купируются покраснения и воспаления. Для максимального эффекта понадобится 10-12 процедур.
· Механическая чистка кожи. Обладательницам проблемной кожи с жирным блеском и частыми комедонами чистка лица показана на регулярной основе – 1 раз в месяц. Это позволит провести глубокое очищение и отшелушивание верхнего слоя кожи, благодаря чему сальные протоки освобождаются до самого основания.
· Лазеротерапия. В период обострения акне и появления новых очагов воспаления лазеротерапия станет настоящим спасением. Процедура избавляет от акне точечно, не оставляя следов и не затрагивая здоровые участки кожи. Во время лечения сужаются поры, рельеф кожи становится более ровным, устраняются рубцы и пигментные пятна, образовавшиеся от акне.
Как избавиться от угрей на спине самостоятельно
Полностью избавиться от прыщей в домашних условиях не получится. Однако сделать их менее заметными с помощью народных средств вполне возможно.
Например, от белых комедонов поможет масло чайного дерева. Нанесите ватной палочкой масло на прыщик и оставьте на ночь. Чайное дерево обладает сильным антибактериальным эффектом, что позволит в короткие сроки устранить комедон.
Снизить видимость черных точек поможет обычный лимон. Для этого нужно смешать свежевыжатый лимонный сок и воду в равных пропорциях. Нанести раствор на кожу с помощью ватного диска, через 15 минут смыть. Повторять 1 раз в 3 дня.
Ванна с добавлением овсянки помогает предотвратить появление новых акне и устранить боль от имеющихся высыпаний. Для процедуры необходимо высыпать в теплую ванну 1-2 ложки овсянки, дать настояться 15 минут.
Воспалительные виды комедонов не рекомендуется лечить в домашних условиях. Они требуют медицинского вмешательства и комплексной терапии.
Меры профилактики
Уход за кожей
В уходе за проблемной кожей спины не стоит использовать ароматизированные гели и масла. Для регулярного применения подойдут средства с противовоспалительным эффектом на основе белой глины, чайного дерева, цинка.
Чтобы вы чувствовали себя комфортно, после мытья следует нанести:
1) Тоник с антибактериальным эффектом;
2) Крем, регулирующий выработку кожного сала;
3) Индивидуально подобранное средство для локального купирования воспалений.
Правильное питание
В борьбе с акне важную роль играет правильное питание. Согласно исследованиям издания Postepy dermatologii i alergologii Abbreviation, проведенного в 2016 году, оказалось, что молочные продукты и пища с высоким гликемическим индексом являются главными пищевыми триггерами избытка себума.
Поэтому, чтобы кожа была здоровой, важно сократить данный список потребляемых продуктов:
Как избавиться от прыщей на спине?
Появились прыщи на спине и плечах: причины, как избавиться
Прыщи могут возникать на любом участке кожи, где есть сальные железы. Особенно этой проблеме подвержена кожа лица, спины, плеч, груди и ягодиц. Если прыщи на спине и плечах появляются постоянно, не проходят длительное время, скорее всего у вас – угревая болезнь.
Причины появления прыщей на плечах
Прыщ появляется из-за закупорки сальной железы, которая происходит при чрезмерном выделении кожного сала и присоединении к воспалению бактерий. Это непосредственная причина появления прыщей. Из-за чего же может происходить увеличение выработки секрета сальной железы:
Кроме обычных прыщей на плечах могут также появляться гнойные прыщи (фурункулы). В этом случае, при упорном и частом их появлении, нужна консультация врача. Ведь часто такая ситуация указывает на нарушения обмена глюкозы в организме.
На плечах также могут проявляться проблемы не только с сальными железами, а и воспаление волосяных фолликулов (фолликулит).
Симптомы прыщей на плечах
При угревой болезни прыщи начинают появляться на лице, и лишь спустя какое-то время, при отсутствии лечения, «опускаются» дальше – на спину, плечи, грудь, ягодицы.
Прыщи при угревой болезни не гнойные, над поверхностью кожи возвышаются незначительно. После стихания процесса на коже остается красноватое пятнышко, которое долго не проходит.
Как избавиться от прыщей на плечах
При угревой болезни нужен только комплексный подход – «бить» по всем фронтам. Местное лечение кожи на плечах даст незначительный или недолговременный эффект. Чтобы избавиться от прыщей на плечах, нужно убирать внутренние причины. Для этого нужно обратиться к специалистам.

Лечение прыщей у врача
При угревой болезни терапевт назначает анализы, которые позволяют выявить вторичную инфекцию – есть ли бактерии, простейшие в воспаленных сальных железах. Для этого делается соскоб кожи. В зависимости от его результата вам может быть назначена:
В дальнейшем, уже после устранения вторичной инфекции, врач назначит вам курс восстанавливающей терапии для организма:
Если нормализация уровня гормонов не произошла самостоятельно после окончания периода полового созревания, могут быть назначены также гормональные препараты.
Лечение прыщей на плечах самостоятельно
Но если вы уверены, что справитесь самостоятельно, применяйте следующие средства:
Профилактика прыщей на плечах
Невозможно предугадать появление прыщей на плечах, но уменьшить их количество и «размах» процесса можно следующими методами:
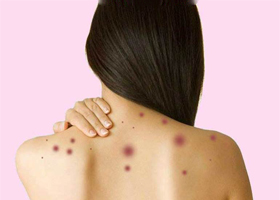
Прыщи на спине
Общие сведения
Кожа человека отражает все патологические процессы, которые протекают в ней и в организме. Проявляется это высыпаниями на коже, изменением ее цвета и качества. Патология кожи может быть самостоятельным заболеванием, а также проявлением аутоиммунных, эндокринных нарушений или заболеваний органов ЖКТ. Общий термин, который применяется для обозначения высыпаний на коже — сыпь или экзантема.
В дерматологии с точки зрения морфологии (строения) четко описывается каждый элемент сыпи, характерный для того или иного заболевания. В быту же любой вид высыпаний часто называют «прыщ» и наиболее часто прыщами называют угревую сыпь, которая образуется при закупорке сальных желез.
Основная функция сальных желез — секреторная — выделение сального секрета, который попадает на роговой слой кожи, смешивается потом и образует барьерную водно-липидную мантию. Она защищает кожу от пересыхания, ультрафиолета, бактерий и неблагоприятных воздействий среды. Так происходит в норме, а при угревой болезни этот процесс нарушается: сальные железы продуцируют кожное сало в избытке и другого качества, поэтому оно закупоривает протоки желез.
Угревая сыпь проходит несколько этапов в своем развитии и на определенном этапе она выглядит, как красные и твердые возвышающиеся высыпания (папулы), что и называют прыщом. При правильном уходе папулы могут претерпеть обратное развитие, в противном случае формируются гнойные пустулы. Угревая сыпь кроме характерной локализации на лице и шее, может располагаться на теле: наиболее часто на плечах, на спине и на груди. Есть заболевания, при которых по всему телу появляются полостные водянистые высыпания или гнойные. В данной статье нам предстоит выяснить различия элементов сыпи и разобраться от чего она появляется и для какой болезни характерна.
Патогенез
Учитывая то, что акне является самым распространенным заболеванием, разберем патогенез образования угревой сыпи. Основу патогенеза акне составляют следующие факторы:
Пусковыми механизмами при обыкновенных угрях чаще являются: повышение содержания андрогенов или повышенная чувствительность рецепторов сальных желез к тестостерону. Себоциты (клетки сальных желез) содержат ферменты, которые переводят андрогены в активные производные. Андрогены (тестостерон и дегидроэпиандростерон) вызывают пролиферацию себоцитов и повышенную секрецию сального секрета. Секрет желез становится плотным и перекрывает протоки желез, образуя пробки. Этот процесс наиболее выражен при половом созревании у подростков и у женщин в последнюю неделю цикла.
Фолликулярный гиперкератоз развивается при нарушении процесса обновления клеток фолликулов. При этом роговой слой волосяных фолликулов утолщается и на фоне сальных пробок создает еще большее препятствие для выхода секрета. Повышенная секреция липидов стимулирует размножение пропионовых бактерий. Активно размножающиеся бактерии вырабатывают субстанции, которые привлекают в очаг лимфоциты, продуцирующие воспалительные цитокины и развивается воспаление.
Классификация
Различают следующие виды первичной сыпи:
Причины появления прыщей на теле
Почему появляются различные высыпания на коже? Можно выделить основные причины:
При каждом заболевании, сопровождающемся кожными высыпаниями, имеются свои причины развития и провоцирующие факторы, которые важно выяснить для установления правильного диагноза.
При аллергическом контактном дерматите устанавливают связь высыпаний с контактом с раздражителями. Для этого собирают данные о профессии, применении бытовой химии или косметических средств. Контактный дерматит может вызываться мылами, различными растениями, химическими веществами. Высыпания часто имеют вид пузырьков с содержимым, образующихся на отечной и покрасневшей коже. Характерен сильный зуд. При устранении причинного аллергена и приеме противоаллергических препаратов сыпь быстро исчезает.
Причины акне — эндокринные и иммунные нарушения, заболевания пищеварительного тракта, нервные расстройства и инфекции. Самая распространенная причина акне у подростков — естественная гормональная перестройка («гормональный всплеск»). Активный выброс гормонов (андрогенов) вызывает усиленную секрецию желез у девушек и у юношей. Имеется связь акне и патологии ЖКТ — такие пациенты имеют функциональные расстройства ЖКТ, запоры, пищеводный рефлюкс и нарушения состава кишечной микрофлоры.
Экзогенными причинами развития акне является применение комедогенной косметики (она закупоривает поры), повышенная температура воздуха и усиленное потение, переизбыток ультрафиолета, контакт с токсическими веществами (нефтепродукты, бытовая химия, смазочные масла, хлор), прием стероидных гормонов.
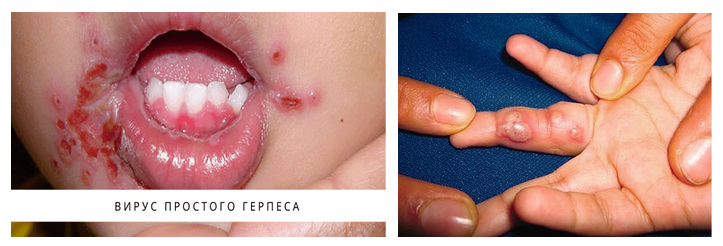
«Простудные» высыпания связаны с поражением вирусом простого герпеса. Характерной особенностью является боль и то, что высыпания чешутся. При этом заболевании появляются водянистые прыщики (пузырьки с серозным содержимым), которые располагается поверхностно (в эпидермисе). Содержимое со временем мутнеет и, может быть, с примесью крови.
Водянистые прыщи также появляются при буллезном пемфигоиде, аллергических реакциях и укусах насекомых.
Потница проявляется множественными пузырьками с содержимым, которые появляются на закрытых участках и складках (паховые, межъягодичные, подмышечные, под грудью). Данное заболевание связано с избыточным перегреванием и потоотделением в жаркое время. Пузырьки могут располагаться рассеянно или группироваться.
При несоблюдении гигиены и бактериальном загрязнении содержимое пузырьков нагнаивается, а вокруг самих элементов появляется покраснение. Также высыпания могут сливаться и образовывать мокнущие очаги.
Ветряная оспа и опоясывающий лишай относятся к заболеваниям вирусной природы. Сыпь проходит несколько стадий: папулы розового цвета, везикулы с прозрачным, а потом мутным содержимым и подсыхающие элементы с корочками. Располагается сыпь по всему телу, включая кожу головы, а также на слизистой рта и половых органов. Высыпания появляются волнами, которые соответствуют повышению температуры тела.
Чесотка вызывается паразитом чесоточным клещом. В местах поражения клещом (между пальцами, на половых органах и запястьях) появляются папулы с красным венчиком, которые затем превращаются в везикулы. Также видны ходы под кожей, которые проделывает клещ. Высыпания сопровождаются сильным зудом.
Укусы насекомых, например, клопов, ос, пчёл, блох, комаров, сопровождаются появлением папул или везикул. При массовом нападении комаров все тело может быть усыпано сыпью, которая располагается хаотично.
При аутоиммунных заболеваниях, к которым относится вульгарная пузырчатка, герпетиформный дерматит и буллёзный пемфигоид, высыпания в виде пузырьков и пузырей поражают кожу и слизистые. В тяжёлых случаях могут вовлекаться внутренние органы. Образования на коже сильно зудят.
Крапивница относится к проявлениям аллергии. Высыпания в виде возвышающихся волдырей, которые сначала выглядят как укусы насекомого или ожоги крапивой. Высыпания на вид красные пятна, очень чешутся, но никогда первичные элементы не бывают гнойными. Могут располагаться на ногах, на плечах и на животе, охватывая большие площади.
Если появились гнойные пузырьки (медицинский термин пустула), что это может быть? Такие высыпания появляются при поверхностных стафилококковых пиодермиях (остиофолликулит, фолликулит и вульгарный сикоз), а также при стрептококковом импетиго. Предрасполагающие факторами остиофолликулита (воспаление верхних отделов фолликула волос) являются загрязнение, потливость, трение кожи и поверхностные травмы. Локализуются на лице, на ногах, волосистой части головы. Элементы единичные или множественные. Фолликулит — гнойное воспаление более глубоких отделов волосяных фолликулов, локализующееся на лице, шее, туловище, на руках и ногах и их всегда много. Появление фолликулита под мышками связано с повышенной потливостью, постоянным трением одеждой и инфицированием. При этой локализации место воспаления болит при любом движении рукой, что доставляет дискомфорт пациенту. При вульгарном сикозе поражаются фолликулы бороды, усов, подмышечных впадин, лобка или волос головы.
Стрептококковое импетиго — это более серьезное заболевание, при котором появляются вялые пузыри с мутным содержимым. Они чешутся быстро вскрываются, образуя эрозии, которые потом покрываются корочками. После их отпадения образуется временная красноватая пигментация. Предрасполагающими факторами развития стрептококкового импетиго являются травмы кожи, несоблюдение гигиены, высокая температура среды, укусы насекомых, сахарный диабет и алкоголизм.
Какие еще причины возникновения сыпи под мышкой? Причина может быть связана с несоблюдением правил личной гигиены при повышенном потоотделении. Такое состояние встречается у лиц с лишним весом и работающих в горячих цехах. Неправильно проведенная депиляция тоже часто приводит к раздражению, появлению мелкой сыпи и эти места обычно очень чешутся. Раздражение и сыпь под мышками часто бывает при использовании антиперспирантов, поскольку эти средства могут вызывать закупорку пор. Также возможно раздражение от синтетической одежды и красителей, которые применялись для ее окрашивания.
Какие кожные проявления сигнализируют о заболеваниях органов ЖКТ?
Нужно отметить, что хронические заболевания кожи связаны с заболеваниями желудочно-кишечного тракта.
Почему появляются прыщи у женщины?
Если рассматривать причины появления высыпаний, то прыщи на спине у женщины могут быть связаны
Уровень гормонов меняется в течение цикла и с этим связано появление угрей у 70% женщин за неделю до менструации. Отмечается появление прыщей на подбородке или на сосочках накануне месячных. Гормональные изменения при климаксе, беременности или после аборта провоцируют появление акне на грудине у женщин, туловище или на соске. Если прыщ появился на родинке у женщины, то возможно родинка расположена на участке, где имеется большое количество сальных протоков (спина, лицо или грудь) и они закупорились секретом.
При попадании бактериальных возбудителей начинается активный воспалительный процесс с образованием гноя.
Гиперандрогения у женщин — часто встречающаяся патология эндокринной системы. Связана она с избытком мужских гормонов и проявляется себореей, акне на предплечье и лице, гирсутизмом и алопецией.
Гиперандрогения обусловлена также усиленным превращением в тканях предшественников андрогенов в активные формы (тестостерон и дигидротестостерон) и повышенной чувствительностью кожи к этим гормонам.
Акне всегда появляется при повышенной чувствительности к андрогенам сальных желез. Кроме этих изменений у женщин нарушается менструальный цикл, отсутствует овуляция и отмечается бесплодие. Часто при гиперандрогении находят изменения яичников — поликистоз.
Появление прыщей на спине у мужчин может быть связано:
Сыпь на внутренней стороне бедра, возникающая при жаркой погоде и потливости может свидетельствовать об опрелостях, которые развиваются при соприкосновении и трении кожи о влажную одежду. При этом на бедрах сначала появляется покраснение, болезненность, а потом на этом фоне — мелкие пузырьки.
Симптомы
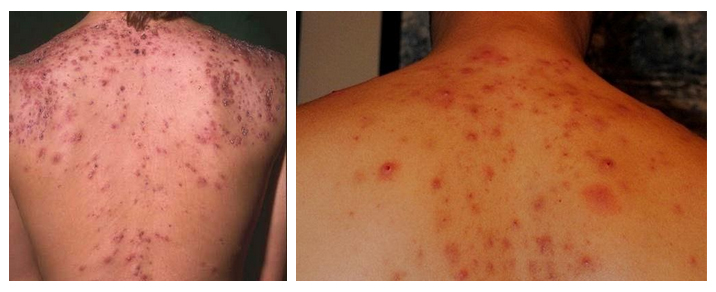
Наиболее распространенное и известное всем заболевание — угри (медицинский термин акне). Высыпания представляют собой красные воспалительные, умеренно болезненные узелки, которые кроме лица, могут располагаться по всему телу: в области спины, на грудине, шее. Воспаление развивается на разной глубине и охватывает разную площадь. Угревая болезнь характеризуется различными элементами сыпи:
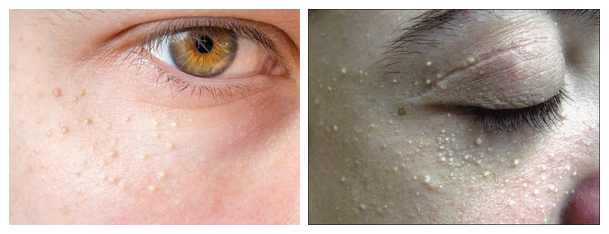
В начальной стадии появляются комедоны и милиумы. Комедон — это скопление кожного сала в волосяном фолликуле. Милиумы — плотные узелки белого цвета представляют собой расширенные кисты сальных желез, которые расположены поверхностно и имеют вид саговых или просяных зерен.
Вокруг комедона развивается воспаление в виде папулы багрово-синюшного или красного цвета.
Папулезные угри похожи на бугорок размером чуть меньше горошины. Кожа с множественными папулезными угрями приобретает неровную поверхность. Папулы или подвергаются обратному развитию или переходят в пустулы — пузырек с гноем, болезненный и более мягкой консистенции, чем папула. Если пустулы небольшие, то они бесследно заживают, а крупные пустулы оставляют рубцы.
При слиянии пустул образуется большой инфильтрат, расположенный в дерме, а потом абсцесс (называются абсцедирующие угри). При вскрытии абсцедирующих угрей образуются язвы и свищи. При заживлении образуются келоидные рубцы.
Водяные высыпания (высыпания в виде пузырьков) бывают при:
Герпетическая инфекция
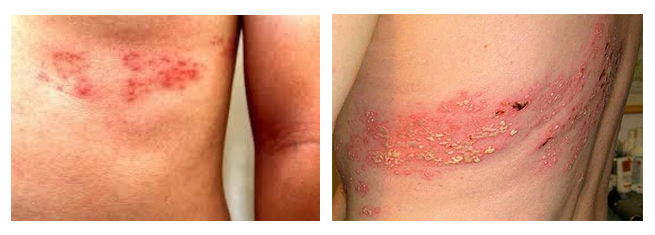
Термин «простудные» прыщи употребляется в быту для обозначения высыпаний, возникающих при герпетической инфекции, вызываемой простым герпесом. Эти высыпания локализуются на кайме губ, слизистой носа и слизистой половых органов с переходом на кожу промежности. Другой вид возбудителя — герпес Зостер отличается тропностью к коже и нервной ткани. Он вызывает поражения кожи и высыпания локализуются на плечах, грудной клетке и на животе. Это заболевание называется опоясывающий лишай или опоясывающий герпес. Поражение нервных окончаний и спинальных ганглиев этим видом герпеса протекает с выраженной болью.
Развитию характерных высыпаний предшествуют продромальные симптомы: вялость, температура, головные боли, невралгия межреберных нервов. Затем на коже по ходу нервов появляются красные пятна, на фоне которых формируются зудящие сгруппированные пузырьки, содержащие серозную жидкость. В дальнейшем образуются пустулы, а потом формируются эрозии, покрытые корками. Опоясывающий лишай развивается вторично при снижении общего иммунитета. Возможны рецидивы заболевания в одной и той же области тела.
Герпетиформный дерматит Дюринга
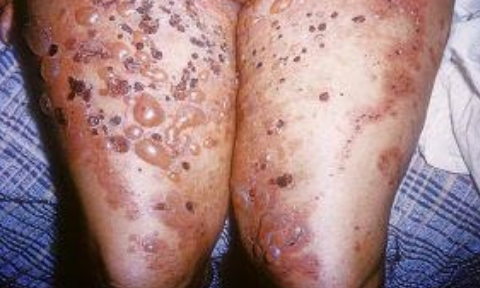
Это хроническое аутоиммунное заболевание, которое периодически обостряется. Для этого заболевания характерно появление различных элементов сыпи (пузырьки, пузыри, волдыри, папулы, пустулы), однако основным является пузырь. Характерной является группировка элементов и зуд. Заболевание протекает с повышением температуры и общим недомоганием. Затем появляется кожный зуд и жжение на неповрежденной коже, а через несколько часов формируются симметричные элементы. Пузыри некрупные, плотные и туго заполнены содержимым, которое может быть прозрачным, мутноватым или кровянистым.
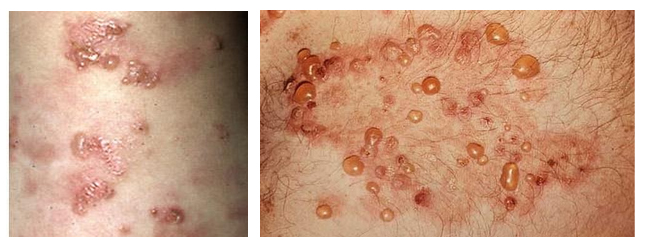
Буллезный пемфигоид
Аутоиммунное пузырное заболевание. В небуллезной фазе симптомы неспецифичны — зуд и появление бляшек или папулезных высыпаний. Они могут сохраняться несколько недель и месяцев и оставаться единственными признаками заболевания. В буллезной стадии появляются пузырьки и пузыри на покрасневшей коже, на которой сохраняются узелки и бляшки. Пузыри имеют размеры 1-4 см, они напряженные и содержат прозрачную жидкость (иногда она становится кровянистой).
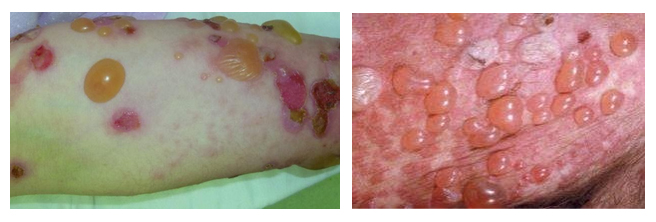
Пузырчатка
При этом аутоиммунном заболевании на слизистых и коже появляются пузыри и эрозии, которые имеют склонность к росту по периферии. Заболевание протекает тяжело и высыпания быстро распространяются по всей коже. Самые распространенные формы — вульгарная пузырчатка и себорейная. При вульгарной пузырчатке на коже появляются напряженные пузыри, которые имеют разные размеры — от горошины до лесного ореха. Содержимое их прозрачное, но постепенно мутнеет.
Вскрываясь пузыри образуют красные эрозии, которые подсыхают с образованием корки. После разрешения процесса остается пигментация. При себорейной пузырчатке на лице, голове, спине и груди образуются небольшие пузыри, которые быстро ссыхающихся и покрываются корками. Под корками обнажаются эрозии. Заболевание протекает относительно доброкачественно.
Чесотка
Основными признаками заболевания являются зуд, который усиливается вечером, наличие пузырьков на коже и расчесов, а также характерных чесоточных ходов. Чесоточный клещ проделывает подкожные ходы, которые видны при тщательном рассмотрении невооруженным взглядом.
Излюбленными местами клеща являются кисти, локтевые сгибы, запястья, живот, стопы, межпальцевые промежутки и пах. Именно с этих местах обнаруживаются характерные высыпания при чесотке. У детей находят проявления на лице и голове, а у лиц с ослабленным иммунитетом чесотка обнаруживается на всем теле.
Контагиозный моллюск
При этом вирусном заболевании образуются восковидные водянистые прыщи на теле — папулы, которые напоминают жемчужину. По мере их развития в центре появляется вдавление (как «пупок»).
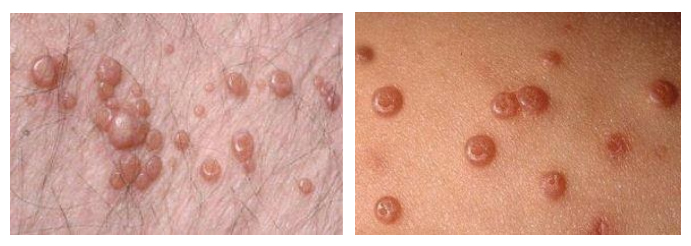
Поэтому человек может даже не знать, о своей болезни и при этом является источником инфекции. У ВИЧ-инфицированных папулы могут быть 10-15 мм. Большинство высыпаний самостоятельно проходят за 1-2 года, однако могут сохраняться и дольше.
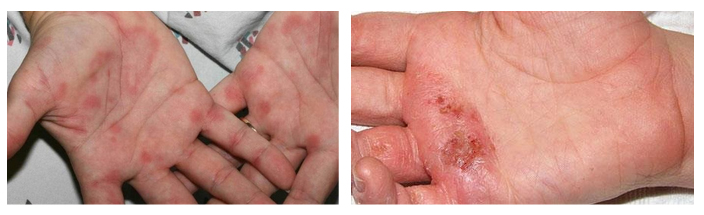
Высыпания на ладонях
Наиболее частая причина появления высыпаний на ладонях — аллергическая реакция. Руки постоянно контактируют с разными раздражителями, поэтому у лиц с повышенной чувствительностью к химическим веществам, при работе без защитных перчаток на руках появляются высыпания. При аэрогенном контакте поражаются открытые участки кожи. При непрекращающемся контакте с аллергеном дерматит не ограничивается местом контакта, и сыпь появляется по всему телу, а дерматит переходит в хроническую форму. При аллергическом контактном дерматите интенсивный зуд является первым симптомом. Места высыпаний постоянно чешутся, зуд усиливается ночью и становится нестерпимым. Боль не характерный симптом и появляется только тогда, когда места расчесов инфицируются и воспаляются.
Изменения кожи при аллергическом дерматите разнообразны — от эритемы до образования пузырьков и отека с пузырями и язвами. Сыпь появляется через 1-2 суток после воздействия аллергена. Элементы склонны к слиянию.
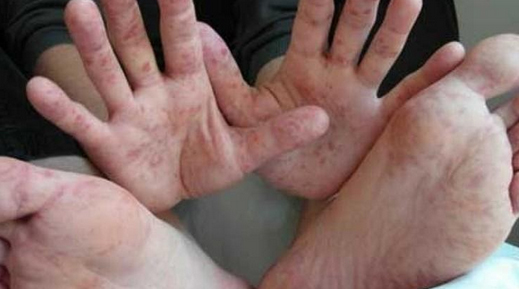
Болезнь «рука-нога-рот» (энтеровирусный везикулярный стоматит)
Заболевание имеет вирусную природу (вызывается энтеровирусами) и чаще встречается у детей, которые болеют большей частью в теплое время года. Симптомы заболевания включают: повышение температуры, тошноту, рвоту, снижение аппетита и повышенную раздражительность.
Отмечается поражение ладоней, подошв, ягодиц и слизистой рта в виде пузырьков, окруженных красным венчиком. Высыпания зудят и болят, могут вскрываться с образованием небольших ран. Сыпь самостоятельно проходит в течение 10 дней.
Дисгидротическая экзема
Характеризуется появлением уплотнений и пузырьков на ладонях и ступнях, то есть в местах повышенного потоотделения. Такая реакция кожи вызывается различными факторами, но чаще она связана с закупоркой потовых желез. Заболевание протекает в острой форме, рецидивирующей и хронической.
Чаще пузырьки внезапно появляются и очень зудят, а крупные волдыри болезненны, что затрудняет ходьбу и выполнение любой работы. Сыпь подсыхает в течение трех недель, оставляя корочки, которые постепенно отшелушиваются. Если при расчесах появляются глубокие ранки, они могут инфицироваться. При хронической дисгидротической экземе кожа утолщается и появляется пигментация. Для профилактики рецидивов нужно применять увлажняющий крем, а также важно избегать воздействия раздражителей.
Не нужно забывать, что заболевания внутренних органов тоже могут проявляться высыпаниями на коже. Так, целиакия (заболевание тонкой кишки) протекает с симптомами герпетиформного дерматита — на ногах и туловище (кроме лица) появляются различные элементы: пятнистая сыпь (эритема), папулы и пузырьки, которые склонны к группировке.
Анализы и диагностика
Из выше сказанного следует, что причины кожных высыпаний и сами элементы сыпи разные и установить их, а также дифференцировать может только дерматолог, проведя осмотр кожи и выяснив анамнез. Во время осмотра врач выявляет специфические признаки дерматологических заболеваний или заболеваний внутренних органов.
В плане дообследования больным назначаются:
Лечение
Лечение кожной сыпи зависит от причин ее появления. При аллергических дерматитах прежде всего исключаются контакты с веществами и назначаются антигистаминные препараты (Лоратадин, Л-цет, Эриус и прочие) и при необходимости — местные кортикостероиды в виде мази или крема (Кловейт, Момедерм, Локоид, Флуцинар, Кутивейт), которые хорошо устраняют зуд и воспалительную реакцию. В тяжелых случаях или при распространенном процессе рекомендуются кортикостероиды внутрь (Метипред, Преднизон).
Как избавиться от прыщей на спине?
При единичных акне и поверхностных стрептококковых пиодермитах с локализацией на спине и плечах местно применяется растворы антисептиков. Очаги обрабатывают салициловым или борным спиртом, Мирамистином, а затем точечно наносят Бриллиантовый зеленый или Фукорцин. Если вся спина в прыщах нужно пользоваться антисептическим мылом и регулярно обрабатывать кожу гелем на основе бензоил пероксида (препараты Базирон АС, Экларан). Действующее вещество этих препаратов оказывает противомикробное и кератолитическое действие, а также уменьшает образование кожного жира железами. При лечении угревой сыпи гель наносят 1 раз в день до исчезновения высыпаний. Избавиться от прыщей на предплечье или на грудной клетке можно такими же способами, о которых мы говорили выше — тщательное соблюдение гигиены, местное применение антисептиков и любых антибактериальных препаратов.
У мужчин в жаркий период времени часто бывают высыпания на ногах, что связано с загрязнением кожи, обильным потением и недостаточной гигиеной. При такой проблеме важно ежедневно принимать душ, а места поражений обрабатывать Хлоргексидином или Мирамистином и точечно прижигать раствором Фукорцина. Фукорцин содержит борную кислоту, фенол, резорцинол и оказывает антисептическое и противогрибковое действие. Этот антисептик эффективен, но окрашивают кожу, поэтому с эстетической точки зрения его нежелательно применять на лице, но на ногах или на груди вполне возможно. После подсыхания раствора можно наносить любые мази.
Убрать гнойные высыпания на руках или ногах можно с помощью препарата Зинерит (эритромицин-цинковый комплекс). Активные вещества хорошо проникают в кожу и оказывают противовоспалительное и противомикробное действие. Препарат выпускается в виде порошка, к которому прилагается растворитель и аппликатор. Растворитель переливают во флакон с порошком и хорошо встряхивают. Готовый раствор наносят 2 раза в сутки. Раствор сохраняет свои свойства 5 недель. Обычно от прыщей на теле не назначают антибиотики внутрь. Их применение показано только при фурункуле на лице или обильных сливных акне той же локализации. Применяются Цефалексин, Юнидокс Солютаб, Клиндамицин. Клиндамицин — наиболее широко и часто применяемый антибиотик для лечения акне, в том числе и местного лечения.
Если образовался огромный прыщ, можно подумать о распространении процесса и начинающемся фурункуле. В начальной стадии применяются антисептики спиртовые растворы, Хлоргексидин, Мирамистин и прикладывание мазей, содержащих антибиотик (Левомеколь, Левосин, Фузидерм, Фуцидин). Обычно эти процедуры способствуют обратному развитию воспаления и не доводят его до гнойного. В стадии образования гноя и вскрытия гнойника применяются стерильные марлевые повязки, смоченные гипертоническим раствором для быстрого очищения от гноя. Перевязки делают 2 раза в день. После очищения от гнойных масс делают повязки с мазью Левомеколь или кремом Аргосульфан.
Если речь идет о хронической угревой болезни у подростка, то применяется комплексное лечение, которое назначает дерматолог. При легком течении акне назначается только наружное лечение. При средней тяжести — возможна комбинация наружного и системного лечения. При тяжелой степени показаны препараты для приема внутрь: антибиотики, ретиноиды (Неотигазон, Роаккутан, Аннекутан) и антиандрогенные препараты.
Для лечения важен ежедневный уход за кожей, который включает:
Уменьшение размножения бактерий:
Исходя из этого наружное лечение включает:
По окончании основного курса показано поддерживающее местное лечение 6-12 месяцев, что позволяет предотвратить рецидивы. Для постоянного ухода рекомендуется лечебная косметика (гели для умывания, очищающие гели, крем, пенка), в состав которых входят:
Как видим, азелаиновая кислота оказывает многоплановое действие и является выбором при уходе за проблемной кожей с акне. Она не накапливается, не оказывает общего действия, а также не повышает чувствительности кожи к ультрафиолетовым лучам.
Большое значение при лечении кожных заболеваний придается нормализации состава кишечной микрофлоры, поскольку ее дисбаланс влечет нарушение иммунитета организма и метаболизма важных нутриентов и витаминов. Поэтому больным проводится коррекция микробиома кишечника. Прием пробиотиков значительно уменьшает риск попадания в кровоток эндотоксинов и снижает системное воспаление.
При лечении акне имеет значение и правильное питание больного. Рекомендуется:
Лечение прыщей на спине у женщины
Прежде всего нужно установить диагноз и выяснить причину появления прыщей у женщины. При наличии простых угрей на груди или спине применяются все вышеописанные методы и коррекция диеты. При выраженном воспалении элементов сыпи эффективными являются препараты, содержащие фузидовую кислоту (мазь и крем Фуцидин), обладающую антибактериальным действием. При очагах на туловище лучше использовать мазь Фуцидин.
Возможна также чистка спины в салоне, которая бывает механической и ультразвуковой. Механическая чистка удалить комедоны, угри, сальные пробки. Процедура выполняется вручную специальной ложкой Уно и длится 1,5 часа. Механическая чистка сопровождается болезненными ощущениями и две недели после нее сохраняется дискомфорт и покраснение. Но потом кожа спины длительное время будет чистой. Ультразвуковая чистка относится к методам аппаратной косметологии. Этот метод мягкий, деликатный и безболезненный, после него не остается покраснений на спине. Длительность процедуры 1 час. С помощью ультразвука устраняются ороговевшие клетки, закупорки сальных желез и очищаются поры.
Если же высыпания связаны с эндокринной патологией (гиперандрогенией), то в данном случае вылечить кожные проявления (или облегчить состояние), а также бороться с гирсутизмом и другими проявлениями поликистоза яичников можно только назначением гормональных препаратов. При акне, идиопатическом гирсутизме, поликистозе яичников женщинам фертильного возраста назначают препарат, содержащий антиандрогены Диане 35, а в тяжелых случаях его комбинируют с андрокуром. При менопаузе и наличии гиперандрогенных проявлений показан препарат Климен, тоже содержащий антиандроген.
В случае грибкового поражения кожи назначаются местные противогрибковые средства (антимикотики) в виде крема, растворов или мазей: Клотримазол, Ламикон, Ламизил, Миконазол, Эконазол. В каждом конкретном случае препарат назначается после бактериологического исследования соскоба и установления вида грибка. При затяжном или рецидивирующем течении к лечению добавляются иммуномодуляторы и витамины.
Доктора
Назарова Елена Анатольевна
Быкова Юлия Николаевна
Русак Юлия Михайловна
Лекарства
Процедуры и операции
При обширных участках акне в области спины с успехом применяются:
Прыщи на теле у ребенка
Кожа ребенка поражается при разных состояниях и заболеваниях, а элементы сыпи и их локализация при этом отличаются. Высыпания на коже встречаются при инфекционных и при неинфекционных заболеваниях. При инфекционных заболеваниях появлению сыпи предшествует катаральный период, общее ухудшение состояния и высыпания появляются в определенной последовательности. При неинфекционных заболеваниях, например при аллергии, аллергические высыпания появляются без катаральных явлений, одномоментно и всегда сопровождаются зудом.
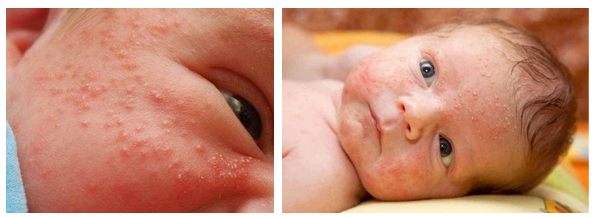
Изменения кожи у ребенка могут быть уже с периода новорожденности. Угри новорожденных (младенческое акне) — это высыпания как белые точки, расположенные на подбородке, щеках, лбу и носогубных складках, в затылочной области, а у мальчиков на коже полового члена.
Угри обычно появляются первые 6 месяцев и связаны с закупоркой протоков сальных желез, гормональной перестройкой и сгущением сального секрета. Высыпания представляют собой комедоны. Закрытые комедоны выглядят перламутрово-белыми папулами 1-2 мм в диаметре. Иногда вместе с комедонами могут появляться единичные папулы или пустулы с розовым ободком. При их появлении важно правильно ухаживать за кожей, и они в течение 1-2 недель проходят.
Пеленочный дерматит является проблемой грудных детей, которые перегреваются и потеют. К появлению раздражения на промежности, на ягодицах и складках приводит ношение подгузников, которые редко меняются. Подгузники вызывают увеличение влажности и ощелачивание кожи. Если влажность сохраняется долго, кожа размягчается и нарушается ее целостность (мацерация). В таком виде она наиболее восприимчива к трению о подгузник. Раздражающее действие оказывает моча и кал, что усиливает сыпь, а неадекватный уход за ребенком утяжеляет положение.
Легкая степень дерматита проявляется розовой сыпью — папулы. Легкое течение не сказывается на состоянии ребенка. При среднетяжелом и тяжелом течении появляется выраженное покраснение под подгузником, появлением папул, отека и изъязвления. Покраснение постепенно расширяется. Признаки бактериальной инфекции проявляются наличием пузырьков, небольших пузырей и гнойных пустул.
Часто на теле у ребенка появляются высыпания, содержащие жидкость — пузырьки (везикулы). Это элементы до 0,5 см с полостью, образованной вследствие отслойки эпидермиса. Содержимое не всегда бывает прозрачным — оно бывает геморрагическим. Исходом везикулы является корка. Водянистые прыщи на теле (везикулезная сыпь) появляются у ребенка при следующих заболеваниях:
В детском возрасте ребенок первично инфицируется вирусом простого герпес, которое проявляется высыпаниями на коже, слизистых рта, глаз и половых органов. При типичном течении герпетической инфекции происходит быстрое изменение сыпи: красные папулы превращаются в тонкостенные пузырьки, которые оставляют эрозии, после чего формируются геморрагические корочки.
Ветряная оспа — довольно распространенная детская инфекция, протекающая с образованием водянистых пузырьков. Дети первых месяцев болеют редко, а самая высокая заболеваемость в 3-6 лет. Начинается заболевание с интоксикации (вялость, разбитость, головная боль) и повышения температуры. Для заболевания характерна пятнисто-везикулезная сыпь на коже, языке, слизистых. Первые высыпания (пятна и папулы) появляются на туловище, конечностях, голове и лице (в последнюю очередь). Лицо поражается меньше, а сыпь на ладонях бывает очень редко. Высыпания появляются постепенно и за несколько дней покрывают все тело.
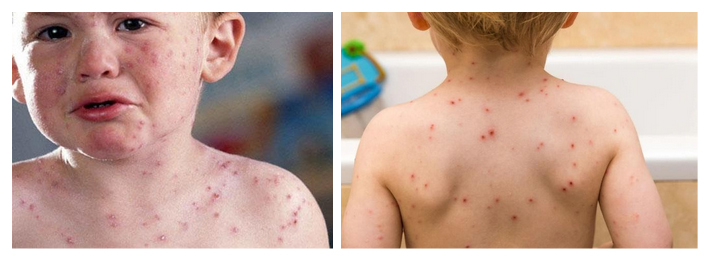
При энтеровирусном везикулярном стоматите (синдром «рука-нога-рот») высыпания появляются на стопах, ладонях и во рту. Начинается заболевание как респираторная инфекция, а через 2 дня на кистях, ладонях, подошвах (иногда на предплечьях и бедрах) появляются пузырьки (везикулы) размером до спичечной головки с прозрачным содержимым. Такие же высыпания есть во рту и в области рта. Во рту они превращаются в микроязвочки, которые чувствительны к любым раздражениям пищей. Все элементы за несколько дней претерпевают обратное развитие.
Везикулопустулез является инфекционным заболеванием, входящим в группу пиодермий. Характерно повышение температуры, беспокойство ребенка и плаксивость, в некоторых случаях возможен отказ от кормления. На коже формируются небольшие пузырьки, которые заполнены жидкостью.
Высыпания локализуются в области с большим количеством потовых желез: волосистая часть головы, верхняя часть спины, шея, кожные складки, ягодицы. В тяжелых случаях высыпания распространяются по всему телу. Через несколько дней в пузырьках появляется гнойное содержимое (элемент пустула), а потом образуются корочки.
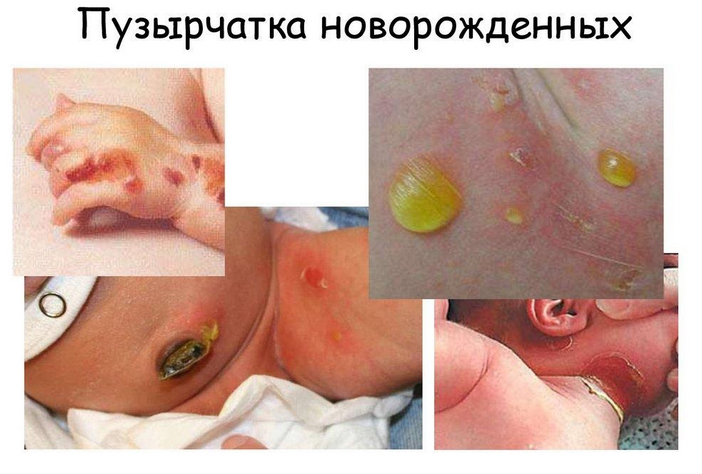
У грудничков также бывает пузырчатка новорожденных, которая вызывается золотистым стафилококком. Специфический признак этого заболевания — появление на коже многочисленных пузырьков. Сначала они маленькие, содержат серозную жидкость и расположены группами. Через несколько часов пузыри увеличиваются и вскрываются.
Красные высыпания на животе, спине и ногах могут свидетельствовать об инфекционных или аллергических заболеваниях. Из неинфекционных заболеваний мелкоточечной сыпью сопровождаются лекарственная аллергия, токсидермия и пеленочyый дерматит, о котором указывалось выше. Сыпь на пояснице чаще всего появляется при пеленочном дерматите, но может быть и следствием аллергии на одежду, прилегающую к телу.
Инфекционный характер высыпаний у ребенка подтверждается другими признаками, характерными для инфекционного процесса: повышение температуры, слабость, катаральные явления, головная боль, возможен кашель и снижение аппетита. Инфекционные заболевания имеют определенную цикличность течения и самое главное — есть случаи заболевания в среде больного.
Красная пятнистая сыпь в зависимости от размеров бывает розеолезная, мелкоточечная, мелко- и крупнопятнистая, эритематозная.
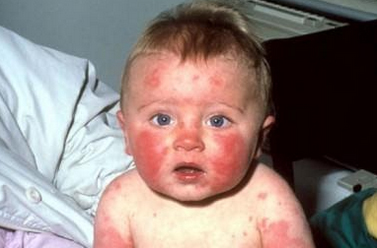
Розеола — это пятнышко размером до 5 мм розового или красного цвета. Розеолезная сыпь наблюдается при трехдневной лихорадке, брюшном тифе, паратифах А и B и после укусов насекомых. Множественные розеолы образуют мелкоточечную сыпь — каждый элемент немного возвышается над кожей, что придает ей неровность и «бархатистость». Такая мелкоточечная сыпь бывает при скарлатине, иерсиниозе, псевдотуберкулезе, кори, стафилококковой инфекции.
При скарлатине уже на 1-й день болезни появляются мелкоточечная обильная, густая сыпь, располагающаяся на красной коже. У ребенка отмечаются ярко красные щеки и подбородок за счет сыпи, а носо-губный треугольник бледный и без сыпи. самая выразительная Сыпь в локтевых изгибах, на боковой поверхности туловища, паховой области и внизу живота. Типичным является сухость кожи Сыпь сохраняется 2-6 дней и бесследно исчезает. При скарлатине обязательным является наличие тонзилло-фарингита или тонзиллита.
Высыпания при кори тоже пятнисто-папулезные, но крупнее и склонны к слиянию с образованием целых блоков высыпаний. Характерно появление на мягком небе мелких красных пятен, которые можно обнаружить за 1-2 дня до появления высыпаний на коже. На 4-5-й день первые элементы в виде розовых пятен появляются за ушами, носу, которые очень быстро увеличиваются.
Количество элементов тоже быстро увеличивается и за один день сыпь покрывает все лицо и шею, а отдельные элементы также появляются на груди и спине. За вторые сутки высыпания покрывают все туловище и отделы рук и ног ближние к туловищу, на следующий день сыпь распространяется на всю поверхность ног и рук. Этапность появления высыпаний очень важный признак кори. Коревая сыпь быстро темнеет и становится коричневой — период пигментации. Пигментация сохраняется до 1,5 недель и может быть шелушение кожи. Из других симптомов характерны насморк, сухой кашель, осипший голос, покраснение слизистой глаз, отечность век и светобоязнь (развивается блефароспазм).