что значит тератогенное действие препарата
Тератогенное действие
Тератогенное действие (от греч. τερατος «чудовище, урод, уродство») — нарушение эмбрионального развития под воздействием тератогенных факторов — некоторых физических, химических (в том числе лекарственных препаратов) и биологических агентов (например, вирусов) с возникновением морфологических аномалий и пороков развития.
Содержание
Общие сведения
Действие тератогенных факторов имеет пороговый характер, то есть для каждого тератогенного фактора существует определенная пороговая доза тератогенного действия. [источник не указан 1296 дней]
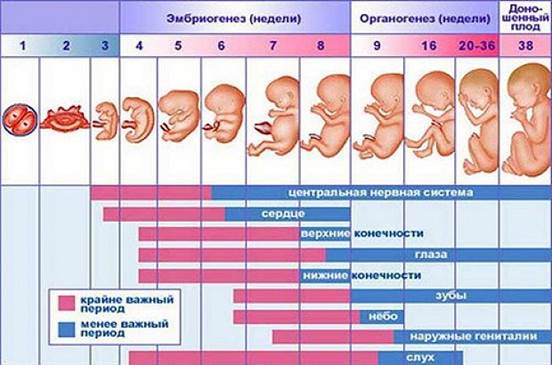
Чувствительность к тератогенному воздействию зависит от стадии эмбрионального развития: у человека на стадии бластоцисты воздействие неблагоприятных (в том числе тератогенных) факторов приводит к гибели части бластомеров (клеток бластоцисты): при повреждении большого числа бластомеров зародыш гибнет, при повреждении относительно небольшого количества бластомеров дальнейшее развитие не нарушается. Максимальная чувствительность к тератогенным факторам у эмбриона человека приходится на 18-60-е сутки развития, то есть период интенсивной клеточно-тканевой дифференциации и органогенеза. По окончании этого периода неблагоприятные воздействия обычно приводят не к порокам развития, а к недоразвитию или функциональной незрелости органов плода.
История понятия
Тератология издавна привлекала людей, которые с интересом рассматривали различные варианты нарушений и отклонений от нормы. В Средние Века богатые люди собирали карликов, сиамских близнецов и других людей с различными явными физическими нарушениями.
Позже было замечено, что некоторые вещества, растительные препараты или физические воздействия способны повышать частоту возникновения уродств.
Особенно сильное внимание к проблеме тератогенности лекарственных препаратов было приковано в середине XX века, после скандала со снотворным — талидомидом, вызвавшим в европейских странах массовые нарушения развития конечностей у детей, матери которых применяли во время беременности этот препарат, этот случай назван впоследствии «Талидомидовой трагедией» и имел важное значение в формировании системы контроля лекарственных средств.
В конце XX века тесты на тератогенность и мутагенность веществ вошли в практику контроля большинства новых синтезированных веществ, отходов производства, а также давно выпускаемых крупнотоннажных продуктов химической промышленности.
Тератогенность
Тератогенность — способность физических, химических или биологических факторов вызывать нарушения процесса эмбриогенеза, приводящие к возникновению врождённых уродств (аномалий развития) у людей или животных.
Применение тестов на тератогенность
В фармакологии
Классификация лекарственных средств по степени тератогенности (США)
В экологии
Тесты на тератогенность входят в программу исследований веществ с целью уточнения их потенциальной опасности для человека и окружающей среды.
Научная электронная библиотека
Юров И. Ю., Воинова В. Ю., Ворсанова С. Г., Юров Ю. Б.,
5.3. Действие тератогенов
Внешний фактор, который может вызвать врожденный порок, нарушая нормальное эмбриональное и фетальное развитие, называется тератогеном. Потенциальные эффекты любого тератогена будут зависеть от дозы и времени воздействия на организм во время беременности, а также предрасположенности к нему матери и плода.
Химические тератогены. Вещества с доказанным тератогенным эффектом, которые обуславливают около 2 % врожденных аномалий, перечислены в табл. 5. Кроме того, предполагалось, но не было доказано, тератогенное действие некоторых противораковых средств (метотрексат, хлорамбуцил), антиконвульсантов (карбамазепин). В качестве примера тератогена можно привести соединения ртути, которыми заражена рыба в Японии в результате загрязнения окружающей среды. Употребление этой рыбы беременными вызывает у детей синдром, подобный церебральному параличу.
Вещества с доказанным тератогенным эффектом
Гипоплазия зубной эмали
Фокомелия, аномалии сердца и ушных раковин
Дефекты нервной трубки, характерное лицо
Гипоплазия носа, изменения эпифиза
Пороки сердца, микроцефалия, характерное лицо
Аномалии матки, аденокарцинома влагалища
Пороки сердца, расщепление неба, гипоплазия пальцев
Ретиноиды (витамин А)
Дефекты органов зрения и слуха, гидроцефалия
Примером лекарства с тератогенным действием является талидомид, который широко использовался в Европе с 1958 по 1962 г., как седативное средство, в том числе беременными женщинами. За такой короткий период свыше 10 000 детей пострадали от этого лекарства. Критический период действия талидомида – между 20 и 35 днями от зачатия. Наиболее характерная аномалия, вызванная талидомидом, – фокомелия (порок, при котором в конечности отсутствуют некоторые или все длинные кости, но остаются пальцы, что создает вид, «подобный тюленю»). Кроме того, у детей формируются дефекты ушных раковин, микрофтальмия и расщелина губы и неба. Почти 40 % детей с этими пороками развития умирают в младенчестве в результате тяжелых аномалий развития сердца, почек и желудочно-кишечного тракта. «Талидомидовая трагедия» сфокусировала внимание на важности противопоказаний к применению многих лекарств во время беременности, если только не установлена их абсолютная безопасность. Чтобы избежать повторения подобной трагедии, производителями проводятся исследования лекарств до выпуска к общему применению. Кроме того, во многих странах созданы системы мониторинга в форме регистров врожденных аномалий развития.
Следует упомянуть также о фетальном алкогольном синдроме. У детей матерей, принимающих алкоголь во время беременности, формируются особенности лица с короткими глазными щелями, длинным сглаженным фильтром; наблюдается также задержка психического развития, гиперактивность. Данных об уровне алкоголя, безопасном для плода, нет, и даже малые его количества могут быть вредны.
Инфекции у матерей. Ряд инфекций могут нарушать эмбриональное развитие (табл. 6).
Инфекции матерей, имеющие тератогенный эффект
Вирус простого герпеса
Хориоретинит, глухота, микроцефалия
Микроцефалия, катаракта, ретинит, пороки сердца
Вирус ветряной оспы (varicella zoster)
Микроцефалия, хориоретинит, дефекты кожи
Гидроцефалия, остеит, ринит
Гидроцефалия, микроцефалия, катаракта, хориоретинит, глухота
Вирус краснухи поражает 15–25 % детей, инфицированных в первом триместре беременности, вызывая кардиоваскулярные аномалии (открытый артериальный проток, стеноз легочной артерии).
Цитомегаловирус вызывает высокий риск врожденных аномалий, если инфицирование произошло в первом триместре беременности.
Иммунизации против цитомегаловируса нет, даже перенесённая острая инфекция не дает стойкого иммунитета.
Материнское инфицирование паразитом токсоплазмой создает 20 %-й риск инфицирования плода в первом триместре, возрастая до 75 % во втором и третьем триместрах. Вакцины против токсоплазмоза не существует.
Если женщина имеет одну из этих инфекций, то необходимо установить следующее:
а) инфицирован ли плод путем исследования крови на специфические антитела;
б) нет ли признаков генерализации инфекции в виде тромбоцитопении и нарушения функции печени.
Физические факторы. Трудно доказать тератогенное воздействие радиоволн, ультразвука и магнитных полей в силу их повсеместного распространения. Однако существуют явные доказательства того, что два физических фактора – ионизирующая радиация и длительная гипертермия могут обладать тератогенным действием.
Ионизирующая радиация – дозы гораздо большие, чем те, что используются для рентгеноскопии и рентгенографии, могут быть причиной микроцефалии и пороков развития глаз у развивающегося плода. Наиболее чувствительное время экспозиции – 2–5-я недели после зачатия. Хотя риск применения малых доз минимален, во время беременности рекомендуется избегать радиографии.
Длительная гипертермия – на ранних сроках беременности может вызвать микроцефалию, микрофтальмию и нарушения нейрональной миграции. Следовательно, необходимо избегать перегревания в первом триместре беременности.
Болезни матерей. Многие заболевания матери связаны с повышенным риском неблагоприятного исхода беременности.
Инсулинзависимый сахарный диабет у беременных женщин приводит к 2–3-кратному повышению количества врожденных аномалий у их потомства. Наиболее частыми пороками развития среди них являются врожденные пороки сердца, дефекты нервной трубки, агенезия крестца, гипоплазия бедер, голопрозенцефалия и сирингомиелия (аномалия спинного мозга в виде образования полостей в сером веществе). Вероятность врожденных аномалий зависит от уровня глюкозы и гликозилированного гемоглобина в крови беременной. Инсулиннезависимый диабет и гестационный диабет у матери не ведут к повышению риска аномалий у потомства.
Фенилкетонурия. Матери с высоким уровнем фенилаланина в крови имеют высокий риск врожденных аномалий у потомства:
умственная отсталость наблюдается почти в 100 % случаев, могут встречаться микроцефалия и пороки сердца. Все женщины с фенилкетонурией должны соблюдать строгую диету с низким содержанием фенилаланина, концентрация в крови которого должна мониторироваться.
Эпилепсия у матери сама по себе не приводит к возникновению врожденных аномалий у детей. Однако, большинство исследований указывает на повышенную частоту пороков развития у детей, матери которых принимали антиконвульсанты (противоэпилептические препараты) во время беременности. Риск врожденных аномалий у таких детей в 2–4 раза выше общепопуляционного. Эти данные касаются монотерапии, при использовании же двух и более препаратов риск удваивается. Наибольшим тератогенным эффектом обладает вальпроат натрия. Аномалии, встречающиеся у больных, подвергшихся экспозиции антиконвульсантов во время своего внутриутробного развития, широко варьируют и встречаются в виде дефектов нервной трубки, расщепления губы и неба, аномалий мочеполовой системы (в частности, гипоспадии), пороков сердца и дефектов конечностей. Эти аномалии неспецифичны, что затрудняет диагностику, однако дети с фетальным вальпроатным синдромом имеют типичное лицо (широкое основание носа, широкий плоский его кончик, тонкая верхняя губа). Если женщине нельзя отменить антиконвульсанты во время беременности, то следует использовать только один лекарственный препарат и избегать при этом вальпроата натрия.
В более чем половине случаев врожденных аномалий развития не удается установить причину их возникновения. Это касается таких частых состояний как диафрагмальная грыжа, трахео-эзофагальная фистула, атрезия ануса и др. Чтобы предполагать генетическую природу врожденных пороков развития, полезно оценивать их симметричность. Симметричные и затрагивающие срединные структуры аномалии чаще имеют генетическую основу, в то время как для асимметричных она менее вероятна. Например, явная асимметрия конечностей имеет, как правило, негенетическую природу и часто связана с нарушением кровообращения конечности в ходе ее развития.
Таким образом, в формировании врожденных аномалий значительную роль играют тератогенные факторы окружающей среды.
Лекарства при беременности
Поделиться:
Я работаю акушером-гинекологом почти 20 лет и бесконечно отвечаю на вопросы типа: «А этот препарат можно беременным?» и «А этот препарат можно кормящим?».
Переменчивые инструкции
Иногда я отвечаю уверенно, но в большинстве случаев вынуждена открывать сайт Государственного реестра лекарственных средств и ковыряться в обновленных инструкциях. В настоящее время в РФ зарегистрировано около 20 тысяч лекарственных препаратов, и наивно полагать, что я способна держать в голове все изменения. Тем более что появляются они довольно часто.
Простой пример. Много лет на просторах нашей родины для лечения угрожающего выкидыша в ранние сроки беременности широко применяли масляный раствор прогестерона (гидроксипрогестерона капроат 12,5%-ный). Не далее как в апреле 2017 года я с изумлением узнала, что использование этого препарата во время беременности теперь запрещено и в обновленную инструкцию внесены соответствующие изменения.
Зато противоположная судьба постигла жевательные таблетки Ультра Д, которые до недавнего времени были противопоказаны во время беременности. 31.03.2017 в официальную инструкцию внесены соответствующие изменения, позволяющие всем беременным получать безопасную дозировку в соответствии с существующим дефицитом.
Как вы, наверное, догадались, ориентироваться необходимо в первую очередь на инструкцию по применению, вложенную в коробочку с препаратом. И тут вариантов может быть всего два: «препарат противопоказан» и «препарат не противопоказан». Причем в любом случае скорее всего будет добавлена пометка, что «использование препарата возможно только в случаях, когда потенциальная польза для матери превышает потенциальный риск для плода».
Вредное воздействие на плод
До середины ХХ века ученые считали плаценту надежной преградой, защищающей плод от любых внешних воздействий. Но в 1960 году мир ужаснулся талидомидовой катастрофе, заставившей официально признать возможность негативного воздействия лекарственных препаратов на плод.
Сегодня хорошо известно, что лекарственные препараты могут обладать эмбриотоксическим, фетотоксическим и тератогенным действием.
Некоторые препараты настолько коварны, что период от воздействия вещества на плод до проявления негативного эффекта может быть отсрочен на годы и десятилетия.
Читайте также:
Прививки во время беременности
В 1940–1971 годах 6 млн женщин получали во время беременности диэтилстильбэстрол в качестве препарата, «сохраняющего» беременность. Масштабные контролируемые исследования доказали, что никаким «сохраняющим» эффектом препарат не обладал, но у молодых женщин, матери которых получали диэтилстильбэстрол во время беременности, стали находить очень редкую форму рака (аденокарцинома шейки матки и влагалища), обычно практически не встречающуюся до 50 лет.
Некоторые лекарственные препараты, используемые до зачатия, могут оказывать тератогенный эффект, даже если лечение прекращено до наступления беременности. Хорошо известным примером являются системные ретиноиды, применяющиеся для лечения тяжелых форм угревой болезни. Следует тщательно предохраняться от беременности не только во время лечения Роаккутаном, но и еще не менее 5 недель после завершения терапии.
Отец будущего ребенка должен быть не менее осторожен с выбором лекарственных средств. Прием наркотических препаратов, лекарств от эпилепсии, диазепама, спиронолактона часто вызывает врожденные пороки развития плода. Хорошо известно, что если мужчина принимал диазепам незадолго до зачатия, ребенок может родиться с заячьей губой.
Тератогены и пороки развития
Сегодня известно около 1000 химических веществ, вызывающих тератогенный эффект у животных. В отношении людей список тератогенов относительно невелик:
Список невелик, потому что далеко не всегда тератогенный эффект, наблюдаемый у животных, будет проявляться у человека. По понятной причине подобные эксперименты на людях не проводились. К сожалению, обратное тоже не верно: далеко не всегда безопасный для животных препарат будет так же безопасен для людей.
Конечно, было бы замечательно, если бы мы вообще не назначали совершенно никаких лекарств беременным. Но, к сожалению, эта идеальная ситуация малодостижима. Поэтому следует обязательно заранее ознакомиться с инструкцией хотя бы в интернете, в том числе на этапе планирования беременности.
Что значит тератогенное действие препарата
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Что такое тератогенное действие
Тератогенное действие
Тератогенное действие может развиться с третьей до десятой недели беременности (но многие специалисты справедливо предлагают продлить границы опасного периода до 12-й недели беременности) и приводит к различным нарушениям нормального развития плода, возникновению аномалий его внутренних органов и систем.
Вариант порока зависит от срока беременности, от того, какие органы закладываются и интенсивно формируются у зародыша в период приема лекарственного средства.
Считается, что наиболее опасный период для развития больших пороков, то есть для проявления тератогенности лекарственного препарата, — это 3–10-я недели внутриутробного развития, что соответствует приблизительно 5–12-й неделям после первого дня последней менструации.
Следовательно, тератогенное действие наиболее вероятно вскоре после имплантации яйцеклетки в стенку матки, то есть когда женщина часто еще не знает, что она беременна.
Вероятность развития порока у зародыша зависит не только от назначаемого беременной женщине фармакологического препарата, но и от ее возраста (вероятность возрастает, если беременная моложе 17 или старше 35 лет), от состояния ее здоровья, функционирования органов элиминации (выведения) лекарств, дозы препарата, длительности его назначения, генетической предрасположенности к развитию того или иного порока.
По степени опасности развития тератогенного эффекта исследователи делят лекарственные средства на три группы.
Тератогенное действие: что это такое?
Тератогенное действие (от греч.τέρατος, род. п. от греч.τέρας — чудовище, урод; и др.-греч.γεννάω — рождаю) — нарушение эмбрионального развития под воздействием тератогенных факторов — некоторых физических, химических (в том числе лекарственных препаратов) и биологических агентов (например, вирусов) с возникновением морфологических аномалий и пороков развития.
Общие сведения
Действие тератогенных факторов имеет пороговый характер, то есть для каждого тератогенного фактора существует определенная пороговая доза тератогенного действия.[источник не указан 3335 дней]
Чувствительность к тератогенному воздействию зависит от стадии эмбрионального развития: у человека на стадии бластоцисты воздействие неблагоприятных (в том числе тератогенных) факторов приводит к гибели части бластомеров (клеток бластоцисты): при повреждении большого числа бластомеров зародыш гибнет, при повреждении относительно небольшого количества бластомеров дальнейшее развитие не нарушается.
Максимальная чувствительность к тератогенным факторам у эмбриона человека приходится на 98-182-е сутки развития, то есть период интенсивной клеточно-тканевой дифференциации и органогенеза.
По окончании этого периода неблагоприятные воздействия обычно приводят не к порокам развития, а к недоразвитию или функциональной незрелости органов плода.
История понятия
Тератология издавна привлекала людей, которые с интересом рассматривали различные варианты нарушений и отклонений от нормы.
В Средние Века богатые люди собирали карликов, сиамских близнецов и других людей с различными явными физическими нарушениями.
Позже было замечено, что некоторые вещества, растительные препараты или физические воздействия способны повышать частоту возникновения уродств.
Тератогенное действие лекарственных средств
Особенно сильное внимание к проблеме тератогенности лекарственных препаратов было приковано в середине XX века, после скандала со снотворным — талидомидом, вызвавшим в европейских странах массовые нарушения развития конечностей у детей, матери которых применяли во время беременности этот препарат, этот случай назван впоследствии «Талидомидовой трагедией» и имел важное значение в формировании системы контроля лекарственных средств.
В конце XX века тесты на тератогенность и мутагенность веществ вошли в практику контроля большинства новых синтезированных веществ, отходов производства, а также давно выпускаемых крупнотоннажных продуктов химической промышленности.
Тератогенность
Тератогенность — способность физических, химических или биологических факторов вызывать нарушения процесса эмбриогенеза, приводящих к возникновению врождённых уродств (аномалий развития) у людей или животных.
Применение тестов на тератогенность
В фармакологии
Классификация лекарственных средств по степени тератогенности (США)
Эти препараты назначают по жизненным показаниям. Женщина должна быть информирована о возможных последствиях для плода.
Противопоказаны при беременности.
В экологии
Тесты на тератогенность входят в программу исследований веществ с целью уточнения их потенциальной опасности для человека и окружающей среды.
Тератогенные факторы
Тератогенез — возникновение пороков развития под влиянием факторов внешней среды (тератогенных факторов) или в результате наследственных болезней.
Известно, что распространенность самопроизвольных абортов составляет 15-20% общего числа беременностей, 3-5% новорожденных имеют пороки развития, еще у 15% детей пороки развития выявляют в возрасте 5-10 лет.
Тератогенные факторы включают лекарственные средства, наркотики и многие другие вещества.
Выделяют следующие особенности влияния тератогенных факторов.
У разных биологических видов дозозависимость тератогенного действия может различаться.
Выделяют следующие периоды внутриутробного развития человека.
Бластоциста представляет собой скопление клеток — бластомеров. Отличительная черта начального периода — большие компенсаторно-приспособительные возможности развивающегося зародыша. При повреждении большого числа клеток зародыш погибает, а при повреждении отдельных бластомеров — дальнейший цикл развития не нарушается (принцип «все или ничего»).
В это время, когда зародыш наиболее чувствителен к тератогенным факторам, формируются грубые пороки развития. После 36-х суток внутриутробного развития грубые пороки развития (за исключением пороков твердого неба, мочевых путей и половых органов) формируются редко.
Пороки развития для этого периода не характерны. Под влиянием факторов внешней среды происходит торможение роста и гибель клеток плода, что в дальнейшем проявляется недоразвитием или функциональной незрелостью органов.
Эмбриотоксичное и тератогенное действие лекарственных препаратов на плод при беременнности
Тератогенные факторы распространены достаточно широко.
Исследования показали, что в течение беременности каждая женщина принимает в среднем 3,8 наименования каких-либо лекарственных средств. 10-20 % беременных в США употребляют наркотики.
Кроме того, беременные в быту и на работе нередко контактируют с разными вредными веществами.
Тератогенным считается химический, физический или биологический фактор, отвечающий следующим критериям.
Основные группы тератогенных факторов.
Основные тератогенные факторы
Инфекции
Ионизирующее излучение
Метаболические нарушения и вредные привычки у беременной
Другие факторы
Классификация тератогенных факторов
А. Эндогенные причины:
1. Эндокринные заболевания и метаболические нарушения у матери.
«Перезревание половых клеток».
Б. Экзогенные причины:
1. Физические факторы:
б) механические факторы;
г) неионизирующее излучение;
а) лекарственные вещества;
б) химические вещества, применяемые в быту, промышленности, сельском хозяйстве;
г) неполноценное питание.
3. Биологические факторы (TORCH – инфекции.)
Эндокринные заболевания и метаболические нарушения у матери
Различные гормональные нарушения и метаболические расстройства у беременных нередко приводят к спонтанным абортам или порокам развития.
Тератогенный эффект наблюдается при сахарном диабете, гипотиреозе, вирилизирующих опухолях, фенилкетонурии, галактоземии и гистидинемии у беременных. Наибольшее значение имеют такие заболевания как сахарный диабет и фенилкетонурия.
При инсулин-зависимом сахарном диабете у беременных частота врожденных пороков развития в 2-3 раза больше, чем в популяции.
Описаны диабетические эмбриопатии и фетопатии. Диабетическая эмбриопатия проявляется комплексом пороков костно-мышечной системы, сердца и сосудов, ЦНС.
Наиболее характерна каудальная дисплазия (отсутствие или гипоплазия крестца и копчика, иногда поясничных позвонков и бедренных костей). Среди пороков сердца преобладают дефекты межжелудочковой перегородки, среди пороков ЦНС и органов чувств – микро- и гидроцефалия, микрофтальмия, колобомы.
Пороки сочетаются с гипотрофией.
Диабетическая фетопатия проявляется макросомией, гипертрофией поджелудочной железы, жировой дистрофией печени, микроангиопатиями. Впоследствие дети часто отстают в развитии.
Причиной развития ВПР при диабете могут быть гипоинсулинемия, гипоксия, сосудистые расстройства в плаценте, нарушение обмена жиров и аминокислот.
Фенилаланиновая эмбриофетопатия развивается у плодов женщин, страдающих фенилкетонурией и не соблюдающих диету в период беременности.
Поражение плода происходит при содержании фенилаланина в крови матери выше 30 мг/л. Проявляется спонтанными абортами или (при вынашивании беременности) микроцефалией, пороками сердца, пренатальной гипоплазией. В дальнейшем у таких детей развивается умственная отсталость.
«Перезревание половых клеток»
Под этим термином понимают изменения в гаметах от момента их выделения до образования зиготы.
Чем длиннее это время, тем ниже будет способность к оплодотворению и выше количество аномальных эмбрионов и плодов.
При овуляции из фолликула выходит овоцит на стадии метафазы II деления мейоза.
Мейоз завершается после оплодотворения. После овуляции овоцит сохраняет способность к оплодотворению 12-24 часа.
Сперматозоид способен к оплодотворению через 1 час после попадания в половые пути женщины и сохраняет жизнеспособность 24-72 часа, высокофертильным остается 12-24 часа.
Оптимальные сроки для оплодотворения 12 часов после овуляции для овоцита и 12-24 часа для сперматозоидов. Если оплодотворение происходит в более поздний период, то в яйцеклетке и сперматозоиде накапливаются метаболиты, способные вызвать соматические мутации у зародыша.
Считают, что основным результатом перезревания является нерасхождение хромосом.
Причинами перезревания могут быть:
Лекарственные вещества используют для получения определенного лечебного эффекта
Лекарственные вещества используют для получения определенного лечебного эффекта. Фармакологический эффект, являющийся целью применения лекарственного препарата, получил название основной (главный) эффект.
Основной эффект может быть профилактическим или лечебным. Например, антибиотики могут предупреждать инфекционные осложнения после хирургической операции, анальгетики назначают для устранения боли и т.д.
Побочные эффекты – остальные (кроме основного, т. е. выходящие за рамки цели, ради которой лекарство назначено) эффекты лекарственного вещества при его применении в терапевтической дозе.
Побочные эффекты вызывают практически все известные лекарственные вещества. Побочные эффекты лекарственных веществ в большинстве случаев известны и ожидаемы и обычно исчезают после прекращения приема или снижения дозы (или скорости введения) препарата.
Однако в ряде случаев с побочными эффектами может быть связано такое серьезное осложнение, как лекарственная болезнь.
Осложнения лекарственной терапии могут развиваться через несколько секунд и минут (особенно при внутривенном и ингаляционном введении препарата), через несколько часов (при приеме внутрь) и даже несколько дней и месяцев.
Осложнения могут быть кратковременными (несколько минут и часов), средней продолжительности (несколько дней) и длительными (несколько недель, месяцев, лет). Степень тяжести осложнений может колебаться от кратковременного дискомфорта до серьезных нарушений функций вплоть до летального исхода.
Лекарственные средства, назначаемые женщинам во время беременности, могут оказывать отрицательное влияние на развитие эмбриона или плода.
Эмбриотоксическое действие (от греч. embryon – зародыш) лекарственных средств развивается в первые 12 недель беременности.
На ранних стадиях беременности (1 – 3 недели) это является следствием действия лекарственных веществ на зиготу и бластоцист, находящиеся в просвете фаллопиевых труб и матки (до имплантации), а также на процесс имплантации зародыша в матку. Действие, как правило, проявляется нарушением развития эмбриона.
Эмбриотоксическое действие могут оказывать антиметаболиты (меркаптопурин, фторурацил), антимиотические средства (колхицин и др.).
Тератогенное действие (от греческого teras – урод) развивается в период 4 – 8 недель беременности.
В это время происходит формирование скелета и закладка внутренних органов. На этой стадии беременности органы и ткани наиболее чувствительны к действию повреждающих факторов. Поэтому применение лекарственных веществ может привести к аномалиям развития скелета и внутренних органов.
Примером тератогенного действия лекарств может служить так называемая «талидомидная катастрофа»: возникновение врожденных уродств у новорожденных в Западной Европе, Америке и Австралии, обусловленная приемом женщинами в ранние сроки беременности снотворного талидомида.
При его приеме наиболее часто возникали аномалии развития конечностей: фокомелия (от греч. phoke – тюлень, melos – конечность). Руки и ноги ребенка имели форму ласт. Известно, что тератогенное действие могут оказывать противоопухолевые средства – антагонисты фолиевой кислоты (метотрексат), спирт этиловый (принимаемый женщиной на фоне зачатия).
Фетотоксическое действие (от греч. fetus – плод) – следствие влияние лекарственных веществ на плод в период, когда уже сформированы внутренние органы и физиологические системы.
Например, антикоагулянты могут снижать свертываемость крови и провоцировать кровотечения у новорожденного, производные сульфонилмочевины – вызывать гипогликемию; алкоголь, наркотики, снотворные и транквилизаторы – угнетение ЦНС.
Поскольку лекарственные средства способны вызывать гибель эмбриона и аномалии развития плода, применение их беременными женщинами должно находиться под строгим контролем.
Мутагенное действие (от лат. mutatio – изменение и греч. genos – род) – способность лекарственных веществ вызывать изменение генетического аппарата в женских и мужских половых клетках на стадии их формирования и в клетках эмбриона.
Канцерогенное действие (от лат. cancer – рак) – способность лекарственных веществ вызывать развитие злокачественных новообразований.
При создании лекарственных препаратов и внедрении их в медицинскую практику эмбриотоксическое, тератогенное, фетотоксическое, мутагенное и канцерогенное действие у них должны быть исключены.
Дисбиоз – нарушение естественного состава микрофлоры слизистых оболочек (ЖКТ, полости рта, влагалища и др.). Это состояние развивается в результате гибели полезной микрофлоры под влиянием некоторых противомикробных средств, в основном антибиотиков широкого спектра действия.
На фоне угнетения полезной микрофлоры и иммунитета размножаются грибки рода Candida. Для профилактики и лечения кандидозов одновременно с антибиотиками применяют противогрибковые средства (нистатин), а также препараты, содержащие лиофилизированные бифидум- и лактобактерии (бифидумбактерин, бифидум и др.).
Аллергические реакции (от греч. allos – другой, ergon – действие). В основе этих реакций, возникающих при повторном введении лекарственных веществ, лежат иммунные механизмы.
Лекарственные средства в этом случае выступают как аллергены. Аллергические реакции не зависят от дозы вводимого вещества и разнообразны по своему характеру и тяжести: от легких кожных проявлений до анафилактического шока.
Выделяют четыре типа аллергических реакций (по классификации Джелла – Кумбса).
Такой тип реакции возможен при применении, например, антибиотиков пенициллинового ряда.
В результате развивается сыворотчная болезнь, проявляющаяся крапивницей, артралгией, артритом, лимфаденопатией, лихорадкой, зудом.
Сывороточную болезнь могут вызывать, в частности, пенициллины, сульфаниламиды.
В этот тип реакций вовлечены клеточные механизмы иммунитета, включающие сенсибилизированные Т-лимфоциты и макрофаги.
Токсическое действие лекарственных веществ развивается, как правило, при поступлении в организм токсических доз вещества (при передозировке).
При абсолютной передозировке (введение лекарственного вещества с абсолютным превышением разовых, суточных и курсовых доз) в крови и тканях создаются чрезмерно высокие его концентрации.
Токсическое действие возникает также при относительной передозировке лекарственного вещества, при назначении средних терапевтических доз больным, у которых снижена дезинтоксикационная функция печени или выделительная функция почек, при длительном лечении лекарственными веществами, способными к кумуляции.
В этих случаях лекарственное вещество может оказывать токсическое действие на определенные органы или физиологические системы, например на жизненно важные центры продолговатого мозга (остановка дыхания при действии опиатов); на сердце – нарушение проведения возбуждения по проводящей системе сердца (при действии сердечных гликозидов); на печень – нарушение функции и некроз (при применении парацетамола); на систему кроветворения – лейкопения, агранулоцитоз (при применении метамизола натрия).
Особенности пренатального периода развития человека, критические периоды эмбрионального развития человека. Тератогенные факторы среды
Пренатальное развитие —развитие, происходящее в период дорождения, внутриутробное развитие плода.
Критические периоды эмбрионального развития:
2) имплантацию (7-8-е сутки эмбриогенеза);
3) развитие осевого комплекса зачатков органов и плацентацию (3-8-я недели);
4) развитие головного мозга (15-20-я недели);
5) формирование основных систем организма, в том числе половой (20-24-я недели);
Тератогенез — это возникновение пороков развития у плода под влиянием факторов внешней среды (тератогенных факторов) или в результате генетических болезней.
Тератогенным считается такое влияние, которое приводит к аномальному развитию эмбриона или плода, развивавшегося до этого нормально.
Тератогенные факторы:
Физические:травмы в период беременности, перегревание, переохлаждение,рентгеновские лучи, радиация, электромагнитные поля;
Биологические: инфекционные и паразитические агенты.
Врожденные пороки развития, их современная классификация: наследственные, экзогенные, мультифакториальные; эмбриопатии и фетопатии; филогенетически обусловленные и нефилогенетические.
Врожденными пороками развития называют такие структурные нарушения, которые возникают до рождения (в пренатальном онтогенезе), выявляются сразу или через некоторое время после рождения и вызывают нарушение функции органа.
В зависимости от причины все врожденные пороки развития делят на наследственные, экзогенные (средовые) и мультифакториальные.
Наследственными называют пороки, вызванные изменением генов или хромосом в гаметах родителей, в результате чего зигота с самого возникновения несет генную, хромосомную или геномную мутацию.
Экзогенными называют пороки, возникшие под влиянием тератогенных факторов (лекарственные препараты, пищевые добавки, вирусы, промышленные яды, алкоголь, табачный дым и др.), т.е. факторов внешней среды, которые, действуя во время эмбриогенеза, нарушают развитие тканей и органов.
Мультифакториальными называют пороки, которые развиваются под влиянием как экзогенных, так и генетических факторов.
Вероятно, скорее всего бывает так, что экзогенные факторы нарушают наследственный аппарат в клетках развивающегося организма, а это приводит по цепочке ген — фермент — признак к фенокопиям.
Кроме того, к этой группе относят все пороки развития, в отношении которых четко не выявлены генетические или средовые причины.
Проявлениями патологии пренатального периода развития организма могут быть различные виды эмбриопатий и фетопатий.
Эмбриопатии — различные виды патологии организма, возникшие в эмбриональный период развития (с 16-го по 75-й день беременности).
Проявляются либо различными врождёнными пороками развития тканей, органов, частей тела, либо гибелью эмбриона, завершающейся спонтанным абортом. В этиологии эмбриопатий важное место принадлежит эндогенным (наследственным) и экзогенным (физическим, химическим, биологическим) патогенным факторам, оказывающим как тератогенное, так и мутагенное действие.
Особо выраженное повреждающее эмбрион действие оказывают ионизирующая радиация, химические яды бытового и производственного происхождения, некоторые лекарственные препараты (антибиотики, сульфаниламиды, психотропные средства, цитостатики и др.), бактерии и, особенно, вирусы (гриппа, краснухи, энтеровирусы, цитомегаловирусы и др.)
Фетопатии — различные виды патологии организма, возникающие в фетальный период (с 76-го дня до конца беременности).
Они обусловлены, главным образом, повреждением и нарушением функционирования плаценты (либо материнской части — децидуальной оболочки эндометрия, либо плодной части плаценты — клеток ворсинчатого и гладкого хориона), а также амниона, желточного мешка и непосредственно самого плода. Фетопатии возникают при действии на плаценту, хорион, желточный мешок и различные структуры плода самых разнообразных патогенных факторов, прямо влияющих на плод, но чаще воздействующих на мать и изменяющих жизнеобеспечивающие системы.
Повреждение плаценты существенно повышает проницаемость как плацентарного барьера для антигенов микробного и немикробного происхождения.
В итоге возникают значительные расстройства структуры, метаболизма и функций плода, приводящие к нарушению внутриутробного его развития, существенному отставанию массы тела, формированию врождённых пороков, повреждению ЦНС, соматическим, вегетативным, эндокринным, иммунным и метаболическим нарушениям.
Филогенетически обусловленными называют такие пороки, которые по виду напоминают органы животных из типа Хордовые и подтипа Позвоночные.
Если они напоминают органы предковых групп или их зародышей, то такие пороки называют анцестральными (предковыми) или атавистическими. Примерами могут служить несращение дужек позвонков, шейные и поясничные ребра, несращение твердого нёба, персистирование висцеральных дуг и др. Если пороки напоминают органы родственных современных или древних, но боковых ветвей животных, то их называют аллогенными.
Филогенетически обусловленные пороки показывают генетическую связь человека с другими позвоночными, а также помогают понять механизмы возникновения пороков в ходе эмбрионального развития.
Нефилогенетическими являются такие врожденные пороки, которые не имеют аналогов у нормальных предковых или современных позвоночных животных.
К таким порокам можно отнести, например, двойниковые уродства и эмбриональные опухоли, которые появляются в результате нарушения эмбриогенеза, не отражая филогенетических закономерностей.


 Читайте также:
Читайте также: