деформация грудины код мкб 10
Публикации в СМИ
Деформации грудной клетки врождённые
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
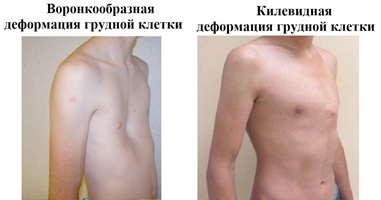
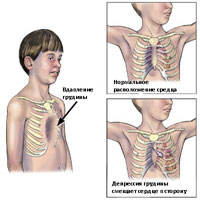
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
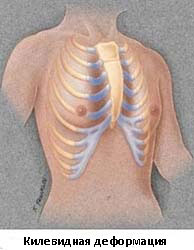
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно- или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
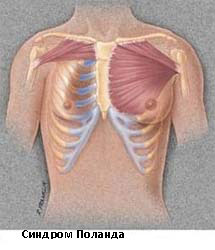
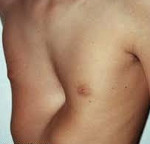
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако-абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто-нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто-нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно-мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки
Код вставки на сайт
Деформации грудной клетки врождённые
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно- или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако-абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто-нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто-нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно-мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки
Деформация грудной клетки
Общие сведения
Деформация грудной клетки в той или иной степени встречается примерно у 4% людей. Эта патология выражается изменением формы грудной клетки, которая может быть как врожденной, так и приобретенной. Код деформации грудной клетки по МКБ-10 — Q67.6 (впалая грудь), Q67.7 (килевидная грудь).
Для этой патологии характерно прогрессирующее течение. Как правило, форма грудины меняется достаточно существенно, и поэтому такая патология может спровоцировать нарушение работы ряда систем – дыхательной, сердечно-сосудистой и др. У маленьких детей такие нарушения могут быть не слишком заметными. Но как только малыш подрастает, и ему исполняется 3 года, отклонение становится более выраженным. Часто патологические формы грудной клетки родители замечают у детей случайно, когда в области груди появляется углубление или выпирают кости. В таком случае требуется обязательно посетить специалиста и проконсультироваться с ним. Чем угрожает такое состояние и как вылечить патологию, речь пойдет в этой статье.
Патогенез
Как правило, деформация возникает в те периоды, когда человек активно развивается и растет: в дошкольном и подростковом возрасте. До сих пор патогенез этого заболевания до конца не изучен. Существует много теорий и гипотез по этому поводу. В частности, есть мнение, что на патологию грудины влияет диафрагма. Также существует теория, что в основе механизма заболевания лежит уменьшение прочности реберных хрящей, происходящее вследствие недостатка коллагена в организме человека. Из-за понижения прочности реберного хряща передняя грудная стенка не удерживается надлежащим образом в процессе дыхания, и это приводит к постепенной прогрессирующей депрессии грудной клетки.
Существует также теория, согласно которой деформация грудной клетки возникает на фоне хондродисплазии реберного хряща, ведущей к опережающему росту ребер. Есть также мнение, что деформация грудины – это одно из проявлений дисплазии соединительной ткани. Но работа над изучением патогенеза заболевания ведется до сих пор.
Классификация
По происхождению деформации грудины подразделяют на врожденные и приобретенные.
По признакам в современной медицине определяются такие разновидности этой патологии:
В зависимости от выраженности патологии определяют несколько степеней заболевания. При воронкообразной деформации диагностируют такие степени заболевания:
Также используются другие классификации, где определяется четыре степени деформации.
Виды деформации грудной клетки
Причины
Причины развития такой патологи могут быть следующими:
Симптомы
Симптомы заболевания зависят от его формы.
Деформация грудины может приводить к таким проявлениям:
Паталогическая симптоматика развивается тем интенсивнее, чем больше у больного выражено искривление грудной клетки.
Анализы и диагностика
Процесс диагностики предполагает тщательный физикальный осмотр и проведение инструментальных исследований. Также назначают следующие исследования:
Лечение
Ответ на вопрос, как исправить деформацию грудной клетки, может дать только врач после проведения диагностики и определения формы патологии. Лечение может быть как консервативным, так и хирургическим, в зависимости от степени выраженности болезни. В некоторых случаях исправить искривление удается с помощью физических упражнений, лечебного массажа и других методов.
Деформации грудной клетки
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Воронкообразная грудная клетка – это врожденная аномалия развития, при которой наблюдается западение грудины и передних отделов ребер. Этиология окончательно не установлена, предполагается, что ведущую роль играют наследственные факторы. Непосредственной причиной является дисплазия соединительнотканной и хрящевой ткани в области грудной клетки. Патология усугубляется по мере роста ребенка, нередко становится причиной изменения осанки, нарушения функций сердца и легких. Диагноз выставляется на основании осмотра, данных торакометрии, результатов рентгенографии и других исследований. Терапевтические методы лечения малоэффективны. При прогрессировании патологии и нарушениях работы органов грудной клетки показана операция.
МКБ-10
Общие сведения
Воронкообразная грудь (pectus excavatum, впалая грудь) – врожденная патология. Характеризуется западением передних отделов груди. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). По различным данным наблюдается у 0,6-2,3% жителей России. Из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Причины
Этиология воронкообразной грудной клетки окончательно не выяснена, в настоящее время исследователи рассматривают около 30 гипотез возникновения воронкообразной груди. Однако статистическим путем установлено, что ведущее значение в развитии данной патологии имеют наследственные факторы. Это подтверждается наличием у пациентов родственников с такими же врожденными пороками. Кроме того, у больных с воронкообразной грудной клеткой чаще, чем в целом по популяции, выявляются другие аномалии развития.
Основной причиной деформации является хрящевая и соединительнотканная дисплазия вследствие определенных ферментативных нарушений. Неполноценность тканей может проявляться не только до рождения ребенка, но и в процессе его роста и развития. С возрастом западение грудины нередко прогрессирует, вследствие чего искривляется позвоночник, уменьшается объем грудной полости, смещается сердце и нарушаются функции органов грудной клетки. Гистологические исследования хрящевой ткани, взятой у больных разного возраста, подтверждают усугубление изменений: по мере взросления хрящ все больше разрыхляется, в нем появляется избыточное количество межклеточного вещества, образуются многочисленные полости и очаги асбестовой дегенерации.
Классификация
В настоящее время описано около 40 синдромов, сопровождающихся формированием воронкообразной груди. Это, а также отсутствие единой патогенетической теории развития болезни затрудняет создание единой классификации. Наиболее удачным вариантом, который использует большинство современных хирургов, является классификация Урмонас и Кондрашина:
Для определения степени воронкообразной груди в отечественной травматологии и ортопедии используется метод Гижицкой. На боковых рентгенограммах измеряют наименьшее и наибольшее расстояние между передней поверхностью позвоночника и задней поверхностью грудины. Затем наименьшее расстояние делят на наибольшее, получая коэффициент деформации. Значение 0,7 и более – 1 степень, 0,7-0,5 – 2 степень, 0,5 и менее – 3 степень.
Симптомы воронкообразной груди
У школьников выявляется нарушение осанки. Искривление ребер и грудины становится фиксированным. Грудная клетка уплощенная, надплечья опущенные, края реберных дуг подняты, живот выпячен. Симптом парадоксального дыхания по мере взросления постепенно исчезает. Наблюдается грудной кифоз, нередко в сочетании со сколиозом. Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой. Дети плохо переносят физические нагрузки. Выявляются нарушения работы сердца и легких. Характерны частые бронхиты и пневмонии, некоторые пациенты жалуются на боли в области сердца.
Диагностика
Обследование больных с воронкообразной грудью предполагает не только точную постановку диагноза, но и оценку общего состояния пациента, а также выраженности нарушений со стороны сердца и легких. Обычно диагноз не вызывает затруднений еще на стадии осмотра. Для оценки степени и характера деформации используют торакометрию и различные индексы, определяемые с учетом объема впадины в области грудины, эластичности грудной клетки, ширины грудной клетки и некоторых других показателей. Для уточнения данных торакометрии выполняется рентгенография грудной клетки в 2 проекциях и компьютерная томография органов грудной полости.
Пациента направляют на консультацию к пульмонологу и кардиологу, назначают ряд исследований дыхательной и сердечно-сосудистой системы. Спирометрия свидетельствует о снижении жизненной емкости легких. На ЭКГ выявляется смещение электрической оси сердца, отрицательный зубец Т в отведении V3 и снижение зубцов. При проведении эхокардиографии нередко обнаруживается пролапс митрального клапана. Кроме того, у больных с воронкообразной грудной клеткой часто наблюдается тахикардия, повышение венозного и артериального давления и другие нарушения. Как правило, с возрастом патологические проявления становятся более выраженными.
Лечение воронкообразной грудной клетки
Лечение могут осуществлять травматологи-ортопеды и торакальные хирурги. Консервативная терапия при данной патологии малоэффективна. Показанием к оперативному лечению являются нарастающие нарушения работы органов кровообращения и дыхания. Кроме того, иногда хирургическое вмешательство проводится для устранения косметического дефекта. Операции (кроме косметических) рекомендуют проводить в раннем возрасте, оптимальный период – 4-6 лет. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
В настоящее время используется около 50 видов оперативных вмешательств. Все методики подразделяются на две группы: паллиативные и радикальные. Целью радикальных методов является увеличение объема грудной клетки, все они предусматривают стернотомию (рассечение грудины) и хондротомию (рассечение хрящевой части ребер). В процессе операции часть кости удаляют, а передние отделы грудной клетки фиксируют при помощи специальных швов, различных фиксаторов (спиц, пластин, алло- и аутотрансплантатов). Паллиативные вмешательства предусматривают маскировку дефекта без коррекции объема грудной полости. При этом в подфасциальное пространство вшиваются внегрудные силиконовые протезы.
Безусловным показанием к радикальному хирургическому лечению является деформация 3 степени, деформация 2 степени в стадии субкомпенсации и декомпенсации, резко выраженный сколиоз, синдром плоской спины, слипчивый перикардит, сердечно-легочная недостаточность и гипертрофия правого желудочка сердца. Перед операцией обязательно назначается комплексное обследование и проводится лечение хронических инфекционных заболеваний (бронхита, гайморита, хронической пневмонии и т. д.).
Показанием к паллиативному вмешательству являются 1 и 2 степень деформации. Паллиативные операции проводятся только взрослым, поскольку в процессе роста ребенка силиконовый протез может визуально «отслоиться» и косметический эффект хирургического вмешательства будет утрачен. Больным старше 13 лет с незначительной деформацией может быть проведена коррекция расположения реберных дуг – операция, при которой дуги отсекаются и крест-накрест фиксируются на передней поверхности грудины.
Для создания максимально благоприятных условий в послеоперационном периоде пациента помещают в отделение реанимации, где он находится в состоянии медикаментозного сна. При этом ведется тщательное наблюдение за состоянием органов грудной полости и функцией дыхательной системы. Для профилактики гипоксии проводят ингаляции кислорода через носовой катетер. Со 2-3 дня начинают занятия дыхательной гимнастикой. Через неделю назначают ЛФК и массаж.
Прогноз и профилактика
Профилактика воронкообразной груди не разработана. Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости. При этом хорошим результатом считается полное устранение деформации, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились. Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.