геморрагич васкулит код мкб
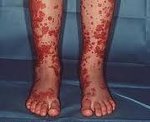
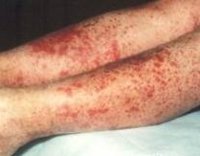
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
МКБ-10
Общие сведения
Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Системные васкулиты
Общая информация
Краткое описание
Определение:Системные васкулиты (СВ)— группа болезней, при которых ишемия и некроз тканей возникают вследствие воспаления кровеносных сосудов (первичного или вторичного по отношению к основному заболеванию). Клинические проявления васкулитов зависят от типа, размера и локализации поражённых сосудов, а также активности системного воспаления.
Код протокола:
Коды по МКБ-10:
М30.0 Узелковый полиартериит
М30.1 Полиартериит с поражением лёгких (Черджа—Стросс)
М30.8 Другие состояния, связанные с узелковым полиартериитом
М31.0 Гиперчувствительный ангиит (Синдром Гудпасчера)
М31.3 Гранулематоз Вегенера
М31.4 Синдром дуги аорты (Б.Такаясу)
М31.5 Гигантоклеточный артериит (Б.Хортона) с ревматическойполимиалгией
М31.6 Другие гигантоклеточные артерииты
М35.2 Болезнь Бехчета
М35.3 Ревматическая полимиалгия
D69.0 Пурпура Шенляйна —Геноха
D89.1 Эссенциальная криоглобулинемия,
173.1. Облитерирующий тромбангиит (болезнь Бюргера)
Сокращения, используемые в протоколе:
АГ- артериальная гипертонии
АТ- антитела
ANCA- антиген цитоплазматических нейтрофилов
ГК-глюкокортикостероиды
КТ- компьютерная томография
КФК-креатининфосфокиназа
МНО – междунородное нормализованное отношение
НПВП – нестероидные противовоспалительные препараты
СВ- системный васкулит.
СРБ- С- реактивный белок
СОЭ- скорость оседания эритроцитов
ЦНС- центральная нервная система
УЗДГ- ультразвуковая допплерография
УЗИ- ультразвуковое исследование
ФГДС-фиброгастродуоденоскопия
ЭКГ- электрокардиограмма
ЭХОКГ- эхокардиография
| Дата разработки протокола: 2012 год |
| Категория пациентов: больные с системнымиваскулитами |
| Пользователи протокола: врачи ревматологи, терапевты, врачи общей практики. |
| Указание на отсутствие конфликта интересов |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Диагностические критерии:
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ УЗЕЛКОВОГО ПОЛИАРТЕРИИТА
1. Похудение >4 кг: потеря массы тела с момента начала заболевания на 4 кг и более, не связанная с особенностями питания и т.д.
2. Сетчатое ливедо: пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище.
3. Боль или болезненность яичек: ощущение боли или болезненности в яичках, не связанное с инфекцией, травмой и т.д.
4. Миалгии, слабость или болезненность в мышцах нижних конечностей: диффузные миалгии (исключая плечевой пояс или поясничную область) или слабость мышц или болезненность в мышцах нижних конечностей.
5. Мононеврит или полинейропатия: развитие мононейропатии, множественной моно- или полинейропатии.
6. Диастолическое давление >90 ммрт.ст.: развитие АГ с уровнем диастолического давления более 90 ммрт.ст.
7. Повышение мочевины или креатинина крови: повышение мочевины >40 мг% или креатинина>15 мг%, не связанные с дегидратацией или нарушением выделения мочи.
8. Инфекция вирусом гепатита В: наличие HBsAg или AT к вирусу гепатита В в сыворотке крови.
9. Артериографические изменения: аневризмы или окклюзии висцеральных
артерий, выявляемые при ангиографии, не связанные с атеросклерозом,
фибромышечной дисплазией и другими невоспалительными заболеваниями.
10. Биопсия: гистологические изменения, свидетельствующие о присутствии гранулоцитов в стенке артерий.
11. Наличие 3 и более любых критериев позволяет поставить диагноз с чувствительностью 82,2% и специфичностью 86,6%.
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА
1. Воспаление носа и полости рта: язвы в полости рта; гнойные или кровянистые выделения из носа.
2. Изменения в лёгких при рентгенологическом исследовании: узелки, инфильтраты или полости в лёгких.
3. Изменения мочи: микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи.
4. Биопсия: гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространстве.
Наличие у больного двух и более любых критериев позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%.
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ СИНДРОМА ЧЕРДЖА-СТРОСС
1. Астма: затруднение дыхания или диффузные хрипы при вдохе.
2. Эозинофилия: эозинофилия>10%.
3. Аллергия в анамнезе: сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной.
4. Моно- или полинейропатия: мононейропатия, множественная мононейропатия или полинейропатия по типу перчаток или чулок..
5.Лёгочные инфильтраты: мигрирующие или транзиторные лёгочные инфильтраты, выявляемые при рентгенологическом исследовании.
6.Синусит: боли в синусах или рентгенологические изменения.
7. Биопсия: внесосудистые эозинофилы: скопление эозинофилов во внесосудистом пространстве.
Наличие у больного 4 и более любых признаков позволяет поставить диагноз с чувствительностью 85% и специфичностью 99%.
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ПУРПУРЫ ШЕНЛЯЙНА-ГЕНОХА
1. Пальпируемая пурпура: слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией.
2. Возраст 10 мм рт.ст.: разница систолического АД >10 мм рт.ст. при его измерении на плечевых артериях.
5. Шум на подключичных артериях или брюшной аорте: наличие шума, выявляемого при аускультации, над обеими подключичными артериями или брюшной аортой.
6. Изменения при ангиографии: сужение просвета или окклюзия аорты, её крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанные с атеросклерозом, фибромышечной дисплазией и др. (фокальные, сегментарные).
Наличие 3 и более любых критериев позволяет поставить диагноз с чувствительностью 90,5% и специфичностью 97,8%.
Лабораторные исследования (клиническое значение):
ОБЩИЙ АНАЛИЗ КРОВИ
• Наблюдается нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз, повышение СОЭ и СРБ. Отмечается корреляция между уровнем СРБ и активностью заболевания.
• Характерным лабораторным признаком синдрома Черджа—Стросс является эозинофилия (более 1,0х10 9 /л у 97% больных), которая может наблюдаться на любой стадии заболевания. Биохимические исследования.Изменение биохимических показателей неспецифично и зависит от преобладающего поражения тех или иных органов и степени нарушения их функции.
ИММУНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
• Антиген цитоплазматических нейтрофилов (ANCA)
Цитоплазматические — ANCA с наиболее высокой частотой обнаруживаются при гранулематозеВегенера, реже при микроскопическом полиартериите и синдроме Черджа— Стросс.
♦Определение ANCA в качестве скринингового теста позволяет увеличить выявляемостьгранулематозаВегенера, особенно на ранней стадии болезни, у больных с лимитированной и атипичной формами заболевания или перекрёстными ангиитными синдромами, а также помогает верифицировать диагноз у некоторых больных с почечной недостаточностью, находящихся на гемодиализе.
♦Специфичность ANCA для гранулематозаВегенера колеблется от 88 до 100%, а чувствительность зависит от активности, распространённости патологического процесса, формы заболевания и варьирует от 28—50% в начальную фазу болезни (поражение только верхних и нижних дыхательных путей при отсутствии признаков васкулита) и до 92% у больных генерализованнымваскулитом.
♦Повышение уровня ANCA у больных в стадии ремиссии является фактором риска развития обострения, а динамика их титра на фоне цитотоксической терапии позволяет дифференцировать обострение самого заболевания от интеркуррентной инфекции.
♦Поскольку гранулематозВегенера очень редкое заболевание, положительная предсказательная ценность ANCA для диагностики этого заболевания очень низкая. Следовательно, определение ANCA целесообразно только при очень высокой вероятности развития гранулематозаВегенера на основании клинических данных и морфологического исследования.
♦ Наличие ANCA в сыворотках крови больных некротизирующимиваскулитами на момент изменения ими режима терапии (переход после индукции ремиссии циклофосфаном на поддерживающие дозы азатиоприна) ассоциируется с высоким риском развития обострений.
• Криоглобулины:маркер криоглобулинемическоговаскулита.
• Снижение концентрации компонентов комплемента:криоглобулинемическийваскулит.
• AT к фосфолипидам.При васкулитах могут встречаться, как правило, в низком, реже в умеренном титрах.
•аБМК- для васкулитов нехарактерно обнаружение данных аутоантител.
•ОпределениеантителIgGкмиелопероксидазе ипротеиназе
•Морфологическое исследование:обязательный компонент постановки диагноза (диагностический критерий) при узелковом полиартериите, гранулематозеВегенера, микроскопическом полиартериите, синдроме Черджа—Стросс, гигантоклеточном артериите.
Инструментальные исследования
• Ангиография: узелковый полиартериит — в случае невозможности провести биопсию или при получении неспецифических результатов; показана перед биопсией печени или почек для выявления микроаневризм, которые при проведении биопсии могут привести к кровотечению; артериит Такаясу, облитерирующий тромбангиит: имеет важное значение как для подтверждения диагноза, так и для оценки динамики и распространения воспалительного процесса.
•Ультразвуковая допплерография: поражение сосудов при артериите Такаясу и облитерирующем тромбангиите.
•Рентгенография лёгких: диагностика поражения лёгких при гранулематозеВегенера, микроскопическом полиангиите, синдроме Черджа—Стросс.
Компьютерная и магнитно-резонансная томография: определение локализации процесса при гранулематозеВегенера, микроскопическом полиангиите, гигантоклеточном артериите, артериите Такаясу.
Показания к консультации специалистов:
Ведение больных системными васкулитами требует мультидисциплинарного подхода.
•Дерматолог: васкулит с поражением кожи.
•Невропатолог: при выявлении неврологических симптомов
•Офтальмолог: при поражении глаз у пациентов с синдромом Бехчета, гранулематозомВегенера, артериитом Такаясу, гигантоклеточным артериитом.
•Отоларинголог: при поражении ЛОР-органов при гранулематозеВегенера.
•Нефролог: поражение почек при системных некротизирущихваскулитах.
•Пульмонолог: поражение лёгких при гранулематозеВегенера, микроскопическом полиартериите, синдроме Черджа—Стросс.
•Инфекционист и фтизиатр: носительство вирусов гепатита В и С, развитие оппортунистических инфекций, туберкулёза.
•Сосудистый хирург: поражение сосудов при артериите Такаясу.
•Хирург: развитие абдоминального болевого синдрома при артериите Такаясу, узелковом полиартериите, геморрагическом васкулите.
Перечень основных диагностических мероприятий:
Дифференциальный диагноз
Лечение
Цели лечения:
· Достижение клинико-лабораторной ремиссии.
· Снижение риска обострений.
· Предотвращение необратимого поражения жизненно важных органов.
· Снижение риска развития побочных эффектов лекарственной терапии.
· Увеличение продолжительности жизни.
Тактика лечения:
Перечень основных медикаментов:
Нестероидные противовоспалительные средства
Глюкокортикоиды
1. Гидрокортизон 2 мл, суспензия для инъекций
2. Метилпреднизолон 250 мг, 500мг, 1000мг, порошок для приготовления инъекционного раствора
3. Триамцинолон 4г, 40мг
4. Бетаметазон 0,1%, мазь, крем
4. Дексаметазон 0,5 мг, 1,5 мг, таблетка
5. Метилпреднизолон 4мг, 16мг в табл.
6. Преднизолон, 5 мг, таб
7. Преднизолон, 30 мг, амп
Иммуносупрессивные лекарственные средства
1. Циклоспорин 25 мг, 100 мг, капс
2. Азатиоприн (имуран) 50 мг, табл
3. Мофетиламикофенолаткапс 250 мг, табл 500 мг
4. Циклофосфамид 50 мг, драже
5. Циклофосфамид 200 мг, флак
6. Метотрексат 2,5 мг, табл
7. Ко-тримоксазол/триметоприм 120 мг, табл
8. Колхицин 1 мг, табл
9. Лефлуномид 10 мг, 20 мг, табл
Перечень дополнительных медикаментов:
Противовирусные препараты (а-интерферон, рибавирин)
Антиагреганты:
1. Пентоксифиллин 2%, 5 мл, амп
2. Дипиридамол (Курантил) 0,25 в табл.
3. Ацетилсалициловая кислота 75 мг, 100 мг, таб
Антикоагулянты:
1. Гепарин 5000 МЕ, флак
2. Клексан 0,4 мл, шприц
3. Фраксипарин 0,3 мл, 0,4 мл, шприц
Гастропротекторы (омепразол)
К основным группам ЛС, используемым при системных васкулитах, относятся ГКС и цитостатики(циклофосфамид, метотрексат, азатиоприн). При ряде форм системных васкулитов используются экстракорпоральные методы очищения крови (плазмаферез) и введение внутривенных иммуноглобулинов.
Дальнейшее ведение. Диспансерное наблюдение ревматолога на амбулаторном этапе лечения, своевременная госпитализация в случае обострения заболевания, распознование осложнений лекарственной терапии, мониторинг клинико-лабораторной активности васкулитов, посещение ревматолога не реже 2 раза в 3 месяца, каждые три месяца контроль обще-клинических и биохимических анализов, исследование липидного профиля (с целью профилактики атеросклероза), денситометрия (диагностика остеопороза), рентгеногафия костей таза (выявление асептического некроза головки бедренной кости), офтальмологическое обследование, определение титров аФЛ.
Индикаторы эффективности лечения:достижение клинико-лабораторной ремиссии
Васкулиты, ограниченные кожей
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ВАСКУЛИТАМИ, ОГРАНИЧЕННЫМИ КОЖЕЙ
Шифр по Международной классификации болезней МКБ-10
L95; L95.0; L95.1; L95.8; L95.9
ОПРЕДЕЛЕНИЕ
Васкулиты (ангииты) кожи – дерматозы, в клинической и патоморфологической картине которых первоначальным и ведущим звеном выступает неспецифическое воспаление стенок дермальных и гиподермальных кровеносных сосудов разного калибра.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время единая общепринятая классификация васкулитов кожи отсутствует. Для практических целей используется рабочая классификация васкулитов кожи, разработанная О.Л. Ивановым (1997 г.) (табл. 1) [2].
Таблица 1. Классификация васкулитов кожи
| Клинические формы | Синонимы | Основные проявления |
| I. Дермальные васкулиты | ||
| Полиморфный дермальный васкулит: | Синдром Гужеро-Дюперра, артериолит Рюитера, болезнь Гужеро-Рюитера, некротизирующий васкулит, лейкоцитокластический васкулит | |
| Уртикарный тип | Уртикарный васкулит | Воспалительные пятна, волдыри |
| Геморрагический тип | Геморрагический васкулит, геморрагический лейкоцитокластический микробид Мишера-Шторка, анафи-лактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз | Петехии, отечная пурпура («пальпируемая пурпура»), экхимозы, геморрагические пузыри |
| Папулонодулярный тип | Нодулярный дермальный аллергид Гужеро | Воспалительные узелки и бляшки, мелкие отечные узлы |
| Папулонекротический тип | Некротический нодулярный дерматит Вертера-Дюмлинга | Воспалительные узелки с некрозом в центре, «штампованные» рубчики |
| Пустулезно-язвенный тип | Язвенный дерматит, гангренозная пиодермия | Везикулопустулы, эрозии, язвы, рубцы |
| Некротически-язвенный тип | Молниеносная пурпура | Геморрагические пузыри, геморрагический некроз, язвы, рубцы |
| Полиморфный тип | Трехсимптомный синдром Гужеро-Дюперра, полиморфно-нодулярный тип артериолита Рюитера | Чаще сочетание волдырей, пурпуры и поверхностных мелких узлов; возможно сочетание любых элементов |
| Хроническая пигментная пурпура: | Геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки | |
| Петехиальный тип | Стойкая прогрессирующая пигментная пурпура Шамберга, болезнь Шамберга | Петехии, пятна гемосидероза |
| Телеангиэктатический тип | Телеангиэктатическая пурпура Майокки | Петехии, телеангиэктазии, пятна гемосидероза |
| Лихеноидный тип | Пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма | Петехии, лихеноидные папулы, телеангиэктазии, пятна гемосидероза |
| Экзематоидный тип | Экзематоидная пурпура Дукаса-Капетанакиса | Петехии, эритема, лихенификация, чешуе-корочки, пятна гемосидероза |
| II. Дермо-гиподермальные васкулиты | ||
| Ливедо-ангиит | Кожная форма узелкового периарте-риита, некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями | Ветвистое или сетчатое ливедо, узловатые уплотнения, геморрагические пятна, некрозы, язвы, рубцы |
| Показатели | Степень активности | |
| I | II | |
| Поражение кожи (по площади) | Ограниченное | Распространенное |
| Число высыпаний | Небольшое | Множественное |
| Температура тела | Нормальная или не выше 37,5°С | Выше 37,5 ° С |
| Общие явления (недомогание, общая слабость, головная боль, артралгии, миалгии и т.п.) | Отсутствуют или незначительны | Резко выражены |
| Общий анализ крови | ||
| СОЭ | До 25 мм/ч | Выше 25 мм/ч |
| Эритроциты | Норма | Менее 3,8×10 12 /л |
| Гемоглобин | Норма | Менее 12 г% |
| Тромбоциты | Норма | Менее 180×10 9 /л |
| Лейкоциты | Норма | Более 10×10 9 /л |
| Биохимический анализ крови | ||
| Общий белок | Норма | Более 85 г/л |
| α2-глобулин | Норма | Более 12% |
| γ-глобулин | Норма | Более 22% |
| С-реактивный белок | Отсутствует или до 2+ | Более 2+ |
| Комплемент | Выше 30 ед | Ниже 30 ед |
| Иммуноглобулины | Норма | Повышены |
| Реакция Ваалера-Роуза* | Отрицательная | Положительная |
| Латекс-тест* | Отрицательная | Положительный |
| Общий анализ мочи | ||
| Протеинурия | Нет | Есть |
Дифференциальный диагноз
Дифференциальный диагноз васкулитов кожи проводят с туберкулезом кожи, экземой и пиодермиями.
Лечение
Цели лечения
— достижение ремиссии
Общие замечания по терапии
При лечении той или иной формы кожного васкулита учитываются клинический диагноз, стадия процесса и степень его активности, а также сопутствующая патология.
При обострении васкулита больным показан постельный режим, особенно при локализации очагов на нижних конечностях, который следует соблюдать до перехода в регрессирующую стадию.
Необходимо проведение коррекции или радикального устранения выявленных сопутствующих заболеваний, которые могут поддерживать и ухудшать течение кожного васкулита (очаги хронической инфекции, например, хронический тонзиллит, гипертоническая болезнь, сахарный диабет, хроническая венозная недостаточность, фибромиома матки и т.п.). В тех случаях, когда васкулиты выступают в качестве синдрома какого-либо общего заболевания (системного васкулита, диффузного заболевания соединительной ткани, лейкоза, злокачественного новообразования и т.п.), в первую очередь должно быть обеспечено полноценное лечение основного процесса [2].
Используемая медикаментозная терапия должна быть направлена на подавление воспалительной реакции, нормализацию микроциркуляции в коже и терапию имеющихся осложнений.
Схемы лечения
Полиморфный дермальный васкулит
Степень активности I
Нестероидные противовоспалительные средства (B)[2, 13]
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— индометацин 25 мг перорально 3–4 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Антибактериальные препараты (B) [13]
— ципрофлоксацин 250 мг перорально 2 раза в сутки в течение 10–14 дней
или
— доксициклин 100 мг перорально 2 раза в сутки в течение 10–14 дней
или
— азитромицин 500 мг перорально 1 раз в сутки в течение 10–14 дней
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Антигистаминные препараты (В)
— левоцетиризин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— дезлоратадин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— фексофенадин 180 мг перорально 1 раз в сутки в течение 14 дней
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл внутримышечно 1 раз в неделю №3–5 с постепенным снижением дозы и увеличением интервала введения
Для уменьшения нежелательных явлений при проведении системной терапии глюкокортикостероидами назначают:
Ингибиторы протонного насоса:
— омепразол 20 мг перорально 2 раза в сутки в течение 4-8 недель
Макро- и микроэлементы в комбинациях:
— калия и магния аспарагинат по 1 таб. 3 раза в сутки перорально
Корректоры метаболизма костной и хрящевой ткани в комбинациях:
— кальция карбонат + колекальцеферол по 1 таб. 3 раза в сутки перорально
Нестероидные противовоспалительные средства (В)
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Цитостатики (А) [16]
— азатиоприн 50 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Антибактериальные препараты (В) [13]
— офлоксацин 400 мг перорально 2 раза в сутки в течение 10–14 дней
или
— амоксицилин + клавулановая кислота 875+125 мг перорально по 1 таб. 2 раза в сутки в течение 10–14 дней
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Антигистаминные препараты (В) [13]
— эбастин 10 мг в сутки перорально в течение 14 дней
или
— цетиризин 10 мг в сутки перорально в течение 14 дней
или
— левоцетиризин 5 мг в сутки перорально в течение 14 дней
Антикоагулянты (D) [2]
— надропарин кальция подкожно 0.3 мл 2 раза в сутки, в течение 2–4 недель
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Хроническая пигментная пурпура
Хинолины (А) [14, 20]
— гидроксихлорохин 200 мг перорально 2 раза в сутки, в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки, в течение 1 месяца, затем по 250 мг 1 раз в сутки в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Витамины (D)
— аскорбиновая кислота+рутозид по 1 таб. 3 раза в сутки перорально
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
или
— дипиридамол 25 мг перорально по 1 таб. 3 раза в сутки, в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Антикоагулянты:
— гепарин натрия мазь, 2–3 раза в сутки до наступления клинического улучшения, в среднем от 3 до 14 дней
Ливедо-ангиит
Степень активности I
Нестероидные противовоспалительные средства (В)[2]
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в день, в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки перорально в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 19, 20]
— Гесперидин+Диосмин 500 мг 2 раза в сутки в течение 1–2 месяцев
Витамины (D)
— аскорбиновая кислота+рутозид перорально по 1 таб. 3 раза в сутки
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально [2]
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл 1 раз в неделю внутримышечно №3–5 с постепенным снижением дозы и увеличением интервала введения
Целесообразно назначение системных ГКС с корригирующей терапией (см. выше) [2,15,16]:
Цитостатики (А) [2,18,17]
— азатиоприн 50 мг 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
Антикоагулянты (D) [2]
— надропарин кальция подкожно по 0,3 мл 2 раза в сутки №10–14 (2)
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
Глюкокортикостероиды:
— бетаметазон + гентамицин крем или мазь, 1–2 раз в сутки до наступления клинического улучшения
или
— клиохинол + флуметазон мазь, наносить на очаги поражения 2 раза в сутки до наступления клинического улучшения, длительность применения не должна превышать 2 недели
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Особые ситуации
Терапия больных васкулитами во время беременности назначается с учетом ограничений, прописанных в инструкции к лекарственным препаратам.
Требования к результатам лечения
— регресс высыпаний
Тактика при отсутствии эффекта от лечения
ПРОФИЛАКТИКА
В качестве профилактических мер следует исключать факторы риска (переохлаждение, физическое и нервное перенапряжение, длительная ходьба, ушибы). Больным рекомендуют придерживаться здорового образа жизни.
После проведенного лечения показано санаторно-курортное лечение с использованием серных, углекислых и радоновых ванн для закрепления полученных результатов.
Госпитализация
— Васкулиты, ограниченные кожей, II степени активности;
— Васкулиты, ограниченные кожей, I степени активности в прогрессирующую стадию с отсутствием эффекта от проводимого лечения в амбулаторных условиях;
— Наличие вторичной инфекции в очагах поражения, не купируемой в амбулаторных условиях
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Васкулиты, ограниченные кожей»:
1. Олисова О.Ю – профессор, доктор медицинских наук, заведующая кафедрой кожных болезней лечебного факультета ГБОУ ВПО Первого МГМУ им. И.М. Сеченова Минздрава России.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Знаменская Людмила Федоровна – ведущий научный сотрудник отдела дерматологии «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, доктор медицинских наук, г. Москва
4. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
5. Заславский Денис Владимирович – профессор кафедры дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
6. Горланов Игорь Александрович – заведующий кафедрой дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
7. Сыдиков Акмаль Абдикахарович – ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, кандидат медицинских наук, г. Санкт-Петербург.
8. Чупров Игорь Николаевич – профессор кафедры патологической анатомии ГБОУ ВПО СЗГМУ им. И.И. Мечникова, доцент, доктор медицинских наук, г. Санкт-Петербург.
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.