какие ингаляции можно делать при синусите
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Лечение синуситов с ингалятором PARI SINUS (Пари Синус)
Синусит – что это такое
Риносинуситы могут быть острыми и хроническими; катаральными, гнойными, пристеночно-гиперпластическими, полипозными.
У детей основной причиной риносинуситов являются инфекции (вирус, бактерии) или аллергия.
Гнойный риносинусит чаще всего возникает как осложнение острой респираторной инфекции, и требует применение антибиотиков. У детей гнойный риносинусит начинается обычно остро и с высокой вероятностью переходит на близлежащие органы, вызывая дополнительные осложнения.
Синусит лечение
Лечение синусита назначает врач! В ЛОР-отделении Семейного стоматологического центра «Диал-Дент» прием пациентов осуществляет кандидат медицинских наук врач оториноларинголог Архандеев Андрей Валерьевич. Лечение назначается после тщательной диагностики с применением эндоскопа и анализа компьютерной томографии околоносовых пазух (подробнее о консультации ЛОРа читайте тут).
Лечение синусита комплексное и направлено на устранение отека слизистой оболочки, подавление бактериальной инфекции (антибиотики, антисептики), уменьшения вязкости отделяемого.
Применение ингаляций лекарственных препаратов в комплексном лечении синуситов, помогают достичь более равномерного распределения активных веществ по слизистой оболочке носа и глубокого проникновения в ткани. Терапевтический эффект при использовании ингаляций лекарственных веществ длительный и хорошо заметный.
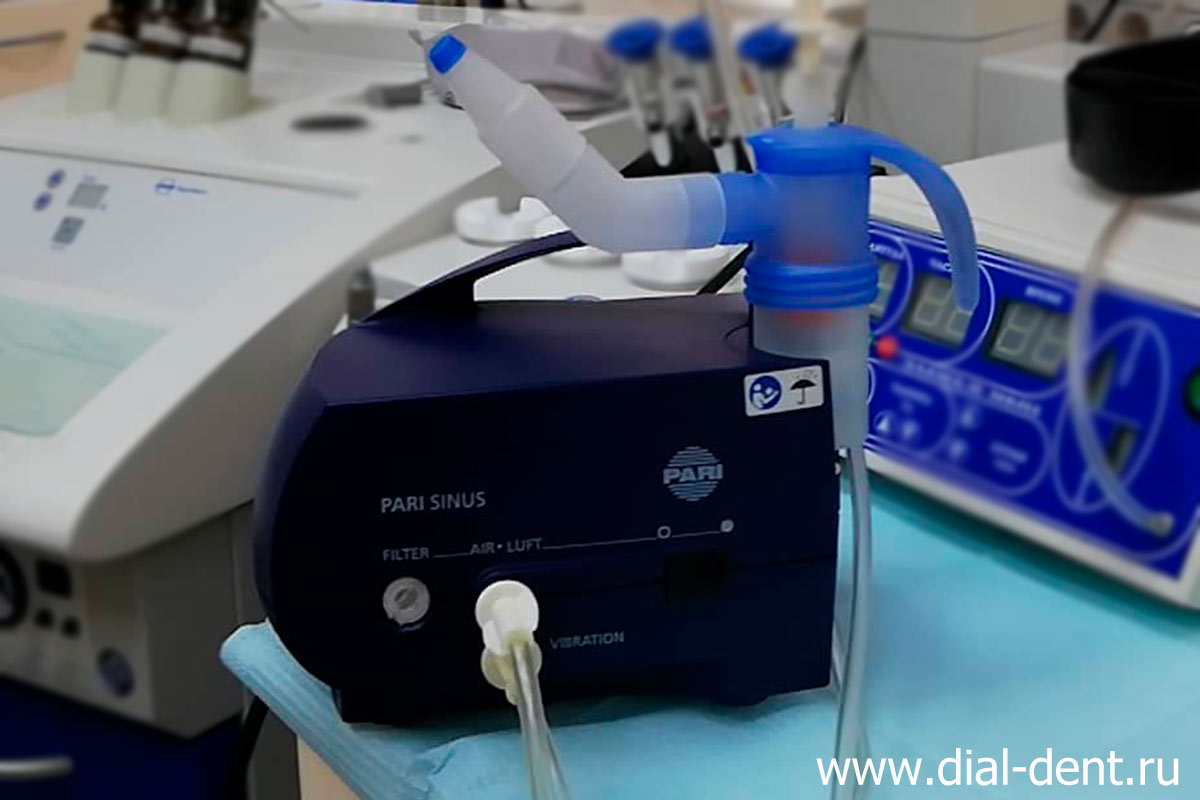
Ингаляционный комплекс PARI SINUS (Пари Синус)
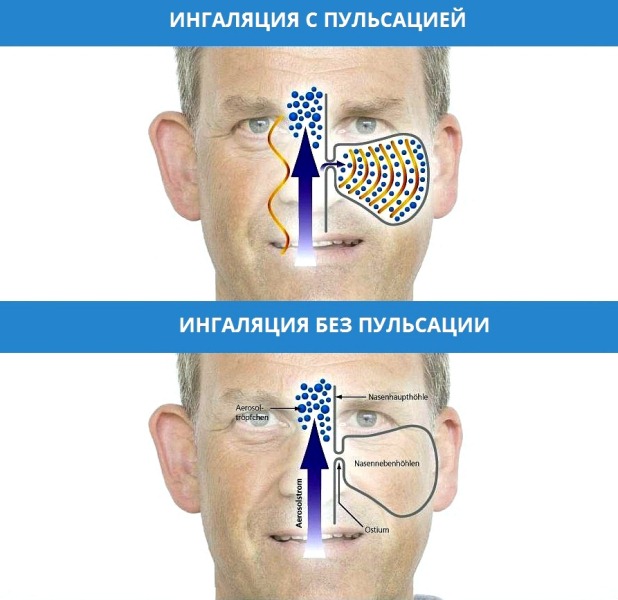
Ингаляционный комплекс PARI SINUS (Пари Синус) представляет из себя компрессорный ингалятор небулайзер, обеспечивающий импульсную подачу аэрозоля лекарственных веществ к ЛОР органам. Особенностью ингалятора Пари Синус является наличие двух компрессоров: один используется для постоянной, а другой для пульсирующей подачи аэрозоля. В отличие от других ингаляторов Пари Синус обеспечивает доставку лекарственных веществ в носовые пазухи.
Специальная конструкция позволяет комфортно проводить ингаляции через нос, детям можно проводить ингаляцию через лицевую маску.
Использования пульсирующего потока мелкодисперсного аэрозоля является важной особенностью данного ингалятора.
Применение ингаляционного комплекса ПАРИ СИНУС позволяет быстрее восстановить субъективные и объективные проявления гнойного воспаления в полости носа и носовых пазух. Обычно уже к 3-му дню значительно улучшается носовое дыхание, уменьшается количество отделяемого.
Преимуществом использования ингалятора небулайзера ПАРИ СИНУС является сокращение сроков приема общих антибиотиков или полный отказ от них, за счет эффективной доставки антибактериальных препаратов местно, непосредственно в очаг воспаления, то есть в носовые пазухи.
Для ингаляций с аппаратом Пари Синус можно использовать различные препараты по назначению врача.
Показания к применению импульсного ингалятора PARI SINUS (Пари Синус)
Противопоказания к применению ингалятора PARI SINUS (Пари Синус)
Лечение без прокола при гайморите
За счет того, что при помощи ингалятора Пари Синус антибиотики доставляются непосредственно в околоносовые пазухи, можно обойтись без болезненных проколов при гайморите или значительно снизить их количество.
Проведение ингаляции с комплексом PARI SINUS
Перед проведением ингаляции проводится очищение полости носа путем промывания. При необходимости используются сосудосуживающие препараты для уменьшения отека слизистой и расширения носовых ходов. Пациент находится в положении сидя. Носовая насадка плотно прилегает к одной половине носа, при этом вторая половина носа закрывается. Во время ингаляции пациенту рекомендуют широко открыть рот или поднять язык у его основания к твердому небу, или произносить букву «К» чтобы закрыть мягкое нёбо.
После каждой ингаляции проводится очистка, дезинфекция и стерилизация не6улайзера.
Результат лечения с использованием ингалятора PARI SINUS (Пари Синус)
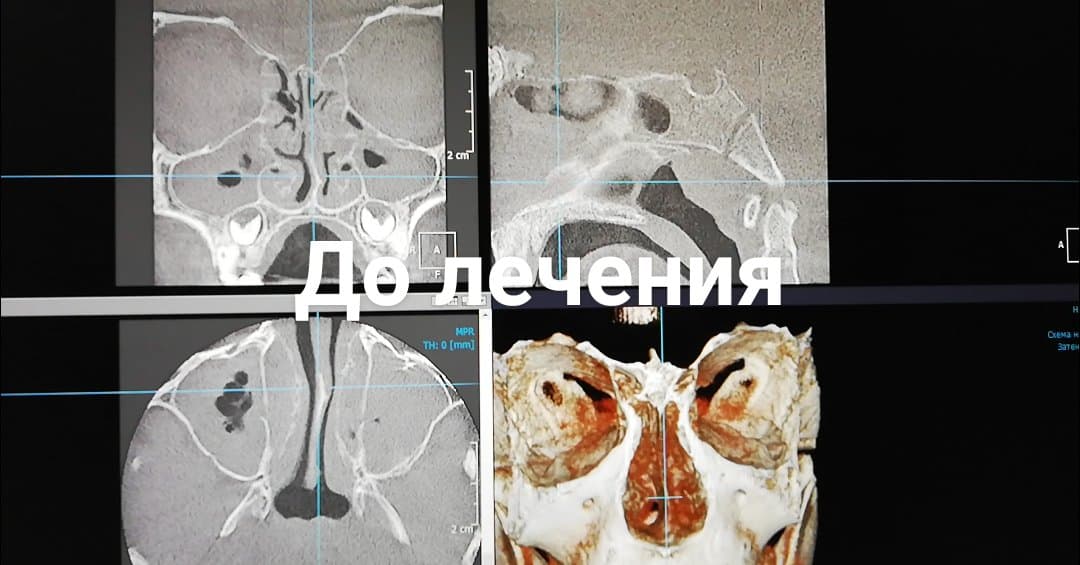
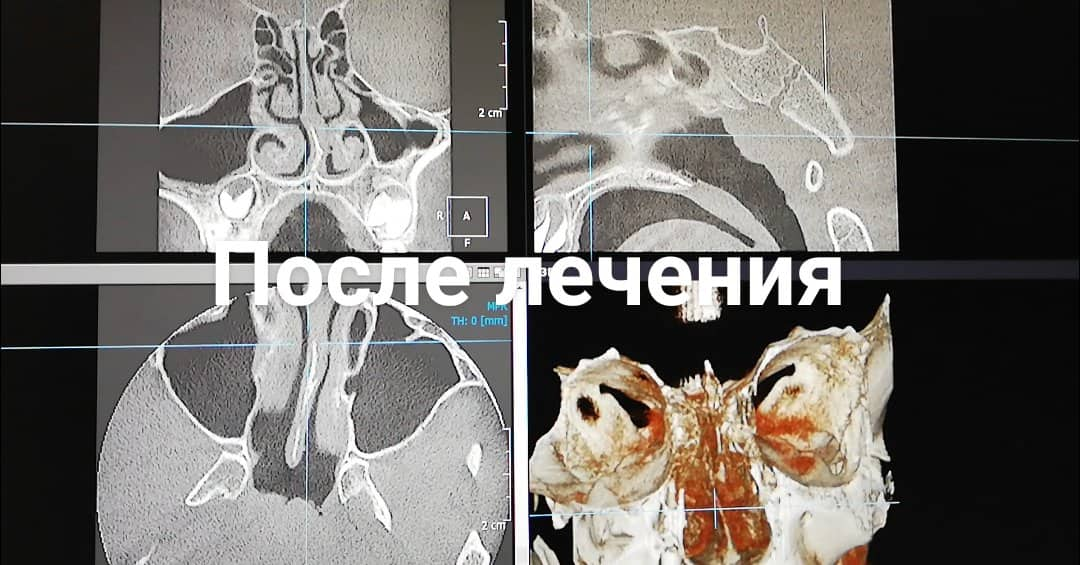
Компьютерная томография околоносовых пазух была проведена в начале лечения и после курса ингаляций с комплексом Пари Синус.
На снимках, сделанных до лечения, видно полное затемнение пазух носа. После курса из 5 процедур на снимках видна прозрачность околоносовых пазух, пациент отмечает свободное носовое дыхание, прошел насморк.
Многочисленные исследования и практика показывают, что с применением ингаляционного комплекса Пари Синус значительно сокращаются сроки лечения, уменьшается лекарственная нагрузка при лечении риносинуситов.
Стоимость ингаляции с комплексом PARI SINUS в Семейном стоматологическом центре «Диал-Дент»
Стоимость ингаляции (проводится по назначению ЛОР-врача) составляет 700 рублей.
Стоимость консультации ЛОР-врача с эндоскопическим обследованием – 2900 рублей. Стоимость компьютерной томографии околоносовых пазух – 2900 рублей.
Запись на консультацию к ЛОРу Архандееву А.В. по телефону +7-499-110-18-02 или через форму на сайте. Задать вопросы можно главному врачу клиники Цукору Сергею Владимировичу на его странице в Facebook
Лечение хронического синусита
Иммунная система защищается ЛОР-органами от проникновения инфекций и вирусов. Именно они являются местом появления воспаления из-за того, что, в первую очередь, их атакуют болезнетворные микробы. Поражение слизистой оболочки придаточных пазух носа (полостей, находящихся в костях черепа и заполненных воздухом) получило название синусит.
Оно имеет отношение к риниту, представляющему собой частое осложнение ОРВИ, поэтому распространено употребление такого термина, как риносинусит. Если развился хронический синусит, лечение выполняется неправильно, то появляются осложнения, которые плохо поддаются терапии.
Причины развития хронического синусита
Специалисты нашей клиники называют несколько причин развития заболевания:
Классификация
Когда наши отоларингологи ставят диагноз, они пользуются несколькими классификациями патологического состояния, учитывая степень тяжести: легкая, средняя, тяжелая.
В зависимости от того, где расположен воспаленный участок, заболевание классифицируется по-разному:
Учитывая продолжительность болезни, бывает три формы:
Симптомы и признаки проявления
Клиническая картина напоминает простуду. Поэтому многие люди посещают доктора, когда заболевание уже запущено. Следует учитывать следующие симптомы:
Диагностика
Перед тем как вылечить хронический синусит, предстоит пройти оториноларингологическое обследование. В нашем медицинском центре доступны лабораторные исследования и высокоточная функциональная диагностика. В случае необходимости наши врачи применяют магнитно-резонансную и компьютерную томографию, рентгенографию, проводят ультразвуковое и эндоскопическое исследования ЛОР-органов; делают диагностический прокол (пункцию).
Лечение хронического синусита
Прежде чем избавляться от недуга, следует выяснить, что его спровоцировало, а также принять во внимание возраст заболевшего.
Если болезнь возникла у взрослого
В клинике «Южный» можно вылечить хронический синусит. Лечение у взрослых зависит от причины, которая спровоцировала развитие недуга. Носовая полость у пациентов старше 18 лет соединена тонкими проходами с 7-ю полостями костей черепа. Их называют придаточными пазухами: 1 клиновидная, 2 верхнечелюстные, 2 лобные, 2 решетчатые. Они представляют собой место, откуда выводится слизь – густая жидкость, выделяемая в носу. При нарушении процесса очищения пазух она накапливается. Благодаря чему возникает недуг, напоминающий ринит, но требующий иных лечебных мероприятий. От острой формы удастся избавиться за 30 дней. Симптомы подострой формы могут сохраняться 1-3 месяца.
Специалист клиники учтет симптоматику и подберет индивидуальную схему лечения. К примеру, хронический одонтогенный верхнечелюстной синусит лечится с использование антибиотиков, катаральный – без применения антибактериальных средств. Рекомендуются сосудосуживающие препараты. В них присутствует оксиметазолин – вещество, сужающие кровеносные сосуды, что способствует исчезновению отека, улучшению дренажу и проходимости носовых пазух.
К таким лекарствам относится назальный спрей «Африн», облегчающий дыхание, снижающий объем вырабатываемого секрета, восстанавливающий слизистую. Он имеет ряд преимуществ перед аналогами:
Лекарство эффективно при аллергических проявлениях, и его разрешено применять перед процедурой промывания носа.
У ребенка
Хронический синусит у ребенка, не достигшего 3 лет, встречается очень редко, так как пазухи еще не развиты. Им болеют дети старше 5 лет. Возможны патологии:
Такие состояния приводят к инвалидности (расстройства неврологического характера, слепота либо глухота), угрожают жизни. Поэтому, когда заложенный нос заставляет маленького пациента дышать через рот, наблюдаются кашель, сухость во рту – следует как можно скорее проконсультироваться с опытным детским оториноларингологом.
Диагностика будет включать ряд действий:
Аллергия, которая не подвергалась надлежащей терапии, может привести к развитию хронического верхнечелюстного синусита. Тогда придется снимать воспаление и выявлять аллерген, чтобы в дальнейшем избежать контакта с ним. Длительность лечения зависит от тяжести состояния. При осложнениях будет рекомендовано посетить невролога, офтальмолога, других узкопрофильных докторов.
Обострения при отсутствии лечения
У человека, страдающего вазомоторным ринитом, возрастает вероятность развития риносинусита. Слизистая оболочка сильно отекает, что приводит к периодическому повтору воспалительного процесса. Когда не ведется борьба с недугом, то инфекция будет быстро распространяться по организму, что приведет к:
Профилактика
К профилактическим мерами хронического одонтогенного синусита относятся:
При наличии соплей специалисты рекомендуют промывать нос солевым раствором, следить за продолжительностью насморка и оттенком секрета.
Часто задаваемые вопросы о хроническом синусите
Люди, столкнувшиеся с ЛОР-заболеванием, хотят узнать ответы на некоторые вопросы, связанные с избавлением от оториноларингологической проблемы.
Как вылечить хронический синусит раз и навсегда?
Для устранения болезни следует обращаться в наш медцентр, оснащенный современным оборудованием. Доктора с высокой квалификацией, работающие в клинике «Южный», пользуются методиками, предусмотренными в международной практике, позволяющими справиться с проблемой:
Когда нужна операция?
В сложных случаях, например, когда искривлена носовая перегородка, консервативная терапия оказывается неэффективной. Поэтому помощь оказывают хирурги. Проводимая для устранения хронического синусита операция позволит устранить препятствие в носовой полости, мешающее полному очищению пазух. Процедуру проводят с помощью эндоскопа. Он представляет собой оптический прибор, позволяющий осуществлять визуальный контроль за всеми действиями.
Благодаря нашему надежному оборудованию удастся в короткий срок, без разрезов и вреда для здоровья больного справиться с нюансами аномального строения носовой полости, вырезать разросшуюся костную ткань, толстые участки слизистой оболочки, кисты, полипы.
Процедура представляет собой введение в нос особой трубки. По ее бокам проходят 1-2 канала, куда вставляются хирургические инструменты. Система видеонаблюдения помогает доктору осматривать проблемную зону и удалять измененную ткань, гной.
Что делать при синусите?
Незапущенное заболевание поддается коррекции консервативными методами, способными побороть инфекцию, боль, воспаление. Необходимо добиться того, чтобы слизь выводилась свободно, то есть восстановить дренирование пазух. Это достигается сосудосуживающими препаратами, устраняющими отек, что приводит к постепенному выходу застоявшегося содержимого. Можно делать ингаляции. Лучший результат дает небулайзер. Препарат вводится в режиме пульсации, и имеет вид микроскопических частиц – так обеспечивается доступ активных веществ в дальние воспаленные участки. Терапия не вызывает боль, ее продолжительность составляет 7-10 суток.
Также выполняется промывание с применением:
Перед тем как специалист выберет, чем лечить хронический синусит, он узнает, какая причина спровоцировала застой содержимого. Бактериальное поражение лечат антибактериальными препаратами. Если использовать антибиотики при вирусе, то нарушится функционирование иммунной системы, изменится микрофлора, патологический процесс станет хроническим. Аллергию придется устранять антигистаминными лекарства. Когда наблюдается острая форма, для профилактики спаек назначаются рассасывающие средства.
Показаны физиотерапевтические процедуры:
Какие первые признаки хронического синусита у взрослых и детей?
Признаками заболевания как у маленьких пациентов, так и у взрослых, считаются:
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Применение ингаляционной терапии при воспалительных заболеваниях гортани
Учреждение разработчик: Государственное учреждение Здравоохранения «Московский научно-практический центр оториноларингологии» Департамента Здравоохранения г. Москвы.
Составители: Директор ГУЗ «МНПЦО» ДЗ Москвы профессор А.И. Крюков, заведующий отделением микрохирургии гортани и фониатрии МНПЦ оториноларингологии ДЗ Москвы к.м.н. С.Г. Романенко, старший научный сотрудник отделения микрохирургии гортани и фониатрии ГУЗ «МНПЦО» ДЗ Москвы к.м.н. О.Г. Павлихин, отделением микрохирургии гортани и фониатрии ГУЗ «МНПЦО» ДЗ Москвы Елисеев О.В.
Рецензент: доктор медицинских наук, профессор В.П. Гамов
Доктор медицинских наук, профессор В.Ф. Антонив
Предназначение: В методических рекомендациях представлены схемы ингаляционной терапии больных воспалительными заболеваниями гортани. Методические рекомендации рассчитаны на врачей – оториноларингологов поликлинического и стационарного звена, врачей – фониатров.
Данный документ является собственностью Департамента здравоохранения Правительства Москвы и не подлежит тиражированию и распространению без соответствующего разрешения.
ВВЕДЕНИЕ
Ингаляционную терапию применяли еще в глубокой древности. Основоположником ингаляционной терапии считают Гиппократа. Тогда же появились и простейшие ингаляционные препараты. Прародители современных ингаляционных аппаратов появились в 19 веке и постепенно совершенствовались вместе с развитием технического прогресса. В 1932г норвежский химик Э. Ротхейм получил патент на первый аэрозольный аппарат. В дальнейшем, до настоящего времени, происходит усовершенствование ингаляционной аппаратуры, и продолжает расширяться круг лекарственных препаратов, применяемых для ингаляционной терапии.
Основным преимуществом аэрозольтерапии является возможность достижения быстрого и эффективного лечебного действия с применением относительно небольшой дозы лекарственного препарата и значительном снижении отрицательного системного эффекта. Во время ингаляции происходит быстрое и интенсивное всасывание лекарственных препаратов, с увеличением активной поверхности и депонированием его в подслизистом слое. Создается высокая концентрация лекарственного средства непосредственно в очаге воспаления.
Эндоларингеальные вливания значительно менее эффективны, чем аэрозольтерапия, т.к. вводимые лекарственные препараты неглубоко проникают в ткани гортани из-за непродолжительного контакта лекарственного вещества со слизистой оболочкой гортани. Применение эндоларингеальных вливаний часто бывает ограничено анатомическими и индивидуальными особенностями пациента. К тому же, вливания в гортань невозможно осуществлять несколько раз в день. Все выше сказанное не означает, что от эндоларингеальных вливаний следует вообще отказаться. Этот вид местной терапии незаменим в фониатрической и ЛОР-практике в тех случаях, когда требуется быстрый лечебный эффект без глубокого проникновения лекарственного вещества. Например, в случае кровоизлияния в голосовую складку, вызванного форсированной фонацией, или острого катарального ларингита, сопровождающегося нарушением микроциркуляции голосовой складки на фоне твердой атаки, более эффективными оказываются вливания в гортань сосудосуживающих средств (адреналин 0,1% — 0,3 в 2 мл физиологического раствора). Лекарственные средства вливают в гортань подогретыми до температуры тела по каплям до достижения клинического эффекта: побледнения слизистой оболочки, сужения сосудов голосовой складки. При этом достигается быстрый терапевтический эффект и не возникают побочные эффекты в виде сухости слизистой оболочки гортани.
Ингаляторы, исходя из методов получения аэрозольной среды, бывают ультразвуковые, компрессорные, пневматические, паровые и тепловлажные. При выборе того или иного вида ингаляционной терапии следует учитывать не только форму того или иного лекарственного средства, но и все параметры процедуры (форма лекарственного вещества, концентрация аэрозоля, температура аэрозоля, и др.).
Исследованиями доказано, что температура вдыхаемых аэрозолей серьезно влияет на мерцательный эпителий и состояние самого лекарственного вещества. Высокая и низкая температуры ингалируемых растворов отрицательно влияют на течение воспалительного процесса. При температуре вдыхаемого лекарственного препарата выше 39-40 градусов по Цельсию подавляется функция мерцательного эпителия (выше 41 градуса происходит его гибель). Растворы температурой ниже 25 — 28 градусов являются холодовым раздражающим фактором. Оптимальной температурой аэрозоля считается 36-38 градусов. Тепловлажные и паровые ингаляции на фоне острого ларингита могут быть причиной развития отека слизистой оболочки гортани со стенозированием её просвета. Следует так же отметить, что многие препараты резко снижают, или даже теряют свою биологическую активность при нагревании их до высоких температур. В связи с этим, применение тепловлажных и паровых ингаляций для лечения воспалительной патологии гортани мы считаем не целесообразным. Данный вид терапии может с осторожностью применяться при субатрофических и атрофических процессах в гортани.
В последние годы расширяется арсенал карманных ингаляторов. Существуют карманные жидкостные ингаляторы и порошковые ингаляторы. Карманные ингаляторы применяются для введения в дыхательные пути дозированного количества препарата. Несмотря на удобство их применения, область использования этого вида ингаляторов при патологии гортани ограничена. Основная масса аэрозоля оседает в полости рта. К недостаткам аэрозольных упаковок следует отнести низкую температуру получаемого аэрозоля. Так же одним из недостатков аэрозольных баллонов является и то, что по мере его использования давление внутри его уменьшается и лекарственный препарат выбрасывается не полностью.
Ингаляционная аппаратура.
Ингаляционная аппаратура подразделяется на стационарные установки и портативные переносные аппараты. В связи с тем, что терапия воспалительных заболеваний гортани требует многократных ингаляций в течение дня, все большее внимание уделяется переносным ингаляционным аппаратам.
В лечебной практике чаще используются небулайзеры (от лат. nebula — туман, облачко). Различают два основных типа небулайзеров: компрессорные и ультразвуковые. Компрессорные ингаляторы бывают струйными или пневматическими. Компрессорный ингалятор представляет собой устройство для преобразования лекарственного вещества в мелкодисперсный аэрозоль под действием сжатого воздуха от компрессора или под действием сжатого кислорода. В ультразвуковых ингаляторах распыление осуществляется в результате высокочастотной вибрации пьезоэлектрических кристаллов.
Результаты проведенного нами клинико-экспериментального исследования доказывают, что ингаляционные процедуры, проводимые на индивидуальных ультразвуковых ингаляционных аппаратах, более эффективны, по сравнению с ингаляциями, проводимыми на компрессорных аппаратах. Это объясняется тем, что аэрозоль ультразвуковых ингаляционных аппаратов представляет собой электроаэрозоль. Такой аэрозоль помимо лечебных свойств самого лекарственного вещества, практически полностью состоит из отрицательно заряженных частиц, оказывающих дополнительное противовоспалительное действие. Во время же ингаляционных процедур, проводимых на компрессорных ингаляционных аппаратах, помимо отрицательно заряженных частиц образуются так же и положительно заряженные частицы и частицы без заряда. Недостатком использования ультразвукового ингалятора является большой расход лекарственного средства, так как потеря препарата происходит и в фазе выдоха.
По степени дисперсности выделяют аэрозоли высокодисперсные (размер частиц 0,05-0,1 мкм.), среднедисперсные (размер частиц 0,1-1мкм) и крупнодисперсные (размер частиц более 1 мкм). Частицы диаметром 8 — 10 мкм обычно оседают в полости рта, 5 — 8 мкм в глотке и гортани, 3 – 5 мкм – в трахее и бронхах, 1 – 3 мкм в бронхиолах, 0,5 – 2 мкм – в альвеолах. Для лечения заболеваний верхних дыхательных путей преимущественно используются аэрозоли средней и низкой дисперсности.
Показания к ингаляционной терапии
Ингаляционная терапия для лечения заболеваний гортани может использоваться как монотерапия, так и в комплексе с другими методами лечения. Применение ингаляционной терапии показано пациентам с воспалительной патологией гортани, при отечных ларингитах различной этиологии, узелках голосовых складок, как симптоматическая терапия для достижения муколитического эффекта, увлажнения слизистой оболочки гортани.
Противопоказания к ингаляционной терапии
Правила проведения ингаляции
Аэрозольтерапия — основные положения.
Аэрозоли лекарственных средств обладают муколитическим, противовоспалительным, противоотечным, антибактериальным действием, способны поддерживать мукоцилиарный клиренс регулировать степень увлажнения.
В аэрозольной форме вводят антибактериальные и противогрибковые средства, ферменты, гормональные препараты, муколитики, минеральные воды, лекарственные средства растительного происхождения, биостимуляторы, биологически активные вещества.
Применение ингаляционной терапии позволяет сократить прием антибактериальных и других лекарственных средств, значительно повысить эффективность лечения, уменьшить проявление системных и побочных эффектов действия других лекарственных средств.
Одним из необходимых условий нормальной фонаторной активности голосовых складок является достаточная влажность слизистой оболочки голосовых складок. Сухость слизистой гортани может быть вызвана не только воспалительным процессом, но и побочными эффектами применения таких лекарственных препаратов, как топические кортикостериоды при бронхиальной астме, десенсибилизирующих препаратов и др. Это особенно важно для пациентов голосовых профессий. Применение ингаляционной терапии с минеральной водой или физиологическим раствором в этих случаях позволит нивелировать побочные эффекты этих лекарственных средств, улучшить качество голоса и ускорить процессы эпителизации после эндоларингеальных вмешательств.
В последнее время изменилось отношение к применению масляных ингаляций. Цель масляных ингаляций — покрыть слизистую оболочку тонким защитным и смягчающим слоем. Продолжительность масляных ингаляций составляет в среднем 5-8 минут. За 5 минут в аэрозоль превращается 0,25 г масла. По данным многочисленных исследований проведенных за последние годы установлено, что ингалируемое масло попадая в альвеолы способствует развитию альвеолитов и разрушению сурфактанта. Поэтому этот метод лечения, широко распространенный ранее, в настоящее время рекомендовано не использовать.
При проведении ингаляционной терапии необходимо соблюдение определенной последовательности применения лекарственных веществ. Наличие большого количества мокроты, корок на поверхности слизистой оболочки препятствует всасыванию ингалируемых веществ. В этих случаях лечение надо начинать с ингалирования муколитических средств и лишь после этого, через 20-30 минут, назначать аэрозоли других лекарственных препаратов. При появлении выраженной сухости слизистой оболочки ротоглотки и гортани после применения ингаляций кортикостероидами показана ингаляция с физиологическим раствором или минеральной водой для увлажнения слизистой оболочки.
При планировании ингаляционной терапии следует придерживаться принципа последовательного применения в течение суток медицинских препаратов с различной фармакологической активностью и направленностью и подбора индивидуальных схем лечения в зависимости от характера, выраженности и стадии воспаления.
Лекарственные препараты для небулайзерной аэрозолетерапии.
Антибактериальные препараты.
Высокая эффективность антибактериальных и противогрибковых препаратов при их местном применении при лечении воспалительной патологии гортани давно известна. Однако перед началом проведения ингаляции следует особенно тщательно собрать аллергологический анамнез. Известны случаи анафилактического шока во время ингаляционной процедуры с антибактериальными средствами. Ранее часто назначались ингаляции со стрептомицином, пенициллином, тетрациклином, левомицетином и олеандомицином. В настоящее время наиболее часто в практике применяются ингаляции 2 мл 0,01% раствора мирамистина или 2 мл 1% раствора диоксидина в смеси с 3 мл физиологического раствора. Высокую терапевтическую эффективность показал Флуимицил-антибиотик, который обладает еще и муколитическим эффектом. Для ингаляции используется ½ флакона препарата на ингаляцию, 2 раза в день. Возможно применение и других антибактериальных средств, которые назначают в соответствии с результатом микробиологического исследования. Длительность курса терапии в среднем составляет 5 дней.
Противогрибковые препараты
Для лечения микозов гортани кроме общей противогрибковой и противовоспалительной терапии применяются ингаляции 3000 ЕД/мл нистатина. Раствор готовится перед применением: 75 мг порошка натриевой соли нистатина в 5 мл дистиллированной воды 1 раз в сутки. Применяется так же натриевая соль леворина по 200 000 ЕД на ингаляцию. Курс лечения, как правило, длится 12-15 дней. Так же, как и при любой другой патологии гортани, ингаляции с противогрибковыми препаратами, при необходимости, чередуют с ингаляциями с протеолитическими ферментами, физиологическим раствором или минеральной водой.
Кортикостероиды.
Кортикостероиды в виде ингаляции обладают противоотечным и противовоспалительным действием. Ингаляции кортикостериодов применяются при всех воспалительных заболеваниях гортани, особенно сопровождающихся отеком слизистой оболочки. Используются смеси гидрокортизона гемисукцината 25 мг или преднизолона 15 мг или дексаметазона 2 мг в 3 мл физиологического раствора. Ингаляции назначают 2 раза в сутки. В случае выраженного отека слизистой оболочки гортани — до 4 раз в сутки. Длительность лечения зависит от динамики воспалительных изменений. При хронических воспалительных процессах курс лечения в среднем составляет 10 дней. Побочным эффектом действия этих препаратов является сухость слизистой оболочки гортани. У пациентов с воспалительными заболеваниями гортани, особенно после хирургического вмешательства, это может замедлять процесс эпителизации. В связи с этим после проведения ингаляции кортикостероида возможно проведение через 10-15 минут ингаляции физиологического раствора или минеральной воды.
Протеолитические ферменты.
Аэрозоли протеолитических ферментов обладают муколитическим эффектом, улучшают мукоцилиарный клиренс. Ферментные препараты оказывают местное противовоспалительное и противоотечное действие. Применение протеолитических ферментов в виде ингаляций особенно показано для лечения ларингитов, сопровождающихся образованием плотных фибриновых пленок или корок, при подскладковом ларингите на фоне системных заболеваний, при атрофическом ларингите.
Препараты разводят на физиологическом растворе или дистиллированной воде: Химотрипсин –3мг в 1 мл, Трипсин 3 мг в 1 мл, Химопсин 5 мг в 1 мл. Лизоцим используется в виде 0,5% раствора, на 1 ингаляцию расходуют 3-5 мл раствора. Ингаляции назначают 1-3 раза в день в течение 7 дней. Ферментные препараты могут вызывать аллергические реакции, в связи с чем применяться они должны с большой осторожностью.
Муколитики и мукорегуляторы.
Муколитики и мукорегуляторы применяются при воспалительных заболеваниях гортани с целью разжижения секрета, облегчения мукоцилиарного клиренса. Ацетилцистеин применяется в виде 20% р-ра по 2-4 мл 3-4 раза в день. В терапевтической дозировке обладает хорошим муколитическим эффектом. В высоких дозировках подавляет деятельность ресничатых клеток слизистой бронхов и мукоцилиарный клиренс. Нежелательный эффект ацетилцистеина – рефлекторный кашель из-за местного раздражения дыхательных путей. Усиливает склонность к бронхоспазму, поэтому у больных с сочетанной патологией легких рекомендовано не применять. Флуимицил антибиотик – препарат с антибактериальным и муколитическим эффектом. Применяемая дозировка: ½ флакона на 1 ингаляцию 2 раза в день. Лазолван — метаболит бромгексина, обладающий бронхосекретолитическим и отхаркивающим эффектом. Улучшает реологические свойства мокроты, уменьшает её вязкость и адгезивные свойства, нормализует мукоцилиарный клиренс. Лазолван применяется в дозировке 4 мл 2-3 раза в день, затем по 2мл 3-4 раза в день в чистом виде или в разбавлении физиологическим раствором 1:1. Курс лечения составляет 7 дней.
Для усиления муколитического эффекта и увлажнения слизистой оболочки гортани в клинике успешно применяется натрия хлорид 0,9% изотонический р-р 2-3 мл на ингаляцию, натрия гидрокарбонат 2% р-р 2-3 мл на ингаляцию. Ингаляции физиологического раствора могут применяться длительно, как симптоматическое средство при сухости слизистой оболочки гортани.
Минеральная вода
Главными составными компонентами минеральной воды являются натрий, кальций, магний, хлор, железо, радон. Иодистый калий увеличивает количество слизи, разжижает её. Углекислый магний усиливает секрецию слизи, углекислый натрий уменьшает секрецию слизи и разжижает её. Соляно-щелочные воды уменьшают чувство сухости, кашлевое раздражение. Минеральные воды, содержащие сероводород, вызывают расширение сосудов и кратковременное повышение температуры при этом активируется функция мерцательного эпителия. Применяются минеральные воды с концентрацией солей до 150 иг/л. Наилучший лечебный эффект оказывают по нашим данным оказывают среднеминерализованные воды: Ессентуки №17, Славянская.
Растительные препараты, биостимуляторы, биологически активные вещества.
В течение многих лет в терапии воспалительных заболеваний гортани успешно применяются растительные препараты, которые обладают противовоспалительным, бактерицидным, муколитическим действием. Для ингаляции допускаются только смеси лекарственных препаратов, разрешенные в РФ
Возможно применение настоя ромашки, смесь экстракта алоэ 5 мл, сока каланхоэ, подорожника, экстракта шиповника, 10% раствора белого натурального меда. Для уменьшения отечности слизистой оболочки и секреции слизи назначают ингаляции с вяжущими веществами отвар коры дуба, шалфея, настой травы зверобоя или цветов бессмертника Хороший терапевтический эффект отмечен при использовании гумизоля 2,0 и пеллоидина. Клинические данные свидетельствуют об увлажняющем и репаративном действии этих препаратов за счет улучшения микроциркуляции. При использовании многокомпонентных растительных препаратов и меда следует с особой тщательностью собирать аллергологический анамнез.
Нами разработаны схемы лечения воспалительных заболеваний гортани с применением ингаляционной терапии. Ингаляционная терапия применяется в комплексном лечении, включающем в себя антибактериальные, противовоспалительные, десенсибилизирующие средства, физиотерапию, энзимотерапию, микрохирургические вмешательства. В виде монотерапии проведение ингаляционного лечения показано при нетяжелых формах воспалительных заболеваний гортани.
Схема ингаляционной терапии острого катарального ларингита, обострения хронического катарального ларингита:
Курс лечения 7-10 дней.
Схема ингаляционной терапии острого отечного ларингита, обострения хронического отечно-полипозного ларингита:
Курс лечения при остром воспалительном процессе составляет 3-7 дней, при хроническом – 7-10 дней.
Схема ингаляционной терапии инфильтративного флегмонозного, абсцедирующего ларингита, обострения хронического гиперпластического ларингита:
Курс лечения составляет 7-10 дней. При хроническом гиперпластическом ларингите на срок до 2-3 недель назначают ингаляции с минеральной водой или физиологическим раствором 2-4 раза в сутки с целью увлажнения слизистой оболочки гортани и уменьшения вязкости секрета.
Схема ингаляционной терапии хронического субатрофического и атрофического ларингита:
Рекомендовано длительное, регулярное использование ингаляций с минеральной водой или физиологическим раствором 2-4 раза в сутки с целью увлажнения слизистой оболочки гортани и уменьшения вязкости секрета до ремиссии заболевания.
Схема ингаляционной терапии острого ларингита после перенесенного эндоларингеального вмешательства:
Курс лечение составляет 7-10 дней. При затяжном течении воспалительного процесса назначают ингаляции с физиологическим раствором или минеральной водой 2-4 раза в сутки на длительный срок.
Лечение воспалительных заболеваний гортани должно быть комплексным. При планировании терапии следует учитывать индивидуальные особенности пациента: возраст, давность заболевания, характер голосовой нагрузки, особенности профессиональной деятельности, наличие сопутствующей патологии. Только лечебная тактика, построенная на принципах индивидуального подхода, этапности, комбинированных методов лечения позволяет реабилитировать пациента с патологией гортани.