какие капельницы ставят при остеохондрозе поясничного отдела позвоночника
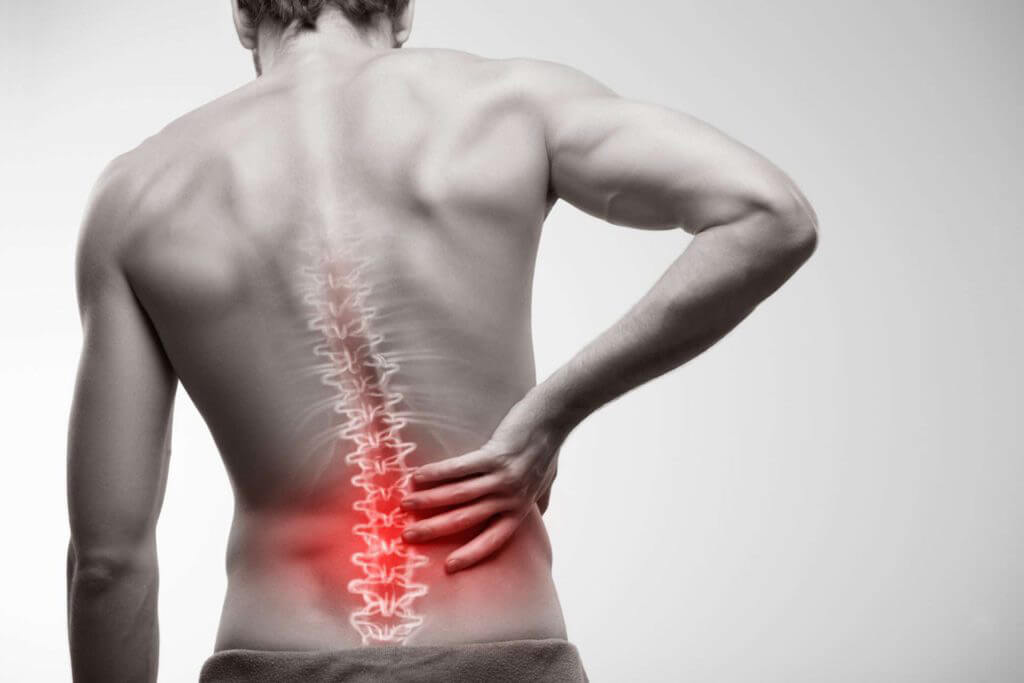
Поясничный остеохондроз
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Поясничный остеохондроз — дегенеративно-дистрофического поражение позвоночника в области поясницы. Болевой синдром вызван поражением межпозвоночных дисков, спинномозговых корешков, нервных волокон и хрящевых тканей. Для лечения пояснично-крестцового остеохондроза нужно обратиться к неврологу.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 29 Июня 2021 года
Содержание статьи
Симптомы поясничного остеохондроза
Поясничный остеохондроз имеет гендерные особенности течения. Вертеброгенную боль, возникающую из-за сдавливания нервных корешков измененными хрящами межпозвонковых дисков, женщины переносят гораздо тяжелее, чем мужчины. Интенсивность болевых ощущений находится в прямой зависимости от уровня эстрогенов. Чем ниже их показатели, тем выраженнее болезненность.
Кроме того, отраженный пояснично-крестцовый болевой синдром может быть связан с сопутствующими заболеваниями внутренних органов. У лиц женского пола превалируют болезни мочеполовой сферы, для мужчин более характерны нарушения со стороны ЖКТ.
Лечение остеохондроза пояснично-крестцового отдела
Лечение пациентов с неврологическими проявлениями пояснично-крестцового остеохондроза должно быть комплексным и поэтапным. На первом врачебном приеме проводится клинико-функциональное обследование (уточнение жалоб и сбор анамнеза) и клинический осмотр. Врач-невролог исследует динамическую и статическую функцию позвоночника, оценивает осанку и показатели паравертебрального мышечного тонуса, определяет степень подвижности различных отделов спинного хребта и конечностей. Стандартная схема лечения остеохондроза включает:
Если консервативные методы не дают должного эффекта, может потребоваться хирургическое вмешательство.
Физиотерапия при поясничном остеохондрозе
Для устранения боли, снижения отека, нормализации тонуса мышц спины, активации восстановительных процессов, рассасывания фиброзных очагов и увеличения подвижности поврежденных сегментов применяется комплекс физиотерапевтических процедур:
Благодаря комбинированному физиолечению с одновременным использованием нескольких методов, результативность терапии поясничного остеохондроза повышается на 30%.
Лечебная физкультура
Особая роль в консервативном лечении дегенеративных патологий ОДА отводится оздоровительной физкультуре. Инструкторы-реабилитологи восстановительного центра «Лаборатория движения» разрабатывают индивидуальные комплексы динамических и растягивающих упражнений ЛФК при остеохондрозе позвоночника. При этом учитывается пол, возраст и физические возможности пациента.
Оптимизированная лечебная гимнастика направлена на укрепление мышц спины, брюшного пресса, тазовой области и нижних конечностей. Благодаря тренировочной терапии ликвидируется патологическое мышечное напряжение, снижается давление на межпозвонковые диски, устраняется отечность и болевые ощущения, стабилизируется позвоночник, улучшается осанка.
Хирургическое вмешательство
Самыми оптимальными признаны эндоскопические методы остеопластики: установка межтеловых имплантов и фиксирующих кейджей из биосовместимых материалов. Малоинвазивные вмешательства быстро возвращают опороспособность прооперированному отделу и позволяют начать раннюю реабилитацию.
Инъекционное лечение (уколы при остеохондрозе поясничного отдела)
Основным проявлением остеохондроза пояснично-крестцового отдела является болевой синдром. Этот сложный многокомпонентный симптом связан с локальным воспалением, патологическим мышечным напряжением, повреждением связочного аппарата, биомеханическими причинами и дисфункцией системы восприятия боли. Поэтому лечение должно проводиться в комплексе. Для более быстрого фармакологического действия и снижения гастро- и кардио-рисков назначаются препараты инъекционной терапии:
По рекомендации врача могут быть использованы гомеопатические уколы для лечения остеохондроза и витамины. Для быстрого и эффективного снятия выраженного болевого синдрома назначаются паравертебральные лечебные блокады (инъекции в область пояснично-крестцового нервного сплетения).
Медикаментозная терапия
Традиционно комплексная терапия дегенеративных заболеваний позвоночника включает лечение таблетками и капсулами, аналогичное инъекционной методике:
Таблетированные препараты для лечения остеохондроза пояснично-крестцового отдела назначаются на длительный срок (до 2-х месяцев и более).
Лечение поясничного остеохондроза
Калькулятор цен
Лечение поясничного остеохондроза
Шейный остеохондроз – дегенеративное и дистрофическое заболевание одного из отделов позвоночника. При развитии болезни больше всего страдают межпозвоночные диски в шее, также повреждения распространяются на суставные поверхности, связки, позвонки.
Доля остеохондроза позвоночного столба составляет 80% от всех заболеваний периферической нервной системы. В 60–80% случаев это поясничный остеохондроз. Минимум 7 из 10 человек испытывают регулярные боли в пояснице в течение всей жизни. На периоды обострений в среднем приходится от 3 до 16 дней в год. Но болезнь можно и нужно лечить, чтобы сохранить высокое качество жизни и здоровье опорно-двигательного аппарата. Расскажем, почему развивается это заболевание, как оно проявляется, и каким должно быть лечение остеохондроза поясничного отдела позвоночника.
Что такое остеохондроз
Остеохондроз — хроническое заболевание позвоночника, которое сопровождается изменением структуры (деструкций) и уменьшением объема (дистрофией) межпозвонковых дисков. Они начинают выпячиваться в спинной мозг и сдавливать кровеносные сосуды. Дополнительно болезнь характеризуется разрушением дугоотростчатых суставов между остистыми отростками позвонков.
При остеохондрозе также формируются остеофиты. Так называются патологические наросты, являющиеся следствием краевого разрастания кости. Ему способствуют нарушение кальциевого обмена в позвонках и высокие нагрузки, вызывающие их деформацию.
Внимание! Поясничный остеохондроз характеризуется всеми патологическими процессами, присущими остеохондрозу в целом. Но затрагивают они только поясничный отдел позвоночного столба, который включает в себя 5 позвонков.
Причины развития и факторы риска
Чтобы понять причины возникновения остеохондроза поясничного отдела, нужно знать строение позвоночника. Он представляет собой столб, сложенный из позвонков, которые соединены друг с другом межпозвоночными дисками и связками. Отверстия внутри них формируют полый канал. Внутри него расположен спинной мозг, корешки которого выходят между каждой парой позвонков.
Когда человек наклоняется, позвоночник сгибается. В месте сгиба уплотняются межпозвоночные диски, и смещаются их ядра. Это уменьшает давление на позвоночный столб во время нагрузок. Таким образом, межпозвоночный диск — это биологический амортизатор. Когда он перестает выполнять амортизирующую функцию, развивается остеохондроз.
К развитию патологии предрасполагают следующие факторы:
У мужчин остеохондроз поясничного отдела позвоночника встречается чаще. Это объясняется тем, что их работа часто связана с тяжелым физическим трудом. Большим нагрузкам мужчины также подвергаются во время силовых тренировок в спортивном зале.
Симптомы поясничного остеохондроза
Боль — главный признак заболевания. Ее характер, локализация и направление распространения определяются рецептором, который был зажат в позвоночнике. Обычно пациенты жалуются на ноющую боль, которая усиливается при смене положения тела, длительном отсутствии смены позы и резких движениях. При поясничном остеохондрозе она часто отдает в ногу, крестец или пах. В горизонтальном положении боль утихает.
Другие возможные симптомы поясничного остеохондроза:
Остеохондроз поясничного отдела позвоночника, симптомы и лечение которого мы разберем в этой статье, — коварная болезнь. Начинается она с дискомфорта и легкой боли. Но они игнорируются, потому что быстро проходят после отдыха. С годами патология прогрессирует, ее признаки усиливаются. И только когда боль становится невыносимой, пациенты обращаются за медицинской помощью.
Степени поясничного остеохондроза
Развитие поясничного остеохондроза включает в себя 4 стадии:
Ранняя диагностика остеохондроза поясничного отдела, симптомы и лечение которого тесно взаимосвязаны, очень важна. Чем меньше проявляет себя патология, тем эффективнее она лечится. Поэтому посещать врача следует при появлении любых непонятных болей в спине и пояснице.
Возможные осложнения
Если на 1 и 2 степени развития поясничного остеохондроза лечение отсутствует, формируются межпозвоночные грыжи. Это свидетельствует о переходе заболевания на поздние стадии и грозит развитием таких осложнений, как:
Предупредить формирование грыж при поясничном остеохондрозе и других осложнений поможет грамотно подобранное лечение. Его назначают после диагностического исследования пациента. В противном случае болезнь продолжит прогрессировать, что может привести к развитию инвалидности.
Методы диагностики
При болях в пояснице следует обращаться к неврологу. Он выслушает жалобы, осмотрит и ощупает спину, расспросит об имеющихся заболеваниях. Дополнительно врач может назначить:
Иногда компьютерную и магнитно-резонансную томографию проводят с внутривенным введением контраста. Так называют вещество, которое подсвечивает ткани изнутри. С его помощью можно получить снимки позвоночника максимального качества. КТ и МРТ с контрастированием проводят для исключения опухолей при нехарактерных для поясничного остеохондроза симптомах, и лечение в этом случае откладывается до окончательной постановки диагноза.
Лечение поясничного остеохондроза и его виды
Врач назначает лечение с учетом стадии развития патологии. Оно призвано устранять боль, купировать воспалительные процессы, восстанавливать обмен веществ и кровообращение в области поражения. При остеохондрозе поясничного отдела лечение также подразумевает принятие комплекса мер, направленных на укрепление поясницы, ног и ягодиц.
Большинство методов лечения являются консервативными. Они включают в себя медикаментозную терапию, физиотерапевтические процедуры и лечебную физкультуру, народные средства. При переходе на 3 степень лечение остеохондроза пояснично-крестцового отдела позвоночника консервативными методами не всегда приводит к нужному результату. В таком случае состояние пациента может облегчить проведение хирургической операции.
Лечение медикаментами
Лекарственная терапия эффективна на 1 и 2 стадии развития патологии. Но важно помнить, что подбор препаратов определяется вызванными поясничным остеохондрозом симптомами, и лечение медикаментами назначает строго врач. Нельзя просто прийти в аптеку и спросить средство от остеохондроза. Даже если его вам продадут, лечение эффективным не будет.
Пациенту могут быть показаны следующие группы препаратов:
Для восстановления внутрикостного обмена веществ пациенту дополнительно назначают витамины и витаминно-минеральные комплексы. Врач также может рекомендовать соблюдение диеты. Ее цель — не только уменьшение массы тела, но и обогащение организма белком, естественными витаминами и минералами.
Физиотерапия
При остеохондрозе поясничного отдела позвоночника лечения лекарствами недостаточно. Оно должно включать в себя также физиотерапевтические методы. Они снимают боль, расслабляют мышцы и восстанавливают местный метаболизм. Часто пациентам назначают следующие процедуры:
Высокой эффективностью также обладает мануальная терапия. Массаж спины при поясничном остеохондрозе назначают после угасания боли. Он расслабляет мышцы, ускоряет кровообращение, а значит — и питание тканей. Полезно сочетать массаж с баней или сауной. Но разогревающие процедуры разрешены только в периоды ремиссии заболевания.
Лечебная физкультура
Гимнастика при поясничном остеохондрозе включает упражнения, направленные на укрепление мышечного корсета. Они также повышают подвижность позвоночника и усиливают кровообращение в его тканях. Это останавливает дегенеративные процессы и улучшает состояние пациента.
Базовый комплекс ЛФК включает в себя 5 упражнений:
Начинать следует с минимального количества повторов упражнений, постепенно доводя их до максимума (3 подхода по 10–20 раз). Выполнять их следует каждый день. Это отнимает не дольше 10–15 минут, но помогает предотвратить рецидив остеохондроза.
Внимание! Гимнастика противопоказана при острой боли в пояснице.
Народная медицина
Дома лечение поясничного остеохондроза можно проводить народными средствами. Они не заменят собой медикаментозную терапию, но станут для нее хорошим дополнением. В таблице ниже приведем несколько наиболее эффективных рецептов народной медицины против поясничных болей.
Вскипятить в кастрюле воду так, чтобы из нее шел сильный пар. Подержать на пару листья лопуха в течение 10 минут.
| Средство | Действие | Приготовление | Применение |
|---|---|---|---|
| Настойка на основе адамового корня | Согревающее, обезболивающее. | Натереть на мелкой терке 200 г корня, положить в банку и залить 0,5 л водки. Поставить в темное место и настоять 5 суток. | Втереть настойку в поясницу, поверх надеть шерстяной пояс или повязать теплый платок. |
| Компресс из листьев лопуха. | Обезболивающее. | Вскипятить в кастрюле воду так, чтобы из нее шел сильный пар. Подержать на пару листья лопуха в течение 10 минут. | Приложить листья к месту локализации боли. Покрыть полиэтиленовой пленкой и укутаться. Держать 1–2 часа. |
| Хвойная ванна | Согревающее, расслабляющее, обезболивающее. | Налить горячую ванну, положить в воду несколько еловых или сосновых веток. Добавить 10 капель эфирного масла любого хвойного дерева (кедра, сосны, лиственницы, можжевельника). | Принять ванну продолжительностью 10–15 минут. Затем обтереться насухо и укутаться. |
| Травяной отвар | Витаминное, противовоспалительное, нормализующее обмен веществ. | В кастрюлю положить по 10 г брусничного листа, хмельных шишек, травы чабреца и сабельника. Залить 500 мл воды, поставить на плиту и довести до кипения. Выключить огонь. Накрыть крышкой и дать настояться 1 час. Процедить. | Принимать по 1/4 ст. после еды трижды в сутки. Курс лечения — 1 месяц. Максимальная продолжительность — 6 месяцев. |
| Мазь с лидокаином | Обезболивающее. | Растопить и остудить 200 г смальца, добавить 75 г пчелиного воска, 30 г корня алтея, измельченного до порошкового состояния. Влить в смесь 1 ампулу лидокаина, все перемешать до однородности. | Втирать в больные места по мере необходимости. Хранить не дольше 6–7 недель. |
Внимание! Возможность применения рецептов нетрадиционной медицины зависит от того, какие у поясничного остеохондроза симптомы, и лечение в домашних условиях народными средствами должно строго контролироваться врачом.
Хирургическое лечение поясничного остеохондроза
Оперативное вмешательство является радикальным методом. Поэтому к нему прибегают только при развитии осложнений или в случае, когда консервативные способы не дали необходимого результата. Обычно к этому времени болезнь достигает 3 или 4 стадии развития.
При пояснично-крестцовом остеохондрозе лечение оперативным методом обычно подразумевает под собой проведение дискэктомии — удаления разрушившегося межпозвоночного диска. Реже удаляют целый позвонок, сдавливающий нервные волокна. Вместо дисков и позвонков в позвоночник вставляются искусственные протезы или фрагменты, полученные из гребня подвздошной кости пациента. Чтобы предотвратить смещение позвонков и прогрессирование болезни, их обездвиживают. Для этого позвоночный столб укрепляют металлическими пластинами и болтами.
Операцию проводят под местной анестезией через разрез длиной в 3—5 см. Чтобы получить доступ к позвоночнику, ткани раздвигаются специальным инструментом. От введения анестезии до ушивания раны проходит от 1,5 до 2 часов.
Внимание! Современные технологии позволяют проводить операции с применением эндоскопа — длинного и гибкого инструмента, вводимого внутрь через разрез длиной около 1 см.
Профилактика поясничного остеохондроза
Чтобы сохранить здоровье опорно-двигательного аппарата, нужно принимать профилактические меры. Они снизят риск развития остеохондроза. А если патологические изменения в позвоночнике уже начались, они помогут предотвратить дальнейшее их развитие.
Лечение поясничного остеохондроза в «Ружанском»
«Ружанский» — санаторий в Брестской области Республики Беларусь. Он построен посреди хвойного леса на берегу живописного озера Паперня с кристально чистой водой. Ближайший населенный пункт — поселок Ружаны — находится в 6 км от «Ружанского». Такое расположение позволяет гостям дышать чистейшим воздухом, который способствует быстрому восстановлению сил и здоровья. Поэтому сюда приезжают люди из Польши, России и Беларуси, чтобы справиться с остеохондрозом и другими заболеваниями.
Преимущества санатория «Ружанский»:
Хотите победить заболевание и вывести его на стадию ремиссии? Забронируйте путевку на санаторно-курортное лечение в «Ружанском». Для этого нажмите на кнопку «Онлайн-бронирование» и заполните открывшуюся форму. Есть вопросы? Позвоните нам или оставьте сообщение — мы ответим вам в ближайшее время.
БОЛИ В СПИНЕ: болезненный мышечный спазм и его лечение миорелаксантами
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы