вторичный остеоартроз код по мкб 10
Полиостеоартроз (артрозная болезнь)
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Локализованный (поражение менее 3 суставов):
3. Коленные суставы.
4. Тазобедренные суставы.
Генерализованный (поражение 3 суставов и более):
1. С поражением дистальных и проксимальных межфаланговых суставов.
2. С поражением крупных суставов.
2. Врожденные, приобретенные, эндемические заболевания.
3. Метаболические болезни:
5. Болезнь отложения кальция (фосфат кальция, гидроксиапатит).
7. Другие заболевания (аваскулярный некроз, ревматоидный артрит, болезнь Педжета и
Клиническая классификация деформирующего остеоартроза
— д еформирующий полиостеартроз.
— м едленно прогрессирующее;
Рентгенологическая стадия III
Наличие реактивного синовиита:
— с реактивным синовиитом;
— с часто рецидивирующем синовиитом.
Степень нарушения функции:
Диагностика
При постановке диагноза необходимо руководствоваться разработанными Американской коллегией ревматологов (1990) диагностическими критериями.
Ф изикальное обследование
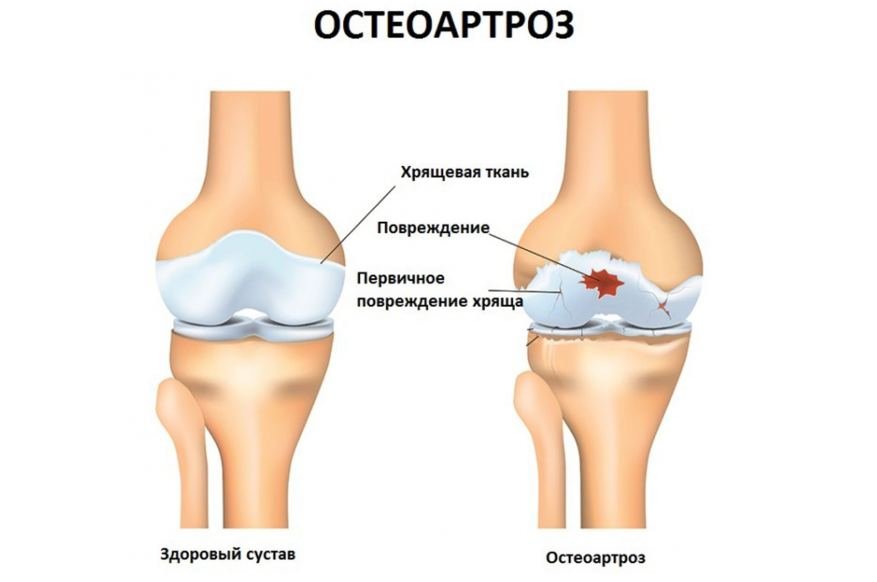
Увеличение объема суставов чаще происходит за счет пролиферативных изменений (остеофиты), но может быть следствием отека околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов. Выраженная припухлость и локальное повышение температуры над суставами возникают редко, но могут появляться при развитии вторичного синовита.
В отличие от воспалительных заболеваний суставов, внесуставные проявления при остеоартрозе не наблюдают.
Л абораторные исследования
При первичном (идиопатическом) остеоартрозе обнаружение патологических изменений стандартных лабораторных показателей в целом не характерно. Следует иметь ввиду, что у больных пожилого возраста (большинство больных остеоартрозом) небольшое увеличение СОЭ и титров ревматоидного фактора может быть связано с возрастом и не является основанием для исключения диагноза остеоартроза.
И нструментальные исследования
Рентгенологические признаки остеоартроза:
— сужение суставной щели;
— склероз прилежащей к суставному хрящу кости;
— остеофиты по краям суставных поверхностей и в местах прикрепления связок;
— изменение формы эпифизов.
П оказания для консультации специалистов:
Перечень основных диагностических мероприятий:
3. Определение уровня мочевой кислоты.
4. Рентгенография сустава.
Перечень дополнительных диагностических мероприятий:
1. Пункция сустава, исследование синовиальной жидкости.
Остеоартроз
Заболевание остеоартроз (код в МКБ 10 от М15 до М19) относится к дегенеративно-дистрофическим болезням суставов. Характеризуется первичной дегенерацией суставного хряща с последующими изменениями суставных поверхностей и развитием краевых остеофитов (костных наростов), что приводит к деформации суставов. Проявления незначительного реактивного синовита являются вторичными по отношению к дегенеративным изменениям хряща. В Юсуповской больнице врачи диагностируют заболевание с помощью новейшей аппаратуры ведущих европейских и американских производителей.
Ведущие специалисты в области ортопедии, ревматологии, медицинской реабилитации коллегиально определяют тактику ведения пациента. Врачи применяют немедикаментозные методы терапии и лекарственные препараты, которые обладают высокой эффективностью и минимальным спектром побочных эффектов. Мультидисциплинарный подход позволяет быстро достичь положительных результатов.
Остеоартроз является наиболее распространённой формой патологии суставов. На долю этой болезни приходится от 60 до 70 % всех ревматических заболеваний. Полная инвалидность у больных остеоартрозами наступает редко, кроме пациентов, страдающих остеоартрозом тазобедренного сустава. Заболевание часто служит причиной временной нетрудоспособности. Первичный генерализованный остеоартроз имеет код в МКБ 10 № М15.
Остеоартроз выявляют одинаково часто у мужчин и женщин, за исключением заболевания дистальных межфаланговых суставов, которое встречается у женщин в10 раз чаще. Клинические проявления артроза начинаются преимущественно в возрасте 40-50 лет, у женщин в период менопаузы. Рентгенологические признаки поражения суставов выявляют значительно раньше.
Причины остеоартроза
Дегенерация суставного хряща при остеоартрозе происходит вследствие чрезмерной перегрузки здорового хряща, которая превышает физиологическую, и снижения устойчивости суставного хряща к обычной физиологической нагрузке. Механические (первичные) остеоартрозы обусловлены следующими причинами:
В основе структурных артрозов лежат изменения структуры и трофики суставного хряща, в результате чего он не справляется с обычной физиологической нагрузкой. Это вторичные остеоартрозы, поскольку происходит дегенерация предварительно изменённого хряща.
Остеоартроз развивается вследствие несоответствия между механической нагрузкой, падающей на суставную поверхность хряща, и его возможностями сопротивляться этой нагрузке. Подобная ситуация создаётся при выраженном ожирении, тяжёлой физической работе с часто повторяющимися стереотипными движениями, которые нагружают одни и те же суставы (остеоартроз лучезапястного сустава у маляра, плеча у кузнеца, суставов позвоночника у грузчика), или чрезмерных занятиях спортом (артроз коленных суставов у футболистов, хоккеистов, бегунов).
К перегрузке хряща ведёт нарушение нормального соотношения суставных поверхностей здорового хряща. В результате нагрузка неравномерно распределяется по всей поверхности хряща, причём основная нагрузка падает на небольшую площадь в месте наибольшего сближения суставных поверхностей. По этой причине хрящ в этом месте быстро дегенерирует.
Иногда нагрузка остаётся нормальной, но значительно изменяются физико-химические свойства хряща. Это делает его менее устойчивым к обычной нагрузке. Причиной этого являются следующие факторы:
К факторам, которые вызывают развитие остеоартроза, относят дисплазии, чрезмерную подвижность, функциональную перегрузку, травму сустава.
Симптомы остеоартроза
При артрозе главным образом поражаются наиболее нагруженные суставы нижних конечностей – тазобедренный, коленный и первый плюснефаланговый сустав. На верхних конечностях наиболее часто поражаются межфаланговые суставы. Остальные суставы включаются в патологический процесс реже. При остеоартрозе патологический процесс локализуется в одном суставе, затем развивается вторичный или первичный генерализованный остеоартроз.
На 1 стадии остеохондроза симптомы неотчётливые. Незаметно появляются хруст в суставах при движении и небольшие периодические боли после значительной физической нагрузки, которые быстро проходят в покое. Постепенно интенсивность болей увеличивается. Они появляются после любой нагрузки, становятся продолжительными, иногда появляются ночью.
Болевой синдром при артрозах главным образом возникает при нагрузке на больной сустав, наступании на ногу, ходьбе и отсутствует в покое. Боли тупые, их интенсивность достигает максимума по вечерам, после дневной нагрузки. Чаще всего причинами болей при остеоартрозе является периартрит, реактивный синовит и спазм близлежащих мышц.
При остеохондрозе 2 степени, наличии реактивного синовита наблюдаются стартовые боли, которые возникают при первых шагах пациента. Они затем быстро исчезают и возобновляются после физической нагрузки. Синовит иногда сопровождается тендобурситом. Тогда болевой синдром возникает при определённых движениях, связанных с сокращением поражённого сухожилия. Вследствие рефлекторного спазма близлежащих мышц появляются боли при любом движении в суставе.
При прогрессирующем фиброзе капсулы сустава происходит сдавление нервных окончаний. Его результатом являются боли, связанные с растяжением капсулы при движении в суставе. Венозная гиперемия и застой в субхондральной кости вызывают тупые, непрерывные ночные боли, которые исчезают при ходьбе. Если остеоартроз локализуется в тазобедренном суставе, боль отдаёт в коленные суставы.
Если в полости сустава находится «суставная мышь» (крупный костный или хрящевой отломок) может возникнуть внезапная острая боль, которая лишает больного возможности сделать малейшее движение. У пациентов с развёрнутой стадией остеоартроза болевой синдром появляется при стоянии и ходьбе. Боль усиливается к вечеру.
В начальной стадии остеоартроза отмечаются следующие симптомы:
При дальнейшем развитии болезни наряду с усилением болей может появиться небольшое ограничение движений, которое со временем нарастает. Постепенно возникает и прогрессирует деформация сустава. Периодически возникает небольшая припухлость в области сустава с болезненностью при пальпации, особенно по ходу суставной щели и повышением кожной температуры. Иногда в полости сустава можно определить определяется небольшой выпот. В поздней стадии остеоартроза при выраженном обезображивании суставов подвижность пациента может быть ограничена, однако полного отсутствия движения в суставах не происходит.
Диагностика остеоартроза
Основным методом, который позволяет выявить остеоартроз на доклинической стадии заболевания, является рентгенография суставов. В ранней стадии патологического процесса на рентгенограммах появляется неравномерное и неотчётливое сужение суставной щели, расширение и уплотнение замыкающей костной пластинки эпифизов. Одновременно с этим определяется лёгкое заострение краев суставных поверхностей. Эти изменения возникают в первую очередь в области суставных впадин.
Со временем сужение суставной щели и признаки остеосклероза становится более выраженными, отчётливыми. Суставные поверхности уплотняются. На рентгенограммах видны субхондральные округлые кистевидные просветления, которые окружены уплотнённой костной тканью, имеющей чёткие контуры. Некоторые кисты вскрываются в сторону суставной полости, обусловливают частичное разрушение замыкающей костной пластинки. Суставные поверхности меняют форму и не соответствуют друг другу. Наблюдаются значительные краевые костные разрастания и подвывих. На рентгенограммах в поздней стадии иногда определяются участки окостенения суставной капсулы, внутрисуставные свободные тела.
В анализах крови и мочи отсутствуют отклонения от нормы. При наличии реактивного синовита скорость оседания эритроцитов до 20-25 мм/ч. Синовиальная жидкость имеет нормальную вязкость, количество клеток нормальное или незначительно увеличено.
Лечение остеоартроза
Как вылечить остеоартроз? Сегодня препаратов, которыми пациент мог бы излечиться от остеоартроза, не существуют. Врачи Юсуповской больницы, придерживаясь клинических рекомендаций по лечению остеоартроза, индивидуально подходят к выбору метода терапии каждого пациента. Залогом успешного лечения заболевания является одновременное воздействие на все факторы, которые вызвали изменения в суставах у данного пациента.
Базисной терапией остеоартроза являются методы, которые направлены на предотвращение дегенерации суставного хряща. Эффективно лечение больных остеоартрозом инъекциями румалона – препаратом, который изготовлен из экстракта костного мозга и хряща молодых животных. Наряду с румалоном в качестве «базисного» препарата применяют артепарон (комплекс мукополисахаридов с большим насыщением сульфата) и мукартрин (органопрепарат, который содержит сульфат мукополисахарида). Для стимуляции обмена веществ назначают биологические стимуляторы (алоэ, АТФ, стекловидное тело). Эти препараты назначают, когда пациенту установлен диагноз «остеоартроз 1 и 2 стадии».
Для улучшения кровообращения и обменных процессов врачи Юсуповской больницы широко используют как медикаментозные средства, так и методы физиотерапии и бальнеотерапии. Это особенно относится к пациентам, у которых ишемический тип артроза или сосудистый тип болевого синдрома. В этих случаях обязательно назначают сосудостимулирующие медикаментозные средства – бутадион, но-шпа, никошпан.
Учитывая, что главной причиной развития дегенеративных процессов является перегрузка суставного хряща, основным фактором базисной терапии остеоартроза является разгрузка поражённого сустава. Пациентам рекомендуют не осуществлять длительных пеших прогулок, не стоять долго на ногах. Реабилитолог вместе с пациентом вырабатывает дозированную нагрузку, которая не приводит к частым обострениям реактивного синовита. Если есть признаки воспаления синовиальной оболочки, пациентам рекомендуют ходить с палкой, костылями.
Большое значение в лечении имеет также снижение веса тела, так как при ожирении не только повышается нагрузка, но и ослабевают мышцы и связки вследствие малоподвижности этих больных. Питание при остеоартрозе должно быть сбалансированным. Пациентов предупреждают, что при наступлении улучшения и отсутствии болей они не должен расширять режим подвижности, поскольку увеличение нагрузки на сустав повлечёт за собой прогрессирование болезни.
В ранний период болезни пациентам для снятия стартовых болей периодически назначают небольшие дозы противовоспалительных лекарственных средств, которые ингибируют ферменты и уменьшают проницаемость сосудов. При прогрессировании заболевания противовоспалительные препараты вводят внутримышечно и внутрисуставно. С целью обезболивания применяют различные медикаментозные средства и местные физиотерапевтические процедуры. При наличии выраженных рефлекторных болей проводят иглоукалывание.
При длительном течении остеоартроза, когда возникают боли при стоянии, ходьбе вследствие снижения способности к нагрузке субхондральной кости, лечение направлено на усиление опорной функции кости (разгрузка, применение анаболических стероидов). Если у пациента появляются тупые, ночные боли, связанные с венозным стазом в субхондральной кости, применяют средства, которые улучшают внутрикостное кровообращение, теоникол, физиотерапевтические процедуры. При наличии признаков поражения суставов звоните по телефону контакт центра Юсуповской больницы и записывайтесь на приём к врачу в удобное вам время.
Остеоартроз
Общая информация
Краткое описание
Название протокола: Остеоартроз
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Код протокола:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Диагностические критерии ОА. Для постановки диагноза ОА ревматолог или ортопед- травматолог должен использовать критерии Американской коллегии ревматологов ( по Altmanet al.,1991). Необходимо собрать сведения о сопутствующей патологии, предшествующей терапии, наличие вредных привычек.
Дифференциальный диагноз: Диагностика OA с учётом диагностических критериев трудностей не вызывает. Тем не менее каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения OA.
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
Общеклинические тесты: общий анализ крови, общий анализ мочи.
Биохимические тесты: активность печеночных ферментов (АЛТ, АСТ), содержания креатинина, общего белка, глюкозы.
Перечень дополнительных диагностических мероприятий:
1. Пункция сустава, исследование синовиальной жидкости
2. Консультация невропатолога
3. ФГДС
4. УЗИ ОБП и почек
5. Рентгенография вовлеченных суставов
6. МРТ суставов – при подозрении на травматическое повреждение
7. Денситометрия (по показаниям)
Необходимый объем обследований перед плановой госпитализацией:
— ОАК
— Биохимический анализ крови (креатинин, АЛТ, АСТ, общий и прямой билирубин, общий холестерин, глюкоза, мочевая кислота, СРБ, РФ)
— Микрореакция
— ОАМ
— Ревматоидный фактор (IgM, IgG, IgA)
— Определение антител IgG к двухцепочной ДНК (Anti-dsDNA)
— Определение IgG антител к циклическому цитруллинсодержащему пептиду (anti-CCP)
— РИФ/ПЦР на ИППП (хламидии, гонорею, трихомонады), при положительном результате требуется предварительная санация очага инфекции до госпитализации
— Флюорография
— ЭКГ
— Рентгенография вовлеченных суставов, рентгенография кистей при первичном установлении диагноза
— ФГДС
— Осмотр гинеколога/уролога
— Консультация травматолога-ортопеда (при ОА 3-4 стад).
Перечень основных диагностических мероприятий в стационаре
— СРБ, РФ, фибриноген, белковые фракции, креатинин, триглицериды, липопротеиды, АЛТ, АСТ
— R-графия коленных суставов
— УЗИ коленных суставов
Перечень дополнительных диагностических мероприятий в стационаре
— R-графия других суставов – по показаниям
— Анализ синовиальной жидкости
Лечение
Цели лечения:
— Замедление прогрессирования процесса,
— Уменьшение выраженности боли и воспаления,
— Снижение риска обострений и поражения новых суставов,
— Улучшение качество жизни и предотвращение инвалидизации.
Тактика лечения пациентов с ОА:
Немедикаментозное лечение:
— Физические упражнения при OA способствуют снижению боли и сохранению функциональной активности суставов. Кроме того, физические упражнения необходимы больным с точки зрения профилактики сердечно- сосудистых заболеваний.
— Диета. В отличие от первичной профилактики OA, специальных исследований, подтверждающих роль снижения массы тела в задержке прогрессирования уже имеющегося OA, не проводили. Следует ориентировать больных на поддержание нормальной массы тела с позиции механической разгрузки суставов, а также профилактики сердечно- сосудистой патологии.
— Ортезы для коленных суставов применяются при начальных стадиях заболевания, а также специально при деформациях – варус и вальгус вариантах с биомеханической коррекцией до 20º (EVERYDAY, MEDIAL, LATERAL (RT,LT)).
Медикаментозное лечение:
Основные:
НПВП плюс анальгетики (парацетамол до 1,5 г/сутки)
Синтетические анальгетики центрального действия ( трамадол 100 мг/2 мл)
Ацеклофенак 100 мг табл
Мелоксикам 15 мг, таб.
Диацереин 50мг, капс.
ГКС (локально) пролонгированного действия (при поражении крупных суставов):
1. Бетаметазона ацетат 4 мг/мл;
2. Метилпреднизолона ацетат 20,40,80 мг/мл
Хондропротекторы:
1. Хондроитин сульфат 1000 мг/сутки в течение 6 месяцев
2. Хондроитина сульфат мазь/гель для наружного применения 5% 30г. 3 раза в день 2-3 месяца.
3. Глюкозамин+ хондроитин сульфат (терафлекс 500мг, артра 500мг)
Перечень дополнительных медикаментов:
Дополнительные:
Антидепрессанты
1. Амитриптилин 25 мг, табл
2. Флуоксетин 10мг и 20мг, кап.
3. Венлафаксин 75 мг, 150 мг, капсулы пролонгированного действия, таблетки
СИМПТОМАТИЧЕСКИЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА БЫСТРОГО ДЕЙСТВИЯ
•Парацетамол показан при умеренных болях (при OA без признаков воспаления ) с целью уменьшения боли. Дозу парацетамола подбирают индивидуально, но не более 2,0 г/сут, так как более высокие дозы сопровождаются развитием осложнений со стороны ЖКТ. В указанной дозе доказана безопасность применения парацетамола при OA в течение 2 лет.
•НПВП показаны при OA в случае неэффективности парацетамола, а также при наличии признаков воспаления. Преимущества по эффективности какого-либо НПВП над другим не выявлено. Выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Например, среди клинико-фармакологических свойств индометацина следует принять во внимание его отрицательное воздействие на метаболизм суставного хряща при OA. ♦Селективные ингибиторы ЦОГ-2 следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно- кишечного кровотечения, одновременный приём ГК или антикоагулянтов, тяжёлые сопутствующие заболевания.
♦Приём неселективных НПВП в сочетании с синтетическим простагландином мизопростолом в дозе 200— 800 мг/сут, несмотря на наличие положительного эффекта в отношении ЖКТ, имеет значительно более высокую стоимость лечения.
♦НПВП при OA применяют только в период усиления болей, в отличие от их систематического приёма при воспалительных артритах. Доза НПВП при OA ниже, чем при артритах. Неселективные ингибиторы ЦОГ: лорноксикам 12-16 мг/сут; ибупрофен по 400—600 мг 3 раза в сутки, кетопрофен по 100 мг/сут, диклофенак по 50 мг 2 раза в сутки, лорноксикам 12-16 мг/сут. Селективные ингибиторы ЦОГ-2: ацеклофенак 200 мг/сут, мелоксикам 7,5 мг/сут, нимесулид по 100 мг 2 раза в сутки, целекоксиб по 100 мг 1 —2 раза в сутки
•лекарство из группы наркотических обезболивающих средств (анальгетиков). Трамадол (опиоидный анальгетик, в первые дни по 50 мг/сут с постепенным увеличением дозы до 200—300 мг/сут) применяют в течение короткого периода для купирования сильной боли при условии неэффективности парацетамола или НПВП, а также невозможности назначения оптимальных доз этих ЛС.
Другие виды лечения. Хирургическое лечение. Эндопротезирование суставов показано у больных ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии). Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Остеоартроз
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация ревматологов России»
Федеральные клинические рекомендации по диагностике и лечению остеоартроза
МКБ-10: М15–М19 Артрозы
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
| Первичный (идиопатический) | Локализованный (поражение менее 3 суставов) — Суставы кистей — Суставы стоп — Коленные суставы — Тазобедренные суставы — Позвоночник — Другие суставы Генерализованный (поражение 3 групп суставов и более) — Эрозивный |
| Вторичный | — Посттравматический — Врождённые, приобретённые, эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.) |
— Метаболические болезни ( охроноз, гемохроматоз, болезнь Вильсона—Коновалова, болезнь Гоше)
— Эндокринопатии ( акромегалия, гиперпаратиреоз, сахарный диабет, гипотиреоз)
— Болезнь отложения кальция (пирофосфат кальция, гидроксиапатит)
— Невропатии (болезнь Шарко)
— Другие заболевания (остеонекроз, ревматоидный артрит, болезнь Педжета и др.)
Диагностика
Диагностика
Диагноз ОА устанавливается на основании жалоб и анамнестических данных больного, клинико-инструментального исследования и исключения других заболеваний. Важным фактором диагностики является тщательный сбор анамнеза, позволяющий выделить определенные причины (факторы риска) развития ОА.
Факторы риска, связанные с развитием ОА
| Факторы | Описание |
| Системные | Возраст |
| Пол | |
| Раса | |
| Гормональный статус | |
| Генетические факторы | |
| Минеральная плотность кости | |
| Витамин Д | |
| Локальные | Предшествующее повреждение сустава |
| Слабость мышц | |
| Неправильная ось сустава | |
| Гипермобильность | |
| Внешние факторы | Ожирение |
| Избыточная нагрузка суставов | |
| Спортивная физическая нагрузка | |
| Профессиональные факторы |
Клиническая картина
Чаще в процесс вовлекаются суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Большое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих ОА.
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
Характер болей разнообразный, но, как правило, механический, т.е. боли усиливаются при физической активности и ослабевают в покое. О наличии воспалительного компонента в происхождении болей может свидетельствовать внезапное без видимых причин их усиление, появление ночных болей, утренней скованности (чувство вязкости, геля в поражённом суставе), припухлости сустава (признак вторичного сино-вита). Иногда интенсивность боли меняется в зависимости от погодных условий (усиливается в холодное время года и при высокой влажности) и атмосферного давления, оказывающего влияние на давление в полости сустава. Гонартроз и коксартроз имеют определённые клинические особенности:
— При поражении коленного сустава боли возникают при ходьбе (особенно при спуске по лестнице), локализуются по передней и внутренней поверхностям коленного сустава и усиливаются при сгибании, наблюдается слабость и атрофия четырехглавой мышцы, определяется болезненность при пальпации проекции суставной щели и/или периартикулярных областей (область «гусиной лапки»). У 30—50% больных развивается деформация коленного сустава с отклонением его кнаружи (genu varum), нестабильность сустава.
— При поражении тазобедренного сустава в начале заболевания боли локализуются не в области бедра, а в колене, паху, ягодице, усиливаются при ходьбе, стихают в покое, определяется ограничение и болезненность при внутренней ротации сустава в согнутом положении. Наблюдается атрофия ягодичных мышц, болезненность при пальпации паховой области латеральнее места пульсации бедренной артерии, укорочение ноги.
• Увеличение объёма сустава чаще происходит за счёт пролиферативных изменений (остеофитов), но может быть и следствием отёка околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) меж-фаланговых суставов кистей. Выраженная припухлость и локальное повышение температуры над суставами возникает редко, но может появляться при развитии вторичного синовита. Постепенно развиваются деформации конечностей (варусная деформация коленных суставов, «квадратная» кисть, узелки Гебердена и Бушара соответственно в дистальных и проксимальных межфаланговых суставах кистей).
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдают.
Лабораторные исследования
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее, лабораторные исследования следует проводить в целях:
— Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
— Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
— Для выявления воспаления необходимо исследовать СОЭ и С-реактивный протеин. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение свидетельствует о другом заболевании.
— Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
Инструментальные исследования
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз.
При подозрении на ОА коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателло-феморального сустава – снимок в боковой проекции при сгибании (В).
При подозрении на ОА тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов (уровень С).
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
| 0 | Изменения отсутствуют |
| I | Сомнительные рентгенологические признаки |
| II | Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты) |
| III | Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты) |
| IV | Выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты) |
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента
‒ Молодой возраст
‒ Травма, предшествовавшая появлению боли в суставе (для исключения перелома)
‒ Значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава
‒ Выраженное уменьшение объема движений в суставе
‒ Интенсивная боль в суставе, даже в случае, если диагноз ОА ранее был установлен
‒ Планируемая консультация ортопеда
‒ Неэффективность адекватной консервативной терапии
Повторное рентгенологическое исследование суставов при ОА должно использоваться только в клинических целях. Повторное рентгенологическое исследование суставов при ОА проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе(при направлении на консультацию к ортопеду).
Диагностические критерии
Таблица . Классификационные критерии остеоартроза (Альтман и др., 1991)
| Клинические | Клинические, лабораторные, рентгенологические |
| Коленные суставы | |
| 1. Боль | 1. Боль |
| и | и |
| 2а. Крепитация | 2. Остеофиты |
| 2б. Утренняя скованность | или |
| 2в. Возраст | 3а. Синовиальная жидкость, характерная для ОА (или возраст |
| или | |
| 3а. Крепитация | 3б. Утренняя скованность |
| 3б. Утренняя скованность | 3в. Крепитация |
| 3в. Костные разрастания | |
| или | |
| 4а. Отсутствие крепитации | |
| 4б. Костные разрастания | |
| Чувствительность 89% | Чувствительность 94% |
| Специфичность 88% | Специфичность 88% |
| Тазобедренные суставы | |
| 1. Боль | 1. Боль |
| и | и не менее 2-х из 3 критериев |
| 2а. Внутренняя ротация | 2а. СОЭ |
| 2б. СОЭ 115°) | 2б. Остеофиты |
| или | 2в. Сужение суставной щели |
| 3а. Внутренняя ротация 50 лет 3г. Боль при внутренней ротации | |
| Чувствительность 86% | Чувствительность 89% |
| Специфичность 75% | Специфичность 91% |
| Суставы кистей | |
| 1. Боль продолжительная или скованность 2. Костные разрастания 2-х и более суставов из 10 оцениваемых* 3. Менее 2 припухших пястно-фаланговых суставов 4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава** (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) | |
| или | |
| 4б. Деформация одного и более суставов из 10 оцениваемых* | |
| Чувствительность 93% Специфичность 91% | |
Примечания. * — 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей. ** — 2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а
Дифференциальный диагноз
Диагностика ОА с учётом диагностических критериев трудностей не вызывает. Тем не менее, каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения ОА.
Заболевания, с которыми необходимо проводить дифференциальную диагностику ОА
| Анкилозирующий спондилоартрит | Псевдоподагра |
| Реактивный артрит | Псориатический артрит |
| Подагра | Ревматоидный артрит |
| Инфекционный артрит | Фибромиалгия |
| Ревматическая полимиалгия | Диабетическая артропатия |
| Посттравматический синовит | Паранеопластическая артропатия |
| Врождённая гипоплазия головки бедра |
Лечение
Лечение ОА
Цели лечения
· Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов
· Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного
· Улучшить качество жизни больных
· Предотвратить дальнейшее разрушение суставного хряща
· Избежать побочных эффектов фармакотерапии и обострения сопутствующих заболеваний
При лечении ОА надо учитывать
· Интенсивность боли и степень нарушения функций сустава
· Локализацию и выраженность структурных нарушений
· Пожелания и ожидания больного
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы
| Результаты исследований | Рекомендации | |
| Обучение больных | Повышение уровня знаний о заболевании уменьшает боль и улучшает функции суставов. Обучение больных и их супругов навыкам ежедневных тренировок приводит к уменьшению боли. Эти методы обладают невысокой стоимостью затрат. | Обучение больных должно быть обязательным компонентом всех терапевтических программ при ОА, проводиться с учетом индивидуальных особенностей больного и включать рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений (А, В). |
| Снижение веса тела | Снижение веса уменьшает боль и улучшает функцию коленных суставов, при уменьшении веса на 6,1 кг размер эффекта на боль и функцию коленных суставов составляет 0,20 и 0,23 соответственно. Снижение веса позитивно влияет на структурные изменения в хряще и биохимические маркеры обмена хряща и кости. | Больным ОА с избыточным весом (ИМТ более 25 кг/м 2 ) рекомендуется уменьшение веса (В,С). |
| Лечебная физкультура | ||
| Ортопедические приспособления | Наколенники, фиксирующие колено при вальгусном положении, ортопедические стельки с приподнятым на 5–10° латеральным краем уменьшают нагрузку на медиальные отделы коленного сустава, оказывают обезболивающий эффект и улучшают функцию суставов. Коленные ортезы при варусной деформации уменьшают боль, улучшают функциональную активность и качество жизни. Эластичный наколенник облегчает боль и улучшает проприоцептивное чувство. С целью механической разгрузки суставов рекомендуют хождение с помощью трости, в руке, противоположной поражённой нижней конечности (специальные исследования по этому поводу отсутствуют; тем не менее, использование трости внесено в международные рекомендации). Ортез и шинирование 1–го запястно-пястного сустава устраненяет подвывих и улучшает функции кисти. | При поражении медиального отдела коленного сустава, варусной деформации или нестабильности коленного сустава могут использоваться коленные ортезы (В) и клиновидные ортопедические стельки (С). Рекомендуется хождение с тростью в руке, противоположной поражённой нижней конечности (С). При ОА 1–го запястно-пястного сустава применяются шинирование и ортезы (В). |
| Физиотерапевтические методы | Местное применение поверхностного холода или тепла способствует обезболивающему эффекту. Чрескожная электростимуляция нервов имеет достоверный, но непродолжительный анальгетический эффект. Акупунктура может использоваться у некоторых больных с гонартрозом с анальгетической целью. | При ОА коленных суставов с признаками воспаления можно рекомендовать применение холодовых аппликаций (пакеты со льдом, массаж льдом) (В). Для уменьшения боли при ОА коленных и суставов кистей рекомендуются тепловые процедуры (В), чрезкожная электронейростимуляция (А,В). У некоторых больных может использоваться акупунктура (В). |
Медикаментозное лечение
Симптоматические лекарственные средства быстрого действия
| Результаты исследований | Рекомендации | |
| Анальгетики | Парацетамол показан при слабых или умеренных болях при ОА без признаков воспаления. В дозе 3,0 г/сут. доказана безопасность применения парацетамола при ОА в течение 2 лет. Высокие дозы сопровождаются развитием осложнений со стороны ЖКТ, почек и вызывают повышение артериального давления у мужчин и женщин. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом. | При слабых или умеренных болях в суставах применяется парацетамол в минимальной эффективной дозе, но не выше 3,0 г/сут. (максимальная разовая доза должна не превышать 350 мг) (А). Парацетамол можно применять длительно (А). |
| Нестероидные противовоспалительные препараты | Применяют только в период усиления болей, для купирования болей назначаются минимальные эффективные дозы и по возможности не длительно. Больные должны быть детально информированы о достоинствах и недостатках НПВП, включая безрецептурные препараты. Все НПВП в эквивалентных дозах обладают сходной эффективностью, выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГКС или антикоагулянтов, наличии тяжёлых сопутствующих заболеваний. |
Внутрисуставное введение глюкокортикоидов (ГЛК) показано при ОА коленных суставов с симптомами воспаления (А).
Симптоматические лекарственные средства медленного действия
| Результаты исследований | Рекомендации | |
| Хондроитин сульфат и глюкозамин | Препараты, содержащие хондроитин сульфат и глюкозамин, обладают умеренным анальгетическим действием и высокой безопасностью. Получены данные об их возможном структурно-модифицирующем действии (замедление сужения суставной щели) при ОА коленных суставов (хондроитин сульфат, глюкозамин сульфат) и мелких суставов кистей (хондроитин сульфат). Хондроитин сульфат применяют по 500 мг 2 раза в сутки, длительно. Глюкозамин сульфат назначают по 1500 мг/сутки в течение 4–12 нед., курсы повторяют 2–3 раза в год. | |
| Диацереин | В эксперименте показано, что механизм действия заключается в ингибировании ИЛ-1β. Уменьшает боль, эффект сохраняется в течение нескольких месяцев после завершения лечения при ОА коленных и тазобедренных суставов. Диацереин применяют по 50 мг 1раз в сутки, затем по 50мг 2 раза в сутки длительно. | Ингибитор интерлейкина 1 – диацереин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА (А). |
| Пиаскледин | Многочисленные исследования in vitro и in vivo показали, что НСАС повышают уровень стимуляторов тканевой продукции и оказывают хондропротективный эффект при индуцированном ОА. НСАС уменьшает боль, снижает потребность в НПВП и обладает последействием в течение нескольких месяцев после завершения лечения. Структурно-модифицирующий эффект НСАС продемонстрирован в 2 исследованиях при ОА тазобедренных суставов. Пиаскледин применяют по 300 мг 1раз в сутки, длительно. | Не омыляемые соединения авокадо и сои (НСАС) – пиаскледин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА (А). |
| Препараты гиалуроновой кислоты | Препараты гиалуроновой кислоты уменьшают боль, улучшают функции сустава, но отмечена большая гетерогенность в оценке исходов анализируемых исследований. В настоящее время применяют низкомолекулярные (мол. масса 500–730 килодальтон) и высокомолекулярные (мол. масса 12000 килодальтон) препараты гиалуроната. Низко-молекулярные и высоко-молекулярные препараты демонстрируют одинаковые результаты, эффект длится от 60 дней до 12 мес. Лечение хорошо переносится, очень редко при введении боли в суставе могут усиливаться по типу псевдоподагрической атаки. | |
| Стронция ранелат | Обладает симптоматическим эффектом (уменьшает боль и улучшает функции сустава в дозе 2,0 в сутки) и структурно-модифицирующим действием в дозах 1,0 и 2,0 в сутки при ОА коленных и тазобедренных суставов, применяемых в течение 3-х лет | Применяют для уменьшения боли и замедления прогрессирования ОА крупных суставов (А) |
Хирургическое лечение
Уменьшает боль, улучшает двигательную функцию и улучшает качество жизни при ОА тазобедренных суставов. Продолжительность эффекта составляет около 10 лет, частота инфекционных осложнений и повторных операций — 0,2–2,0% ежегодно. Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Эндопротезирование коленных суставов приводит к уменьшению боли и улучшению двигательной функции.
Показано при ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии) (А).
Алгоритм ведения больных ОА коленных и тазобедренных суставов