Что будет если резко отменить антидепрессанты
Отмена антидепрессантов
Антидепрессанты помогают восстановить нормальный уровень химических веществ в головном мозге, которые принимают участие в регуляции грусти и беспокойства. У людей с депрессией, которые принимают антидепрессанты уровень нейротрансмиттеров (гормонов) в мозге нормализуется. Когда антидепрессанты, которые воздействуют на мозг путем влияния на серотонин, внезапно прекращают поступать, организм может реагировать развитием физических и эмоциональных симптомов, вызванных внезапным отсутствием повышенного уровня серотонина, который возникает при приеме антидепрессанта.
Эти симптомы не идентичны физическому отказу от наркотика. Физиологическая абстиненция возникает, когда пациент принимает лекарство, которое может вызвать привыкание. Однако вопрос «Как слезть с антидепрессантов» пациенты задают психиатру очень часто. Антидепрессанты в ряде случаев можно пить всю жизнь, но возможна и их отмена, но заниматься этим вопрос должен специалист. Пациент должен понимать, что решить, сколько нужно пить антидепрессант, можно только совместно с лечащим врачом. Психиатры Юсуповской больницы индивидуально для каждого пациента разрабатывают оптимальные сроки и дозировки приема препаратов, позволяющие достичь необходимого эффекта лечения и при этом избежать побочных эффектов.
Антидепрессанты не вызывают привыкания. Эффект отмены антидепрессанта не связан с зависимостью, но может отражать физиологические последствия прекращения приема препарата так же, как когда человек с диабетом прекращает прием инсулина. Почти каждый пятый человек, который принимает антидепрессанты в течение шести или более недель, может испытывать симптомы прекращения, если они внезапно прекращают принимать лекарство.
Невозможно предсказать, появятся ли у вас симптомы отмены после отказа от антидепрессанта. Ученые считают, что внезапная остановка приема антидепрессанта не дает мозгу времени, чтобы приспособиться к быстрым изменениям уровня нейротрансмиттеров. Поэтому бросать прием антидепрессантов не стоит.
Все лекарства от депрессии потенциально могут вызвать появление нежелательных симптомов, но некоторые из них гораздо чаще, чем другие. Симптом отмены чаще возникает у антидепрессантов, которые остаются в организме на протяжении более короткого периода времени, особенно те, которые влияют как на серотонин, так и на норадреналин.
Не следует внезапно прекращать прием антидепрессантов, даже если почувствовали себя лучше. Слишком раннее прекращение приема антидепрессантов может привести к восстановлению симптомов депрессии. Если вам нужна консультация по поводу приема, правильной отмены антидепрессантов или у вас возникли нежелательные симптомы, которые развились в результате самостоятельной отмены антидепрессанта, и вам срочно нужна консультация врача-психиатра, обращайтесь в Юсуповскую больницу. К частному врачу-психиатру нашей клиники можно записаться на сайте.
В Юсуповской больнице работают врачи, которые имеют высшее медицинское
образование и прошли специализацию по психиатрии. Врачи Юсуповской больницы
регулярно проходят курсы повышения квалификации, стажируются в ведущих зарубежных психиатрических клиниках.
В лечении пациентов врачи Юсуповской больницы пользуются только новыми лекарственные препараты, которые прошли все исследования и доказали свою эффективность в лечении психических заболеваний на территории РФ и обладают минимальным спектром побочных эффектов.
Длительность приема антидепрессантов
По данным многочисленных исследований, длительность приема антидепрессантов составляет минимум 6 месяцев, после того как пациент начинает отмечать улучшение.
Пациенты, прекратившие прием препаратов до 8 месяцев, могут отмечать возобновление симптомов. Пациенты, у которых был один или несколько рецидивов депрессии, длительность приема антидепрессантов составляет около 24 месяцев. А те пациенты, у которых отмечается частый рецидив депрессии, нуждаются в длительном лечении, которое может составить несколько лет.
Для правильного подбора дозы препарата и определения длительности лечения, в Юсуповской больнице работают врачи-психиатры высшей категории, умеющие научную степень. Каждому пациенту уделяется пристальное внимание. Пациенты, обратившиеся за медицинской помощью в клинику, постоянно находятся под наблюдением специалиста на всем протяжении лечения. У врачей-психиатров можно проконсультироваться по поводу реабилитации после лечения, что дает возможность снизить процент возникновения повторных симптомов депрессии.
Самостоятельный и бесконтрольный прием антидепрессантов влечет за собой развитие нежелательных побочных эффектов, что в свою очередь приводит к ранней отмене препарата и не эффективности лечения.
Мнение эксперта
Психиатр, врач высшей категории
Статистические данные свидетельствуют о том, что 5 % населения страдает от симптомов депрессии. В большинстве случаев психиатры принимают решение о назначении антидепрессантов. Препараты входят в перечень комплексной терапии, применяемой при депрессивном расстройстве.
Действие антидепрессантов направлено на восстановление нормального уровня химических веществ, отвечающих за регуляцию грусти и беспокойства. Многочисленными клиническими исследованиями доказано, что препараты данной фармакологической группы не вызывают привыкания. Тем не менее у каждого пятого регистрируются симптомы отмены. Они связаны с резким прекращением приема назначенных лекарств. Заранее предугадать развитие симптомов отмены невозможно.
Психиатры Юсуповской больницы для каждого пациента подбирают индивидуальный план лечения. Он включает в себя комплексную терапию с использованием антидепрессантов, прошедших контроль качества и безопасности. Медикаменты обладают доказанной эффективностью и входят в перечень мировых стандартов терапии депрессии. Врачи не рекомендуют самостоятельно и резко прекращать назначенный курс. Это может усугубить ситуацию и привести к развитию нежелательных симптомов.
Симптомы отмены антидепрессантов
Симптомы отмены чаще возникают в течение трех дней после прекращения приема антидепрессантов. Обычно симптомы не сильно выраженные и проходят в течение двух недель.
К симптомам отмены антидепрессанта можно отнести:
Наличие симптомов отмены антидепрессанта не означает, что вы зависимы от препарата.
Зависимость представляет собой вредные долговременные химические изменения в мозге. Она характеризуются интенсивной тягой, неспособностью контролировать употребление какого-либо вещества и негативными последствиями употребления этого вещества.
В редких случаях отказ от антидепрессанта может вызвать манию. Антидепрессанты, а именно ингибиторы моноаминоксидазы, могут привести к путанице и психотическим симптомам. Если вы думаете бросить прием антидепрессанта, вам нужно обратиться к врачу-психиатру во избежание возникновения нежелательных симптомов или снизить их возникновение к минимуму и обсудить риски и преимущества прекращения лечения.
Во многих случая прекратить прием большинства антидепрессантов – это постепенно снижать дозу антидепрессанта в течение нескольких недель или более под наблюдением врача. Данная методика дает возможность мозгу приспособиться к химическим изменениям и может предотвратить симптомы отмены препарата. Не пытайтесь самостоятельно снижать дозу препарата и отменять его.
В некоторых случаях врач может назначить дополнительные препараты, для того чтобы облегчить симптомы отмены, такие как тошнота, бессонница. Также врач может порекомендовать перейти от антидепрессантов короткого действия к пролонгированному действию, чтобы облегчить симптомы отмены.
Иногда трудно отличить симптомы отмены от симптомов депрессии после прекращения приема антидепрессанта. Если возникли вопросы, записаться на консультацию возможно, позвонив по номеру телефона Юсуповской больницы. Врач-психиатр оказывает помощь пациентам круглосуточно.
Симптомы отмены амитриптилина
Как и все антидепрессанты, амитриптилин может вызывать побочные эффекты у некоторых людей, но большинства пациентов принимающих амитриптилин нет побочных эффектом, или они выражены незначительно. Некоторые побочные эффекты будут уменьшаться, по мере того как организм приспосабливается к ним.
К основным побочным эффектам амитриптилина можно отнести:
Серьезные побочные эффекты случаются редко, но у некоторых людей могут возникнуть:
Эти симптомы могут быть вызваны низким уровнем натрия в крови. В тяжелых случаях низкий уровень натрия в крови может привести к судорогам, мыслям навредить себе, или покончить с жизнью, боли в глазах, отек и покраснение вокруг глаз, тяжелому запор или длительной задержке мочи, сильной боли в животе.
Проблемы с речью, нарушение координации — это может быть клиникой инсульта, нужно немедленно вызвать скорую медицинскую помощь. В редких случаях возможна аллергическая реакция. Она будет иметь такие симптомы, как кожный зуд, высыпания, покраснение участков кожи, волдыри, чувство стеснения в груди или горле, опухание лица, губ, языка, горла.
При возникновении нежелательных симптомов нужно срочно обратитесь к вашему лечащему врачу.
Список литературы
Профильные специалисты
Заведующий отделением неврологии, врач-невролог, к.м.н.
Врач-невролог, ведущий специалист отделения неврологии
Заведующая отделением реабилитации, врач физической и реабилитационной медицины, врач-невролог высшей категории
Руководитель НПЦ болезни Паркинсона, врач-невролог, д.м.н, профессор
Симптоматика, ассоциированная с прекращением приема антидепрессантов: механизмы развития, способы предотвращения и коррекции
Д.В.Ястребов
Государственный научный центр социальной и судебной психиатрии им. В.П.Сербского
Введение
Симптоматика, ассоциированная с отменой большинства современных антидепрессантов (АД), является актуальной проблемой настоящего времени. Существующие работы в области физиологии, фармакологии и клинической психиатрии не дают однозначного ответа на вопрос о конкретных механизмах развития, особенностях течения и взаимоотношении этих симптомов с проявлениями основного заболевания. Аналогичным образом отмечается определенное расхождение в отношении тактики предотвращения этих нарушений и коррекционных мероприятий при их появлении. В настоящей работе мы подробно остановимся на указанных моментах и постараемся на основе выделенных особенностей обозначить конкретные алгоритмы, позволяющие врачу уменьшить частоту этих нарушений и снизить их влияние на общую клиническую картину.
Притом что особенности и выраженность симптоматики, ассоциированной с прекращением приема антидепрессантов (СПП АД), варьируют как в отношении разных групп препаратов, так для представителей внутри одного класса, общей характеристикой является характер динамики этих симптомов. В типичном случае СПП АД манифестирует в течение нескольких дней после прекращения приема АД или снижения дозировки препарата и характеризуется относительно небольшой продолжительностью, превосходящей, однако, длительность рикошетной симптоматики при отмене таких препаратов, как анксиолитики. Несмотря на мягкость проявлений в большинстве случаев, эти состояния связаны с определенными нарушениями повседневной деятельности, а в отдельных случаях принимают достаточно выраженный характер, чтобы потребовать госпитализации пациента. Важным фактом является и то, что их возникновение у пациента, не обладающего достаточной информацией о таких состояниях, ведет к нарушению уровня лекарственного комплайенса, что является особенно важным в отношении прогноза успешной терапии (Warner, 2006).
Основные варианты СПП АД и возможные механизмы развития
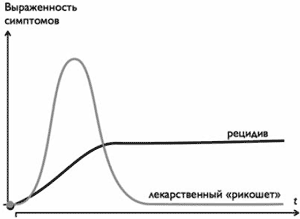
Прежде чем перейти к рассмотрению вопросов, связанных с развитием таких нарушений, обратим внимание на существующую традицию разграничения двух основных форм динамики СПП АД. Эта типология базируется не столько на качественном составе возникающих нарушений, сколько на их выраженности и стереотипе развития (рис. 1). Считается, что выделенные формы отражают пусковые механизмы, лежащие в основе синдрома и должны определять терапевтическую тактику.
Рис. 1. Традиционно выделяемые варианты динамики нарушений при отмене АД.
Для первого варианта динамики характерным является затяжное течение с тенденцией к последующему постепенному нарастанию ряда симптомов вплоть до начала терапевтического действия лекарственного средства, прием которого возобновляется, либо назначаемого в качестве заместительного. Эти состояния принято определять как экзацербацию основного нарушения (аффективного, невротического и т.д.), чему обычно способствует соответствие ее профиля и интенсивности проявлений состоянию до начала становления терапевтической ремиссии. Очевидной тактикой в этом случае является возобновление приема АД как минимум в прежней дозе.
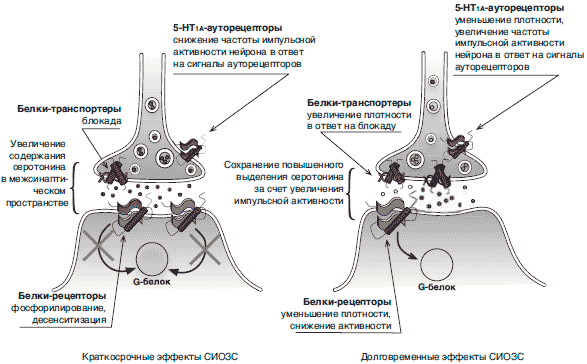
До настоящего момента общепринятой модели, удовлетворительно описывающей все особенности нарушений круга СПП АД, не разработано. Для объяснения причин, лежащих в основе возникновения СПП АД, наиболее часто привлекается механизм десенситизации. Рассмотрим его подробнее. Как известно, в базовом определении явление десенситизации заключается в том, что рецепторный белок в результате достаточно продолжительного воздействия агониста фосфорилируется и теряет способность к активации связанного с ним G-белка, в результате чего дальнейшая передача нервного возбуждения прекращается (Lullmann, 2000) (рис. 2). Предположение состоит в том, что в результате ингибирования процесса обратного захвата серотонина возникает его повышенная концентрация в межсинаптическом пространстве, вызывающая десенситизацию постсинаптических и ауторецепторов. Отмена препарата вызывает резкое падение концентрации серотонина в межсинаптическом пространстве, результатом чего является нехватка агониста на поверхности рецептора вплоть до восстановления исходного (доболезненного) состояния равновесия.
Рис. 2. Сравнение краткосрочных и длительных эффектов приема СИОЗС.
Таблица 1.
Фармакокинетические показатели СИОЗС
| Препарат | Период полувыведения (T1/2, ч) | |
| препарата | активного метаболита | |
| Пароксетин | 21 | — |
| Флувоксамин | 14 | — |
| Сертралин | 26 | 36 |
| Циталопрам | 33 | — |
| Флуоксетин | 144 | до 360 |
Некоторые авторы предполагают возможность участия в манифестации СПП АД и иных нейромедиаторных механизмов (холинергического, дофаминергического и др.), что связано, по их мнению, либо с дополнительным неизбирательным действием СИОЗС на эти системы, либо с модулирующим воздействием на них серотонинергической передачи. Несмотря на то что этот вопрос требует дальнейшего уточнения, на наш взгляд, эти механизмы не могут объяснить главных особенностей рассматриваемых нарушений: высокой перекрываемости СПП АД с симптомами основного расстройства, равно как и разнообразия клинических вариантов при отсутствии определенного профиля симптомов отмены для каждого из препаратов (Dilsaver, 1983; Fava, 1995; Shatzberg, 1997).
Потенциал различных препаратов в отношении формирования СПП АД
Данные о способности различных препаратов к провоцированию симптоматики, ассоциированной с прекращением их приема, достаточно противоречивы. Тем не менее попробуем определить некоторые тенденции в этом вопросе с удовлетворительной степенью достоверности.
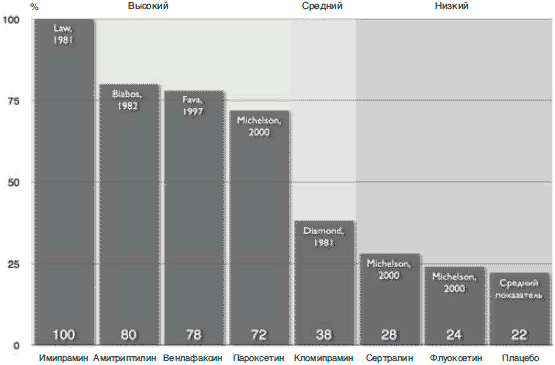
Под «потенциалом препарата в отношении СПП АД» мы понимаем характерную для этого препарата частоту возникновения указанного осложнения. В соответствии с этим определением целесообразно разделить все препараты, для которых эта симптоматика описана, на 3 группы: а) высокопотентные в отношении СПП АД, для которых свойственна частота возникновения СПП АД на уровне 70-100% всех учтенных случаев отмены препарата; б) среднепотентные с уровнем 30-60% и в) низкопотентные с уровнем 0-30% (рис. 3).
Рис. 3. Частота регистрации СПП АД для различных препаратов (по данным литературы)
В ранних работах по рассматриваемой нами теме этот показатель для различных препаратов не сравнивался. Авторы, оформившие их в виде отчетов об отдельных наблюдениях, не ставили перед собой задачи сравнительной оценки СПП АД. Тем не менее ими уже с самого начала было отмечено, что целый ряд зарегистрированных случаев не укладывается в рамки феномена «лекарственного рикошета» ни с позиции фармакокинетических характеристик препарата, ни с позиции механизма его действия. Таким образом, была предположена вероятность участия в формировании СПП АД таких эгротогенных факторов, как личностный и морбидный профиль пациента, сопутствующая терапия и ряд других. Влияние этих параметров наряду с уже рассмотренными изменениями вследствие длительного приема СИОЗС и формирует уникальную клиническую картину СПП АД не только для каждого из препаратов, но и для каждого из клинических наблюдений.
Именно этим сочетанием можно объяснить столь широкий спектр нарушений, описанных в рамках рассматриваемых состояний, включающий сенсорные эффекты, гастроинтестинальные проявления, общесоматические симптомы, психические нарушения и ряд других (табл. 2).
Таблица 2.
Наиболее распространенные симптомы, регистрируемые при отмене АД различных групп
| Группа симптомов | Типичные проявления | ТЦА | СИОЗС |
| Нарушение устойчивости/равновесия | Чувство легкости в голове, головокружение, атаксия | — | + |
| Сенсорные симптомы | Парестезии, онемение, ощущение покалывания на коже, зрительные нарушения | — | + |
| Общесоматические симптомы | Мышечные боли, головная боль, чувство общего недомогания, тремор, потливость, нарушение аппетита | + | + |
| Нарушения сна | Инсомния, ночные кошмары | + | + |
| Гастроинтестинальные симптомы | Тошнота, рвота, диарея | + | + |
| Аффективные симптомы | Раздражительность, тревога/ажитация, пониженное настроение | + | + |
Анализ существующих данных показывает, что потенциал препарата в отношении СПП АД слабо зависит от таких факторов, как механизм действия и степень селективности АД. На практике это означает, что, выбирая между эталонными (трициклическими) АД и препаратами современного ряда (СИОЗС или СИОЗСН) мы не можем заранее определить вероятность возникновения СПП АД, исходя только из класса препарата. Не менее важным следствием этого факта является и то, что в группе риска в равной мере оказываются как стационарные пациенты (где доля пациентов, получающих ТЦА в инъекционной или таблетированной форме, относительно велика), так и амбулаторные (у которых существенно преобладают пероральные формы современных препаратов селективного действия). Несмотря на значительный разброс показателей потенциала в отношении СПП АД внутри всех основных классов препаратов антидепрессивного действия попробуем указать на некоторые существующие закономерности.
Исследования особенностей СПП АД для конкретных СИОЗС
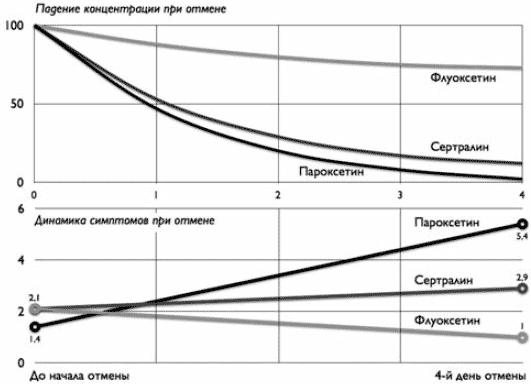
Одной из первых работ, сравнивающих выраженность СПП для различных АД, была публикация Michelson (2000 г.), в которой на собственном материале авторов (119 наблюдений) приводилась оценка указанного феномена для трех наиболее распространенных препаратов: флуоксетина, сертралина и пароксетина. В связи с частым цитированием этой работы и сложившейся традицией принимать ее результаты в качестве отправной точки при определении рекомендаций не только по безопасной отмене АД, но и по первичному назначению АД, остановимся на ее рассмотрении подробнее.
Рис. 4. Динамика симптомов при отмене СИОЗС в сравнении с падением концентрации препарата (%)*
Поскольку в случае отмены препаратов с длительным периодом полувыведения СПП АД имеет тенденцию к затяжному и несколько более стертому проявлению (Ястребов, 2008), эти клинические признаки при совпадении ряда симптомов нередко могут приниматься за ухудшение расстройства, по поводу которого и было назначено соответствующее лечение. На наш взгляд, точное разграничение этих двух явлений не представляется возможным из-за уже упомянутых в начале данной работы возможности «наложения» обоих вариантов, либо потенциальной способности СПП АД выступать в качестве «пускового механизма» для последующего ухудшения не достигшего полной ремиссии аффективного эпизода. Кажется затрудненной и разработка дизайна исследований, позволяющих учесть эту предполагаемую тенденцию. Однако некоторое подтверждение этому предположению может быть найдено в метааналитических работах, сравнивающих частоты ухудшений (в противовес рецидивам, возникающим из состояния полной реконвалесценции) после проведенной терапии различными СИОЗС. В качестве одного из примеров можно назвать работу Hansen (2008 г.), показавшего, что показатели риска развития ухудшения при терапии сертралином (0,25) существенно ниже, чем при терапии флуоксетином (0,5); эти же показатели не несут существенных различий в отношении рецидивов в течение года после наступления ремиссии.
Профилактика и терапия СПП АД
До настоящего времени ведущей рекомендацией, направленной на минимизацию проявлений СПП АД, остается постепенная отмена АД. В этом случае фактически речь идет о том, что у препаратов с коротким T1/2 динамика падения концентрации «подгоняется» под таковую у препаратов с длительным TV2 При этом существующие руководства расходятся в отношении сроков снижения дозировок Отмечающийся разброс (от 2-3 нед до 4 мес и более) может быть объяснен приверженностью авторов той или иной гипотезе возникновения указанных нарушений и, как правило, не подкрепляется валидными клиническими данными (Ashton, 1999). Терапевтическая ценность этой рекомендации, на наш взгляд, нуждается в дополнительной проверке. Помимо уже сформулированного довода о том, что динамика изменения концентрации препарата не играет решающей роли в развитии СПП АД, эта схема не лишена и других недостатков. Поскольку согласно данным сравнительных исследований постепенная отмена АД позволяет добиться примерно 1,5-2-кратного снижения невстречаемости, а только выраженности СПП АД по сравнению с одномоментной (Van Geffen, 2005), важным остается вопрос о сроках, в течение которых симптомы отмены сохраняют свою клиническую значимость. В отношении феномена «лекарственного рикошета» имеются данные, которые показывают, что постепенная отмена препарата не столько редуцирует, сколько «размывает» «рикошетную» симптоматику на протяжении всего периода отмены. В случае если проявления СПП АД протекают мягко, данная методика, действительно, позволяет дополнительно «сгладить» их, однако при большей выраженности нарушений подобная тактика «затягивания» может оказаться нецелесообразной (Ястребов, 2007). Кроме того, результат постепенной отмены не гарантирует бес- или малосимптомного исхода отмены АД. По разным данным, до 50% пациентов, у которых были диагностированы выраженные проявления СПП АД, отменяли препарат постепенно (Keuthen, 1994; Barr, 1994).
В связи с этим заслуживает внимания такой относительно новый способ решения проблемы предотвращения СПП АД, как заместительная терапия. Под этим названием мы понимаем тактику смены АД с высоким потенциалом развития СПП АД (например, пароксетин) на таковой же, но с более низким риском развития этих нарушений (например, сертралин), с последующей отменой уже этого препарата. Благодаря такому подходу появляется возможность снижения вероятности развития ухудшения основного состояния вследствие рассмотренных механизмов. Подобного рода мероприятия могут проводиться на отдаленных этапах терапии АД, непосредственно перед их отменой, однако более оправданным является перевод пациента с одного АД на другой уже на этапе перехода к поддерживающему лечению.
С учетом изложенных механизмов необходимо учесть, что ведущую роль в выборе препарата на этапе перевода должен играть именно его потенциал СПП АД. В то же время фармакокинетические показатели (например, длительный период T1/2 или наличие активных метаболитов) препарата не должны играть ведущей роли в его выборе.
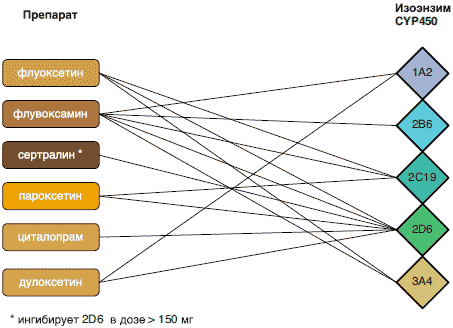
Процедура замены одного препарата на другой должна проводиться с учетом существующих рекомендаций в отношении проведения смены одного АД другим. Необходимым требованием является соблюдение непрерывности терапии. Возможные варианты тактики: последовательная отмена первого АД с параллельным наращиванием дозы второго или одномоментное «переключение» с первого АД в терапевтической дозировке на второй, сразу назначаемый также в терапевтической дозировке. При выборе оптимальной тактики необходимо учитывать пути метаболизма обоих препаратов с целью избежать возможного лекарственного взаимодействия. Препараты, являющиеся выраженными ингибиторами изоэнзимов CYP450 (2D6) с длительным периодом полувыведения (флуоксетин), желательно отменять одномоментно для того, чтобы избежать «скачков» в концентрации препарата замены. АД с аналогичными свойствами, но коротким периодом полувыведения (пароксетин, флувоксамин) возможно заменять постепенно, в течение 2-4 дней (Ferentz, 2007; Ястребов, 2007) (рис. 6).
Рис. 6. Способность различных АД ингибировать активность изоэнзимов системы цитохрома CYP450.
Не меньшую значимость представляет вопрос о правильной квалификации конкретного варианта СПП АД в случае, если врач имеет дело с уже манифестировавшими симптомами. Разработанные в настоящее время диагностические критерии носят сугубо предварительный характер и не учитывают всего спектра этих состояний (табл. 3). Тем не менее их использование для оценки состояния пациента позволяет «отсечь» большинство случаев так называемого «истинного» ухудшения состояния и, таким образом, избежать необходимости удлинения сроков АД-терапии. При чрезмерной выраженности симптомов отмены может оказаться целесообразным краткосрочный курс корректирующей терапии одним из АД с низким потенциалом развития СПП АД.
Таблица 3.
Предварительные критерии СПП АД*
| Критерий А |
| Прекращение приема или снижение дозировки препарата группы СИОЗС, принимаемого непрерывно в течение не менее 4 нед |
| Критерий Б |
| Наличие 2 или более из перечисленных симптомов, развивающихся в течение от 1 до 10 дней, в соответствии с временными рамками, указанными в критерии А: |
| а) головокружение |
| б) тошнота и/или рвота |
| в) головная боль |
| г) сонливость |
| д) тревога и/или ажитация |
| е) парестезии (покалывание, онемение или ощущение «электрических разрядов») на коже головы и конечностей |
| ж) тремор |
| з) повышенное потоотделение |
| и) инсомния |
| к) раздражительность |
| л) диарея |
| Критерий В |
| Симптомы, указанные в критерии Б, вызывают значительный дистресс и нарушения в социальной, профессиональной и других областях деятельности |
| Критерий Г |
| Эти симптомы не вызваны общемедицинским состоянием или непосредственными физиологическими эффектами других веществ (лекарственными или злоупотребляемыми), которые в течение недавнего времени стали применяться, или их применение было прекращено, или изменилось дозирование |
| Критерий Д |
| Настоящее расстройство не может быть объяснено в рамках обострения, ухудшения или рецидива психического расстройства, по поводу которого был назначен препарат группы СИОЗС |
Заключение
Способность большинства современных АД провоцировать появление ряда нарушений в связи с прекращением их приёма является проблемой, привлекающей внимание как клиницистов и фармакологов, так и физиологов. Значительное число публикаций, содержащих не только теоретические предположения, но и самые разнообразные количественные и категориальные характеристики этих состояний к настоящему времени не позволяют сформировать единую и непротиворечивую картину данного феномена. К сожалению, к настоящему времени существует достаточно выраженный разрыв между данными фармакологических исследований (преимущественно полученных в экспериментах на животных) и реальными клиническими показателями. В частности, пока отсутствует объяснение, какие фармакокинетические и фармакодинамические характеристики препарата могут определять его потенциал в отношении СПП АД. Заполнение этого разрыва с выработкой качественной теоретической базы потребует совместных усилий исследователей-фармакологов и клиницистов и безусловно должно помочь решению вопроса о коррекции рассматриваемых нарушений. Другой важной проблемой является выработка критериев для диагностики и оценки СПП АД. Как мы упоминали выше, существуют серьёзные предпосылки считать, что часть таких случаев «ускользает» от внимания врача, в результате их квалификации в качестве ухудшения основного психопатологического состояния. Мы предполагаем, что не всегда возможно провести разграничения ухудшения состояния от возникновения СПП АД, однако считаем, что учёт фармакологического анамнеза при квалификации состояния в любом случае должен помочь в определении факторов, определивших возникновение ухудшения. Аналогичным образом, отсутствие понятия СПП АД (как и целого ряда «рикошетных» расстройств в отношении других препаратов) в современных классификациях на наш взгляд «маскирует» эту проблему и оставляет её вне внимания большинства клиницистов. Также отметим, что терапевтические рекомендации, постулируемые большинством современных руководств, выработанные более 30 лет назад и формально переработанные под характеристики современных АД требуют своего пересмотра. Один из вариантов нового подхода к коррекции СПП АД предложен нами в настоящей публикации. Последующее накопление данных, принятие единых диагностических критериев этого нарушения и определение возможных корреляций его возникновения и клинической картины со всем спектром характеристик конкретных препаратов и особенностей их применения позволят уточнить рекомендации по их предотвращению и терапии, носящие в настоящее время лишь предварительный характер.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ