что значит тахикардия сердца у ребенка
Синусовая тахикардия у ребенка
Синусовая тахикардия у ребенка — это повышение частоты сердечных сокращений на 10-60% от возрастной нормы вследствие нарушения работы синоатриального узла. У грудничков патология проявляется плачем и беспокойством, отказом от еды, изменением цвета кожных покровов. Старшие дети предъявляют жалобы на слабость и головокружение, сердцебиение, дискомфорт в предсердечной области. С диагностической целью ребенку назначают инструментальные методы (ЭКГ, Эхо-КГ, КТ сердца) и анализы крови. Лечение включает антиаритмическую и кардиометаболическую терапию, в осложненных случаях применяют интервенционные и хирургические вмешательства.
МКБ-10
Общие сведения
Проблема нарушений сердечного ритма, к которым относится синусовая тахикардия, остро стоит в современной детской кардиологии. Это обусловлено трудностью ранней диагностики патологии, разнообразием и атипичностью клинической симптоматики, возможностью бессимптомного течения. Частота встречаемости аритмии составляет 22,5 случая на 100 тыс. детского населения, а синусовая тахикардия занимает первое место среди всех видов расстройств ритма. Чаще всего болезнь регистрируется у детей до 1 года, в возрасте 5-8 лет и у подростков 12-16 лет.
Причины
В большинстве случаев в детском возрасте наблюдается физиологическая тахикардия. Она развивается у ребенка при сильном стрессе, после обильного приема пищи, при физической нагрузке и пребывании в жарком помещении. Для нее характерно быстрое восстановление ЧСС после ликвидации провоцирующего фактора и отсутствие неблагоприятных изменений кардиоваскулярной системы. Патологические причины синусовых нарушений ритма делятся на 2 группы:
Этиология синусовой тахикардии зависит от возраста ребенка. У детей 1-го года жизни основной причиной выступают врожденные пороки (аномалия Эбштейна, дефект межпредсердной перегородки) и перинатальные повреждения сердца. У дошкольников и школьников в равной степени выявляются органические и внесердечные факторы. У подростков преобладают экстракардиальные факторы, что связано с половым созреванием и нейрогуморальными изменениями в организме.
Патогенез
Патофизиологической основой заболевания служат нарушения функционирования и автоматизма синоатриального узла (СА). Они возникают при морфологических изменения в электрической системе сердца либо при негативных нейрогуморальных воздействиях. Ученые называют 2 основных механизма формирования синусовой тахикардии: повышенный автоматизм синусового узла и увеличение влияния симпатических нервных волокон.
Гемодинамические изменения на ранней стадии расстройства носят компенсаторный характер — возрастает минутный объем кровообращения и усиливается кровоток в венечных сосудах. При длительном существовании синусовой тахикардии и повышении ЧСС более чем на 50% от нормы у ребенка наблюдается сокращение диастолы. В результате этого коронарный кровоток снижается, миокард страдает от дефицита кислорода и энергетических молекул.
Классификация
Расстройство относят к наджелудочковой аритмии согласно локализации нарушений ритма. Она может быть врожденной и приобретенной, первичной (идиопатической) и вторичной, возникающей как симптом кардиоваскулярных болезней. Для клинической оценки тяжести синусовой тахикардии у ребенка используют деление на 3 стадии по уровню ЧСС:
Симптомы
Клинические проявления широко варьируют в зависимости от причины заболевания и возраста ребенка. Синусовая тахикардия у новорожденных и грудничков не имеет патогномоничных симптомов. В момент учащения сердцебиения ребенок становится беспокойным, громко плачет, отказывается от еды. Заметны бледность кожи и повышенная потливость. Изредка отмечаются рвота, задержка мочеиспускания. Когда физиологический ритм восстанавливается, состояние приходит в норму.
Синусовую тахикардию в дошкольном и младшем школьном возрасте также сложно заметить, поскольку у ребенка обычно отсутствуют жалобы либо он не может описать свое состояние. Родители замечают, что дети становятся вялыми, у них резко меняется настроение, пропадает желание играть и учиться. Некоторые школьников беспокоит дискомфорт в груди слева, головокружение и головные боли.
Наиболее яркая клиническая картина синусовой тахикардии встречается у пациентов пубертатного возраста, особенно у девочек, которые отличаются эмоциональной лабильностью. Подростки жалуются на дискомфорт в грудной клетке слева и чувство ускоренного сердцебиения, неприятное ощущение биения в ушах, резко появившуюся головную боль. Наблюдается слабость, учащается дыхание, кожа краснеет или бледнеет и покрывается потом.
Осложнения
При внезапно начавшемся приступе синусовой тахикардии нарушается кровоснабжение головного мозга, что проявляется предобморочными состояниями и потерей сознания. Изменения гемодинамики негативно сказываются на реологических свойствах крови, поэтому у ребенка существует риск тромбообразования и вероятность летального исхода вследствие педиатрического инсульта.
Самое распространенное последствие запущенной синусовой тахикардии — сердечная недостаточность. Миокард теряет способность к эффективным сокращениям, нарушается центральная и периферическая гемодинамика, нарастают одышка, отеки и другие типичные симптомы. Длительное существование СН чревато отставанием ребенка в физическом и нервно-психическом развитии, а в некоторых случаях происходит инвалидизация.
Диагностика
Признаки синусовой тахикардии у ребенка неспецифичны, поэтому поставить диагноз без осмотра и специальных методов затруднительно. При физикальном обследовании (перкуссии и аускультации прекардиальной области) обращают внимание на расширение границ органа и шумы, которые сигнализируют об органической кардиоваскулярной патологии. Затем назначаются инструментальные и лабораторные исследования:
Лечение синусовой тахикардии у детей
Консервативная терапия
Перед назначением лечения важно четко отдифференцировать физиологическую и патологическую форму синусовой тахикардии. В первом случае медикаменты не используются. Если состояние не сопровождается резким ухудшением самочувствия, нет поводов для беспокойства. Чтобы предотвратить повторные приступы, врач рекомендует избегать стрессовых факторов, нормализовать режим дня и питания.
Купирование выраженной синусовой тахикардии начинают с немедикаментозных вагусных проб — переворот вниз головой на 1-2 минуты, прикладывание холода к лицу, надавливание на корень языка. Действия активизируют парасимпатическую нервную регуляцию и замедляют частоту сердечных сокращений у ребенка. Они наиболее эффективны в первые полчаса после появлений симптомов синусовой тахикардии.
Лечение аритмии состоит из трех направлений. Основное из них — рациональный подбор антиаритмических лекарственных средств, которые в остром периоде вводят парентерально, а затем переходят на пероральный прием медикаментов. Второе направление — прием кардиометаболических препаратов, которые улучшают окислительно-восстановительные и трофические процессы. Третье направление — медикаментозная нормализация вегетативной регуляции.
Антиаритмическая терапия продолжается от 3 месяцев до полугода и отменяется постепенно при условии нормализации ритма и отсутствия у ребенка клинических признаков. Противорецидивное лечение у детей грудного возраста проводится сроком до года и включает нейрометаболические препараты (производные пиридоксина, синтетические аналоги и производные ГАМК). Детский кардиолог обеспечивает динамическое наблюдение за пациентом минимум 3 года.
Хирургическое лечение
Интервенционная терапия синусовых тахикардий показана при неэффективности консервативных методов и наличии выраженных клинических симптомов. Операции проводятся детям старше 1 года. У младенцев интервенционные методы используются только при развитии аритмогенной дисфункции миокарда. Если синусовая тахикардия обусловлена врожденным сердечным пороком, рекомендована его плановая кардиохирургическая коррекция.
Прогноз и профилактика
Наилучшие результаты лечения достигаются при синусовых тахикардиях, которые возникли на первом году жизни ребенка и не вызваны сердечными пороками. У 38,8% симптомы полностью исчезают до 6 месяцев, у 55,3% длятся до 8-10 месяцев и только у 5,9% больных нарушенный ритм сохраняется и на втором году. У детей дошкольного и школьного возраста прогноз определяется тяжестью основной патологии. Профилактика включает устранение кардиальных и экстракардиальных факторов риска.
Тахикардия у детей
Содержание статьи
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
Причинами могут быть:
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
Основные причины повышения значений ЧСС у подростка:
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
Методы диагностики
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Что значит тахикардия сердца у ребенка
«Только сердце больного человека бьется как часы» Джеймс Маккензи, 2010г.
«При помощи пульса можно узнать существование в организме болезни и предвидеть грядущие». Герофил Халкедонский, ок. 335 до н.э.
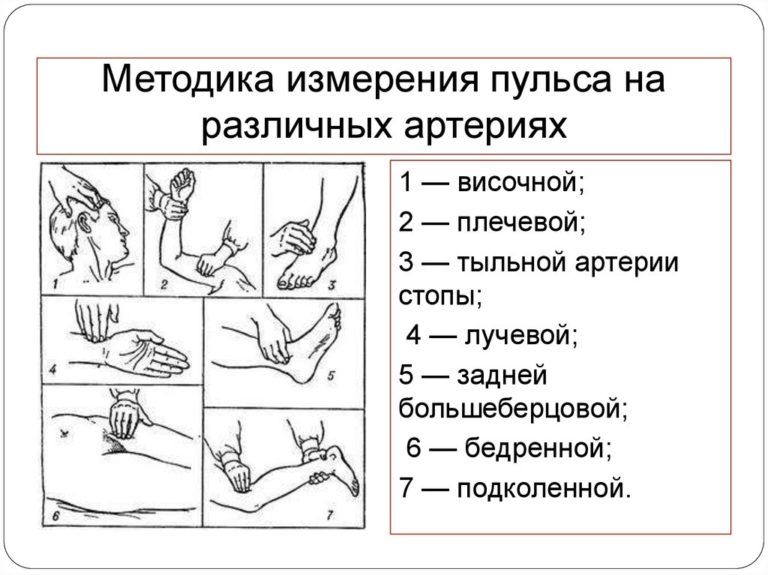
В экстренных ситуациях чаще используют исследование каротидного пульса: на сонной артерии, расположенной в области шеи, ниже подъязычной кости и кнаружи от щитовидного хряща (см.картинку).
При данном методе измерения следует мягко пальпировать артерию, при этом обследуемый должен сидеть или лежать. Чрезмерное сдавление сонных артерий может привести к обмороку или ишемии мозга. Нельзя пальпировать обе сонные артерии одновременно!
Можно научиться считать ЧСС и через фонендоскоп, но в этом случае Вам, скорее всего, понадобится консультация специалиста, так как выслушиваются два тона и надо различать, какой из них первый, по которому собственно ЧСС и считается. Подсчитывается количество колебаний сосудов за 15 секунд и умножается на 4 или за 10 секунд и умножается на 6.
Итак, будем исходить из того, что Вы уже умеете считать пульс у своего малыша.
Учащение ЧСС (тахикардия).
В связи с эластичностью грудной клетки, тонким подкожно-жировым слоем у ребенка, даже при небольшом учащении пульса, можно увидеть вибрацию передней грудной стенки, синхронную с сокращением сердца, что порой пугает родителей. Растущему организму необходим интенсивный обмен веществ, высокая потребность в кислороде. Поэтому, чем младше ребенок, тем ЧСС у него выше. Это знают все. Но где та граница, превышение которой уже нормой не является – это важный вопрос, вызывающий у многих родителей волнение.
Нормы ЧСС в покое и после нагрузки разные. Нагрузкой для грудного ребенка является кормление, плач, двигательная активность. Для более старших – ходьба, бег, сильные эмоции (как положительные, так и отрицательные).
Нормы ЧСС у детей в покое.
В таблице N1 представлено процентильное распределение ЧСС по возрастам – от 25‰ до 75‰ – это норма. От 75‰ до 98‰ – тахикардия, выше 98‰ – выраженная тахикардия, которая, как правило, всегда патологическая.
ЧСС после нагрузки определяется по формуле: (220-возраст) х 0,85.
Например, для 3-х летнего малыша это (220-3)х0,85 = 184 удара в минуту (для сравнения – в покое допускается до 137). Для самых дотошных родителей: если Вы посчитали и получили цифру, превышающую указанные нормы на 1-5 ударов, не стоит волноваться. Кроме того, Вы могли ошибиться, есть смысл измерить несколько раз. Все нормы – это усредненные величины и небольшое отклонение вполне допустимо. Кроме цифры, которую Вы получили при подсчете пульса, обязательно учитывается общее состояние ребенка: если он активный, веселый, с нормальным цветом кожных покровов, поводов для беспокойства, вероятнее всего, нет.
Кроме частоты пульса, многие родители обращают внимание на его ритмичность. Неритмичность пульса у ребенка, связанная с дыханием, является нормой. Если Вы можете попросить малыша задержать ненадолго дыхание, то пульс сразу становится ритмичнее.
NB! Если пульс значительно (на 10-20 и более ударов) превышает норму, если его неритмичность не связана с дыханием, ребенок бледный, вялый, носогубный треугольник серый, одышка – это повод обратиться к врачу.
Регистрация патологически учащенного пульса не обязательно связана с проблемами сердечно-сосудистой системы, но и патологией других внутренних органов, особенно ЖКТ и эндокринной системы. В рутинной практике, чаще всего, это дебют какого-то острого инфекционного заболевания, которое еще не проявило себя.
Урежение ЧСС (брадикардия). Как практикующий педиатр и кардиолог могу сказать, что на протяжении последних 10 лет число детей с пульсом реже средних показателей значительно увеличилось. Доказательной базы этого явления в доступной мне медицинской литературе нет, поэтому могу только предположить, что это может быть результатом повальной гиподинамии, увлечении гаджетами, о чем мы поговорим в отдельной беседе.
Если выявлен редкий пульс, это повод обратиться к детскому кардиологу. Но не удивляйтесь, если врач вместо ожидаемого Вами лечения посоветует больше двигаться, пребывать на открытом воздухе и контролировать данную ситуацию.? Иногда назначаются препараты, но их эффективность не доказана. Учитывая, что с возрастом пульс физиологически должен становиться реже, то у ребенка с брадикардией возможно его патологическое урежение, которое нельзя упустить.
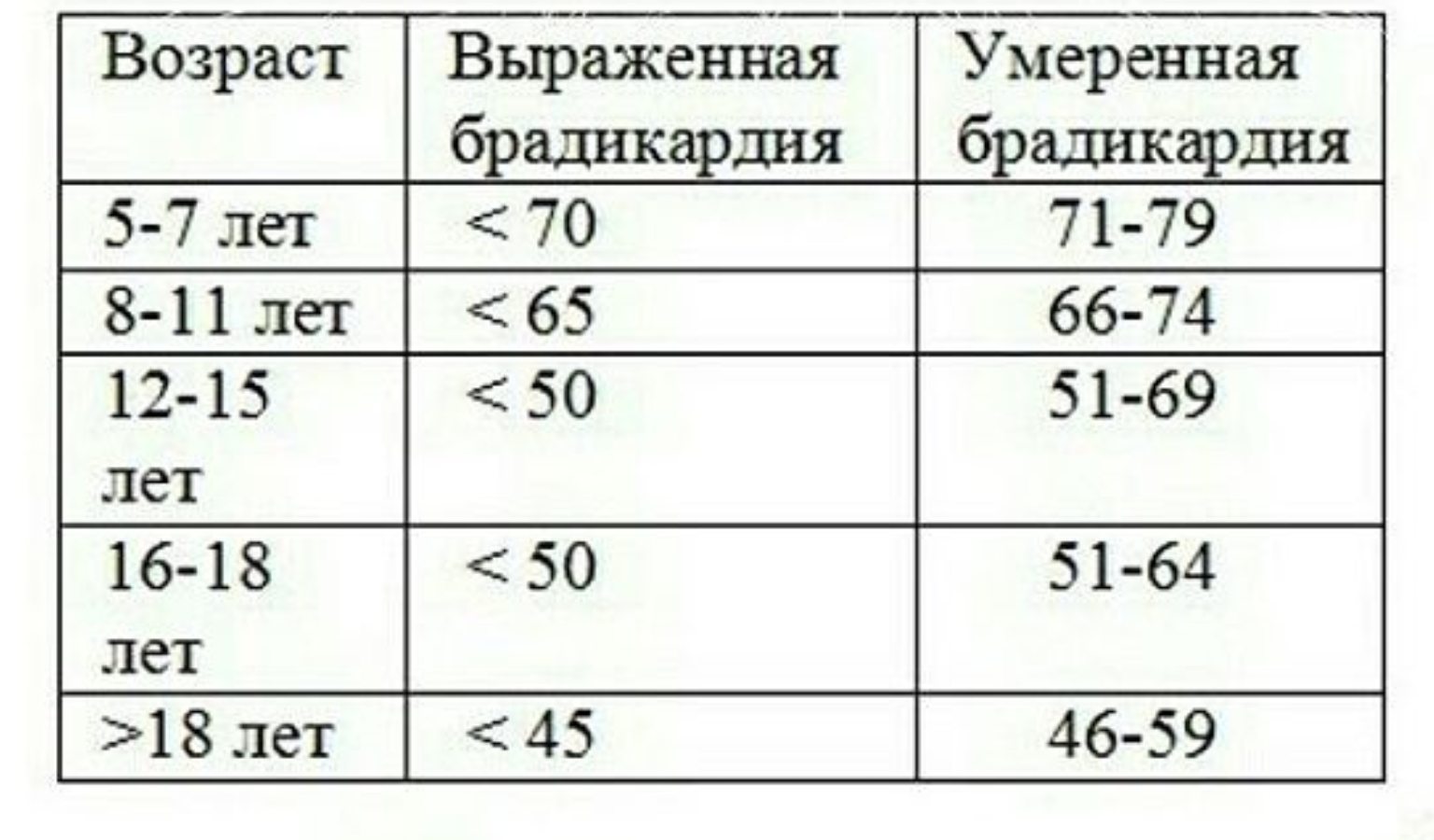
Детей с редким пульсом часто беспокоят головные боли, головокружение, повышенная утомляемость, плохая переносимость физической нагрузки. Границы умеренной и выраженной брадикардии представлены в таблице N2.
NB! : Обморок (синкопе) или предобморок (пресинкопе) – это повод к немедленному обращению за медицинской помощью. Большинство таких ситуаций, особенно в подростковом возрасте не опасны, но есть ряд патологических состояний, которые нуждаются в немедленном лечении.
Таблица N2. Интерпретация изменения ЧСС (уд/мин) у детей 5-18 лет (протокол ЦСССА ФМБА России)
Несколько слов о современных возможностях инструментальной регистрации пульса:
1. Стандартная ЭКГ, известная всем, ограничена 30-40 секундами регистрации, но в связи с простотой и доступностью незаменима в данном вопросе.
2. Суточное (Холтеровское) мониторирование (ХМ) ЭКГ дает информацию о каждом биении сердца в течение суток, его изменчивости в период сна и бодрствования, нагрузки и покоя. Одновременно ведется дневник наблюдения и, если он достаточно информативен, можно доказать или отвергнуть связь жалоб с изменениями на ЭКГ. Это «золотой стандарт» диагностики нарушений ритма сердца и проводимости в любом возрасте, начиная с рождения. Очень важно знать, что нормы, определяемые в покое, значительно отличаются от норм для суточного мониторирования, так как за сутки допускается больший диапазон изменений. Их приводить не буду, так как они – удел специалистов.
3. Наружные мониторы, так называемые Event recorder (регистраторы событий) – могут быть прикреплены к иповерхности тела от 7 до 28 дней, при этом для регистрации ЭКГ необходимо нажимать на кнопку, когда есть симптомы.
4. Ривил (Reveal) – имплантируемый под кожу прибор, напоминающий флешку – используются, если есть угрожающие симптомы, но на ХМ ЭКГ ничего не удается зарегистрировать. Такой прибор может находится под кожей до двух лет.
При регистрации редкого пульса на ЭКГ бывает полезным проведение пробы с физической нагрузкой, когда ЭКГ регистрируется в покое (лежа), после нагрузки 30 приседаний в течение 20 секунд) и через 3 минуты после нагрузки. Простая, но очень информативная проба: если пульс увеличивается адекватно нагрузке, своевременно восстанавливается и нет патологических изменений на ЭКГ, то поводов для беспокойства, как правило, нет. Тест с нагрузкой можно проводить и на специальных приборах – тредмил-тесте, велоэргометре и др..
Статью подготовил кардиолог медицинского центра «ТИГРЕНОК» Конопко Н.Н.
Клинические варианты и частота возникновения суправентрикулярных тахикардий у детей
Суправентрикулярные (наджелудочковые) тахикардии (СВТ) составляют 95% от всех тахикардий у детей и чаще носят пароксизмальный характер. В большинстве случаев СВТ не являются жизнеопасными нарушениями ритма, но могут сопровождаться жалобами на резкое ухудш
.jpg)
Под термином «суправентрикулярная тахикардия» понимают три и более последовательных сокращений сердца с частотой, превышающей верхнюю границу возрастной нормы у детей и более 100 уд./мин у взрослых, если для возникновения и поддержания тахикардии требуется участие предсердий или атриовентрикулярного (АВ) соединения.
К СВТ относят тахикардии, возникающие выше бифуркации пучка Гиса, а именно — в синусовом узле, миокарде предсердий, АВ-соединении, стволе пучка Гиса, исходящие из устьев полых вен, легочных вен, а также связанные с дополнительными проводящими путями.
Суправентрикулярные тахикардии являются частой формой нарушения ритма сердца у детей и взрослых. Распространенность пароксизмальных СВТ в общей популяции составляет 2,25 случая на 1000 человек, при этом в год возникает 35 новых случаев на каждые 100 000 населения [1]. Частота встречаемости СВТ у детей по данным различных авторов значительно варьирует и составляет от 1 случая на 25 000 детей до 1 случая на 250 детей [2, 3].
В практической деятельности удобно пользоваться клинико-электрофизиологической классификацией СВТ, в которой систематизированы отдельные нозологические формы тахикардий с указанием их локализации, электрофизиологического механизма, различных подтипов и вариантов клинического течения [4].
Клинико-электрофизиологическая классификация суправентрикулярных тахикардий у детей:
I. Клинические варианты СВТ:
1. Пароксизмальная тахикардия:
2. Хроническая тахикардия:
II. Клинико-электрофизиологические виды СВТ:
1. Синусовые тахикардии:
2. Предсердные тахикардии:
3. Тахикардии из АВ-соединения:
4. Тахикардии c участием дополнительных проводящих путей (синдром Вольфа–Паркинсона–Уайта (WPW), атриофасцикулярный тракт и др. дополнительных путей проведения (ДПП)):
По характеру течения тахикардии делятся на пароксизмальные и хронические. Пароксизмальная тахикардия имеет внезапное начало и окончание приступа. Приступы тахикардии считают устойчивыми, если они продолжаются более 30 секунд, и неустойчивыми, если их продолжительность составляет менее 30 секунд. Клиническая картина пароксизмальной тахикардии достаточно разнообразна. У детей первого года жизни во время приступа тахикардии может наблюдаться беспокойство, вялость, отказ от кормления, потливость во время кормления, бледность. У детей младшего возраста приступы тахикардии могут сопровождаться бледностью, слабостью, потливостью, сонливостью, болями в грудной клетке. Кроме того, дети достаточно часто эмоционально и образно описывают приступы, например как «сердце в животике», «прыгающее сердце» и т. д. Дети школьного возраста обычно могут рассказать о всех клинических проявлениях приступа тахикардии. Часто приступы тахикардии провоцируются физической и эмоциональной нагрузкой, однако могут возникать и в покое. На вопрос о частоте ритма сердца во время приступа тахикардии дети и их родители обычно отвечают, что пульс «не сосчитать», «не поддается подсчету». Иногда приступы тахикардии протекают с выраженной клинической картиной, сопровождаются слабостью, головокружением, потемнением в глазах, синкопальными состояниями, неврологической симптоматикой. Потеря сознания возникает у 10–15% детей с СВТ, обычно сразу после возникновения пароксизма тахикардии или во время длительной паузы ритма после его прекращения.
Хроническая тахикардия не имеет острого начала и окончания приступа, она затягивается на длительное время и может длиться годами. Хронические тахикардии разделяют на постоянные (непрерывные) и постоянно-возвратные (непрерывно-рецидивирующие). О постоянном характере тахикардии говорят, если она составляет большую часть времени суток и представляет собой непрерывную тахикардическую цепь. При постоянно-возвратном типе тахикардии ее цепи прерываются периодами синусового ритма, однако тахикардия также может занимать значительную часть времени суток. Такое деление хронической тахикардии на две формы несколько условно, однако имеет определенное клиническое значение, т. к. чем больше времени суток занимает тахикардия и чем больше при этом частота сердечного ритма, тем выше риск развития у ребенка вторичной аритмогенной кардиомиопатии и прогрессирующей сердечной недостаточности. Достаточно часто хронические формы СВТ протекают без отчетливой симптоматики и диагностируются уже после появления первых признаков сердечной недостаточности.
В большинстве случаев при СВТ комплексы QRS узкие, но при аберрантном проведении импульса могут расширяться. Частота сердечных сокращений (ЧСС) во время тахикардии зависит от возраста детей. У новорожденных и детей первых лет жизни ЧСС во время пароксизмальной тахикардии обычно составляет 220–300 уд./мин, а у детей более старшего возраста — 180–250 уд./мин. При хронических формах тахикардии ЧСС обычно несколько меньше и составляет 200–250 уд./мин — у детей первых лет жизни и 150–200 уд./мин — в более старшем возрасте.
Предсердные тахикардии у детей чаще носят хронический характер и трудно поддаются медикаментозной терапии, могут привести к появлению застойной сердечной недостаточности, являются самой частой причиной развития вторичной аритмогенной кардиомиопатии. Поэтому, несмотря на относительно небольшую частоту встречаемости, предсердные тахикардии являются серьезной проблемой детской аритмологии. Самый частый вариант предсердной тахикардии — это очаговая (эктопическая) предсердная тахикардия, которая составляет 15% от всех СВТ у детей до одного года и 10% — в возрасте от одного до пяти лет [6].
Очаговая предсердная тахикардия представляет собой относительно регулярный предсердный ритм с частотой, превышающей верхнюю возрастную норму, обычно в пределах 120–300 в минуту. При этом на ЭКГ регистрируются частые зубцы Р несинусового происхождения, располагающиеся перед комплексами QRS. Морфология зубцов P зависит от локализации очага тахикардии. При одновременном функционировании нескольких предсердных источников ритма возникает многоочаговая (многофокусная) предсердная тахикардия. Эта достаточно редкая форма тахикардии хорошо известна под названием «хаотическая предсердная тахикардия». Хаотическая предсердная тахикардия представляет собой нерегулярный предсердный ритм с непрерывно меняющейся частотой от 100 до 400 сокращений в минуту с вариабельным АВ-проведением предсердных импульсов с частотой также нерегулярного желудочкового ритма 100–250 уд./мин. Трепетание предсердий представляет собой правильный регулярный предсердный ритм, обычно с частотой 250–450 сокращений в минуту. При типичном трепетании предсердий на ЭКГ вместо зубцов P регистрируются «пилообразные» волны F с отсутствием изолинии между ними и с максимальной амплитудой в отведениях II, III и aVF. Инцизионные (постоперационные) предсердные тахикардии возникают у 10–30% детей после коррекции врожденного порока сердца (ВПС), при которых проводились хирургические манипуляции в предсердиях. Инцизионные тахикардии могут появляться как в раннем послеоперационном периоде, так и через несколько лет после операции. Они являются серьезной проблемой и во многом определяют смертность после хирургических вмешательств на сердце. Достаточно редко у детей возникает фибрилляция предсердий, которая представляет собой хаотическую электрическую активность предсердий с частотой 300–700 в минуту, при этом на ЭКГ регистрируются различные по амплитуде и конфигурации волны f без изолинии между ними. Фибрилляция предсердий приводит к уменьшению сердечного выброса из-за выпадения предсердной систолы и собственно аритмии. Еще одна грозная опасность фибрилляции предсердий — это риск возникновения тромбоэмболических осложнений.
С АВ-соединением связано возникновение двух различных по электрофизиологическому механизму и клиническому течению тахикардий: АВ узловой реципрокной тахикардии и очаговой тахикардии из АВ-соединения. Пароксизмальная АВ узловая реципрокная тахикардия составляет 13–23% от всех СВТ [2, 6]. Причем заболеваемость этой формой тахикардии увеличивается с возрастом — от единичных случаев у детей младше двух лет до 31% от всех СВТ у подростков [6, 7]. В основе возникновения данной тахикардии лежит разделение АВ-соединения на зоны быстрого и медленного проведения импульса, которые называют «быстрым» и «медленным» путями АВ-соединения. Эти пути формируют круг re-entry, и в зависимости от направления движения импульса различают типичную и атипичную формы АВ узловой реципрокной тахикардии. Очаговая тахикардия из АВ-соединения связана с возникновением очагов патологического автоматизма или триггерной активности в области АВ-соединения и встречается достаточно редко.
Самым частым вариантом СВТ у детей во всех возрастных группах является пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения (ДАВС), которая является клиническим проявлением синдрома WPW. Этот вид тахикардии в половине случаев возникает именно в детском возрасте, составляет до 80% от всех СВТ у детей в возрасте до одного года и 65–70% — в более старшем возрасте [6, 8].
При ортодромной АВ реципрокной тахикардии импульс антероградно (от предсердий к желудочкам) проводится через АВ-узел, а ретроградно (от желудочков к предсердиям) возвращается через ДПП. На ЭКГ регистрируется тахикардия с узкими комплексами QRS. У детей первого года жизни частота сердечного ритма во время тахикардии обычно составляет 260–300 уд./мин, у подростков меньше — 180–220 уд./мин. Приступы тахикардии могут начинаться как в покое, так и быть связаны с физической и эмоциональной нагрузкой. Начало, как и окончание приступа, всегда внезапное. Клиническая картина определяется возрастом ребенка, частотой сердечного ритма, длительностью приступов. При более редком варианте — антидромной АВ реципрокной тахикардии антероградно импульс проводится по ДПП, а возвращается через АВ-узел. При этом на ЭКГ регистрируется тахикардия с широкими, деформированными комплексами QRS.
Мы проанализировали частоту встречаемости различных видов тахикардий у 525 детей с СВТ, обследованных за период 1993–2010 гг. в отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции СПб ГУЗ «Городская клиническая больница № 31» (таблица).
Патологические формы синусовой тахикардии были диагностированы у 25 (4,7%) детей, предсердные тахикардии — у 75 (14,3%) детей, тахикардии из АВ-соединения — у 163 (31,1%) детей, тахикардии с участием ДПП — у 262 (49,9%) детей. По характеру течения у 445 (84,8%) детей имелась пароксизмальная тахикардия, у 80 (16,2%) — хроническая тахикардия. Следует отметить, что функциональная синусовая тахикардия входит в классификацию СВТ, но не учитывается при анализе структуры СВТ из-за абсолютного превалирования над другими формами тахикардий, ведь она наблюдается у каждого ребенка с нормальной функцией синусового узла, например, во время физической активности или эмоциональной нагрузки.
У 257 (48,9%) детей имелся синдром WPW и как клиническое проявление его — пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения.
У 157 (29,9%) детей была диагностирована АВ узловая реципрокная тахикардия: у 149 — типичная форма, у 8 — варианты атипичной формы. У 6 (1,1%) детей имелась хроническая очаговая тахикардия из АВ-соединения.
У 75 (14,3%) детей наблюдались различные варианты предсердных тахикардий: хроническая очаговая предсердная тахикардия у 36 детей, пароксизмальная очаговая предсердная тахикардия — у 15 детей, инцизионная предсердная тахикардия — у 2 детей, фибрилляция предсердий — у 11 детей, трепетание предсердий — у 9 детей, хаотическая предсердная тахикардия — у 2 детей. У 2 (0,4%) детей имелась синоатриальная реципрокная тахикардия, у 23 (4,4%) — хроническая синусовая тахикардия.
Учитывая, что в Санкт-Петербурге подавляющее число детей с тахикардиями проходило обследование в нашем центре, можно представить примерную эпидемиологическую ситуацию в городе по СВТ. В Санкт-Петербурге проживает 800 тыс. детей. В год обращалось примерно 32 ребенка с новыми случаями СВТ, что составило 1 случай на 25 000 детей.
С 2000 г. по 2010 г. в течение каждого года первичное обследование проходили от 14 до 28 детей с синдромом WPW (в среднем 19,4 ± 4,2 ребенка) и от 8 до 16 детей с пароксизмальной АВ узловой реципрокной тахикардией (в среднем 10,7 ± 2,8 ребенка). Из расчета на детское население Санкт-Петербурга в год выявлялось в среднем 2 новых случая синдрома WPW и 1 случай пароксизмальной АВ узловой реципрокной тахикардии на 80 000 детей.
Таким образом, суправентрикулярные тахикардии у детей имеют множество клинико-электрофизиологических вариантов. Первое место по частоте встречаемости занимает синдром WPW, второе — пароксизмальная АВ узловая реципрокная тахикардия, третье — предсердные тахикардии. По данным нашего исследования суправентрикулярные тахикардии у детей имели следующую структуру: по локализации возникновения: 4,7% — синусовые тахикардии, 14,3% — предсердные тахикардии, 31,1% — тахикардии из АВ-соединения, 49,9% — тахикардии с участием ДПП; по клиническому течению: 84,8% — пароксизмальные тахикардии, 15,2% — хронические тахикардии. Пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения (синдром WPW) составила 48,9% от всех СВТ и 57,8% от пароксизмальных форм СВТ. Систематизация различных форм тахикардий у детей имеет большое клиническое значение, так как позволяет ориентироваться в их разнообразии и помогает провести последовательный дифференциальный диагноз. Точная верификация типа тахикардии играет определяющую роль в прогнозировании течения заболевания, выборе антиаритмической терапии и оценке эффективности и безопасности катетерной аблации.
Литература
Т. К. Кручина*, **, кандидат медицинских наук
Г. А. Новик***, доктор медицинских наук, профессор
Д. Ф. Егоров*, ****, доктор медицинских наук, профессор
*НИЛ хирургии аритмий у детей ФГУ «ФЦСКЭ им. В. А. Алмазова», **СПб ГУЗ «Городская клиническая больница № 31», ***СПбГПМА, ****НИЦ СПб ГМУ им. академика И. П. Павлова, Санкт-Петербург

_500.gif)