что значит жировая клетчатка грудного сегмента дифференцирована
Дегенеративные изменения позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Дегенеративно-дистрофические заболевания позвоночника проявляются структурными и функциональными изменениями системы элементов позвоночных двигательных сегментов. В процесс могут быть вовлечены межпозвонковые диски, концевые пластины, фасеточные суставы, а в запущенных стадиях — позвоночный канал и спинной мозг. Симптомы вариативны, зависят от локализации, стадии заболевания. Диагностика подразумевает проведение КТ, МРТ. Лечение консервативное, в сложных случаях при деструкции позвонков, образовании грыж — оперативное.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дегенеративных изменений позвоночника
Дегенеративно-дистрофические изменения позвоночного столба всегда вторичны и являются реакцией на механическую травму или нарушение обмена веществ. Дистрофия позвоночника может быть вызвана метаболическими причинами:
Симптомы дегенеративных изменений позвоночника
Клинические проявления поражения позвоночно-двигательных сегментов многообразны, зависят от отдела позвоночника, вовлечения нервно-сосудистых пучков. Симптомы включают:
Стадии развития дегенеративных изменений позвоночника
Остеохондроз — наиболее часто встречающаяся форма дегенеративного поражения позвоночного столба. На начальной стадии болезни изменения развиваются в пульпозном ядре. Структура утрачивает эластичность, теряет воду, что приводит к травматизации гиалиновых пластинок и прилегающих участков тел позвонков. По мере прогрессирования дегенерации появляются трещины, разрывы пластинок (узелки Шморля) и фиброзного кольца (протрузии и грыжи дисков). Другие компоненты — тела позвонков, связки, суставы — со временем вовлекаются в процесс с развитием остеосклероза.
Суставные поверхности смещаются, постепенно появляются подвывихи фасеточных суставов — остеоартроз (реберно-поясничный артроз). Дистрофические изменения в телах позвонков и последующее разрушение в терминальной стадии заболевания инициируют искривление позвоночного столба, стеноз канала.
Как диагностировать
После оценки жалоб и анамнеза дегенеративные изменения позвоночника подтверждают с помощью тестов визуализации, проводят:
Компьютерную томографию. КТ показывает патологию костных структур:
Магнитно-резонансное сканирование. МРТ визуализирует изменения мягких тканей и помогает обнаруживать:
Нейромиографию. НМГ назначают для исключения неврологической природы симптомов
Что значит жировая клетчатка грудного сегмента дифференцирована
Челябинский областной клинический онкологический диспансер
Кафедра пластической и эстетической хирургии, косметологии и клеточных технологий ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздравсоцразвития России
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
МАУЗ ОЗП «Городская клиническая больница», Челябинск, Россия
Биологическая характеристика жировой ткани
Журнал: Пластическая хирургия и эстетическая медицина. 2019;(2): 33-42
Васильев В. С., Мантурова Н. Е., Васильев С. А., Терюшкова Ж. И. Биологическая характеристика жировой ткани. Пластическая хирургия и эстетическая медицина. 2019;(2):33-42.
Vasil’ev V S, Manturova N E, Vasil’ev S A, Teryushkova Zh I. Biological features of adipose tissue. Plastic Surgery and Aesthetic Medicine. 2019;(2):33-42.
https://doi.org/10.17116/plast.hirurgia201902133
Челябинский областной клинический онкологический диспансер
Жировая ткань представляет собой биологически активную субстанцию. Помимо депонирования энергетических запасов и участия в формировании контуров тела, определяющих внешний вид человека, жировая ткань является ключевым компонентом системы терморегуляции, оказывает регулирующее влияние на иммунную систему, секретирует большое количество биологически активных веществ. Жировая ткань является динамически функционирующим эндокринным органом, высвобождающим ряд гормонов, напрямую взаимодействующих с гипоталамусом. Стволовые клетки жировой ткани обладают высоким дифференцировочным потенциалом. Они могут дифференцироваться в клетки хрящевой, нервной, костной, мышечной, кардиальной, сосудистой, эндокринной, печеночной, гемопоэтической тканей. Эти свойства стволовых клеток жировой ткани открывают широкие возможности их клинического применения не только по косметическим, но и по реконструктивным показаниям. Доступность жировой ткани для забора из организма человека позволяет рассматривать ее в качестве перспективного субстрата для регенеративной медицины и тканевой инженерии.
Челябинский областной клинический онкологический диспансер
Кафедра пластической и эстетической хирургии, косметологии и клеточных технологий ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздравсоцразвития России
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
МАУЗ ОЗП «Городская клиническая больница», Челябинск, Россия
Введение
Жировая ткань является биологической субстанцией, вызывающей всевозрастающий научный интерес. В течение продолжительного времени функция жировой ткани сводилась к сохранению энергетических запасов организма, получаемых с пищей. Однако оказалось, что жировая ткань секретирует молекулы, напрямую взаимодействующие с головным мозгом, и является компонентом иммунной системы. Эта ткань формирует форму человеческого организма, определяя сексуальную привлекательность, тем самым выполняя еще и социальную функцию. Большинство исследований жировой ткани было проведено на животных, что не позволяет экстраполировать эти данные на человека. Доступность жировой ткани для забора из организма человека открывает широкие возможности ее применения в качестве субстрата для клеточной терапии по различным показаниям.
Различают две разновидности жировой ткани человека: коричневую жировую ткань (brown adipose tissue — BAT) — КЖТ и белую жировую ткань (white adipose tissue — WAT) — БЖТ. Эти две разновидности выполняют различные функции, но по содержанию запасов итрацеллюлярного триглицерида относятся к жировой ткани [1, 2]. КЖТ участвует в механизме выработки энергии для организма, в то время как БЖТ имеет несколько функций: обеспечение термосбережения; определение формы тела, что особенно важно для сексуальной привлекательности женщин; сбережение энергии; амортизация при механических ударах; выполнение эндокринной функции; заполнение свободных пространств организма; облегчение скольжения мышц при их движении. КЖТ и БЖТ обычно не имеют четких границ, а существуют в виде смешанной субстанции [1, 3]. У женщин и мужчин с нормальной комплекцией жировая ткань составляет 22 и 15% от массы тела соответственно. Жировая ткань широко распространена по всему организму, при этом существуют различия в ее распределении у мужчин и женщин. Количество жировой ткани в организме может изменяться в зависимости от особенностей питания и энергозатрат. При поступлении в организм избыточной энергии жировая ткань может образовывать вокруг кровеносных сосудов недифференцированные клетки. На начальной стадии адипогенеза клетки не содержат жировых включений. Затем в стадии жировой пролиферации происходит аккумуляция жира, и преадипоциты дифференцируются в адипоциты с формированием островков жировой ткани. Если адипоцит теряет свою массу (в результате голодания и потери массы тела), клетка становится морфологически неравномерной, с увеличенными митохондриями в цитоплазме. Эти потерявшие жировое наполнение адипоциты (постадипоциты) окружены плотным коллагеновым матриксом, который может вызвать фиброз жировой ткани. Дольки жировой ткани окружаются соединительной тканью с формированием капсулы. Коллагеновая фрагментация продолжается до тех пор, пока каждый адипоцит не будет окружен коллагеновым матриксом (scaffold). Соединительнотканные перегородки внедряются в жировую ткань и разделяют ее на несколько более мелких фрагментов [1, 3].
Жировая ткань имеет два типа нервных волокон: симпатические и чувствительные. Доказано, что симпатическая иннервация подавляет увеличение количества жировых клеток. Это может служить подтверждением связи некоторых синдромов ожирения со сниженной симпатической иннервацией [1, 3]. У мышей и крыс не обнаружено парасимпатической иннервации жировой ткани [4]. Прямая нейронная связь между паравентрикулярными ядрами гипоталамуса и жировой тканью установлена только в придатке яичка [5]. Такая же прямая гипоталамическая связь существует с печенью, что может обеспечивать контроль за метаболическими процессами в организме. Если учесть, что гипоталамус имеет множественные нейронные связи с другими отделами головного мозга, можно понять возможность непредсказуемых биологических взаимодействий. В межлопаточной области хомяков обнаружены прямые нейронные пути между центральной нервной системой и КЖТ. Нейроны средней преоптической области, гипоталамические ядра, вентромедиальные гипоталамические ядра, супрахиазматические и латеральные гипоталамические ядра соединяются с межлопаточной КЖТ через пути спинномозговых волокон, а также со стволом головного мозга, средним и передним мозгом [2].
В зависимости от анатомической локализации жировая ткань демонстрирует различные свойства. Основная масса ткани локализуется в двух отделах: подкожном слое и сальнике. Этот массив ткани легко увеличивается или уменьшается в зависимости от питания. Половые различия также влияют на количество и распределение жировой ткани. В то же время некоторые фрагменты жировой ткани, такие как периокулярные, ладонные, подошвенные, не вовлечены в метаболический процесс организма и их масса не изменяется даже в результате строгого поста. [1, 3]. Самые маленькие адипоциты, которые располагаются в брыжейке, наименее чувствительны к адреналину. Жировая ткань брыжейки имеет более богатые иннервацию и кровоснабжение. Кровоснабжение жировой ткани меняется в зависимости от индекса массы тела (ИМТ). Сердечный выброс в жировую ткань варьирует от 3—7% у худых людей, до 15—30% — при выраженном ожирении. Такое увеличение сердечного выброса может вызывать гемодинамические эффекты с возможным развитием кардиомегалии и выраженной сердечной недостаточности. Процентное содержание макрофагов в ткани также зависит от ИМТ: с увеличением массы тела увеличивается количество макрофагов, которые фагоцитируют жировые фрагменты погибших адипоцитов.
Адипоциты БЖТ содержат одну большую каплю жира в каждой клетке. Эта капля не имеет четкой дифференцировки, но у нее есть однослойная мембрана, отделяющая ее от цитоплазмы. Клетки бывают круглой или полигональной формы, и их размер варьирует от 25 до 200 мкм. Они содержат много органелл, однако трудноразличимы на фоне крупного жирового фрагмента, который выдавливает внутриклеточные структуры вместе с ядром к периферии, где они находятся в тонкой прослойке цитоплазмы под плазмолеммой. В процессе гистологической обработки жировой фрагмент исчезает, оставляя пустое пространство, которое под микроскопом визуализируется как кольцо. Большое скопление пиноцитотических везикул расположено возле плазматической мембраны. Для прокраски адипоцитов используют Sudan III или Scarlet Red staining. БЖТ содержит множество сосудов, обычно каждый адипоцит контактирует с кровеносным сосудом. Жировая ткань представлена зрелыми адипоцитами, преадипоцитами, постадипоцитами, мезенхимальными стволовыми клетками, клетками эндотелия, перицитами, мастовскими клетками, макрофагами, фибробластами, циркулирующими кровяными клетками, ретикулоцитами, нервными клетками. При этом зрелые адипоциты составляют ½ всей клеточной популяции.
КЖТ относят к жировой ткани, поскольку ее клетки содержат в цитоплазме триглицеридные депозиты. Коричневый цвет этой ткани обусловлен высоким содержанием цитохромной оксидазы в митохондриях, которая в избыточном количестве находится в цитоплазме. Различают две разновидности клеток КЖТ. Первая популяция эмбриологически образуется из того же источника, что и мышечные клетки, и составляет основу всех классических депозитов КЖТ. Вторая популяция формируется из клеток БЖТ [6] и распределяется среди белых жировых клеток, поэтому именуется как «коричневая в белом» («beige or brite»). Анатомическое распределение КЖТ и БЖТ различно. В течение первых 10 лет человеческой жизни КЖТ можно обнаружить практически в тех же местах, где находится БЖТ, например в межлопаточной области и на передней брюшной стенке. Однако с течением времени КЖТ исчезает из периферических отделов и концентрируется во внутренних отделах организма: в средостении, вокруг почек, надпочечников, аорты, сохраняясь там вплоть до восьмой декады жизни. Результаты недавних исследований, включающих 3604 пациента и основанных на исследовании 18F-FDG-PET/CT, показали, что объем и активность КЖТ более выражены у женщин. Мужской организм с возрастом теряет объем и активность КЖТ. Предполагается, что это связано с гормональными различиями, а именно — тестостероновой ингибицией экспрессии UCP1 mRNA в дозозависимом порядке. Коричневые адипоциты имеют полигональную или эллипсовидную форму, их диаметр варьирует от 15 до 50 мк. Большое количество жировых капель различных размеров располагается в цитоплазме, что придает адипоцитам мультиокулярый вид [2]. КЖТ продуцирует тепло (термогенезис), которое распространяется по всему организму за счет циркуляции крови. Регуляция термогенеза в основном осуществляется гипоталамусом. Поступающие от гипоталамуса сигналы вызывают высвобождение норэпинефрина, который индуцирует метаболизм жировых кислот в митохондриях коричневых адипоцитов. Выработка тепла происходит за счет функционирования высвобожденного протеина 1 (UCP1) во внутренней мембране митохондрий. Этот протеин в литературе также называют «термогенин». Он присутствует только в клетках КЖТ, являясь их маркером. UCP1 активируется в присутствии свободных жировых кислот, высвобождаемых из триглицеридов в результате воздействия неэпинефрин-активированных β-адренергических рецепторов, и подавляет генерацию АТФ в процессе оксидирования жира. В результате свободная энергия выделяется в виде тепла. Механизм выработки тепла до сих пор изучается. UCP1 скорее всего является переносчиком триглицеридов, а не протонов. Свободные протоны выбрасываются в цитоплазму из митохондрий, где они соединяются с жировыми кислотами, переводя их в растворимое состояние. Эти растворимые жировые кислоты возвращаются в митохондрии. При этом (согласно концепции расщепления) протоны не используются для продукции АТФ, а тепло генерируется за счет высвобождения протонов. Таким образом, жировые кислоты вновь переходят в нерастворимое состояние и транспортируются в цитоплазму с помощью UCP1. Остаточные продукты оксигенированного жира, вероятно, подавляют активность UCP1. КЖТ иннервируется симпатическими нервными волокнами. Выработка тепла зависит от особенностей воздействия секретируемого из нервной ткани норэпинефрина на рецепторы КЖТ. При активации β3-рецепторов происходит активация термогенеза, а при активации β2-рецепторов — его ингибиция. Хотя очевидно, что механизм терморегуляторного баланса существует, однако он нуждается в дальнейшем изучении. Сигналы от кожных терморецепторов по нервным путям поступают в ростральный отдел гипоталамуса, который является предмозговым центром системы КЖТ-терморегуляции [1, 3]. Помимо термогенерирующей функции, коричневые адипоциты секретируют ряд молекулярных элементов, а именно компоненты экстрацеллюлярного матрикса (ЭЦМ) (collagen IV, laminin, heparan sulphate, proteoglycan, fibronectin), аутокринные молекулы (adipsin, FGF-2, IGF-I, prostaglandins E2, prostaglandin Fa, adenosine), паракринные молекулы (NGF, VEGF-A, VEGF-B, VEGF-C, nitric oxide, angiotensinogen), эндокринные молекулы (fatty acids, leptin, adiponectin).
ЭЦМ жировой ткани представлен коллагеновыми, ретикулярными, эластическими волокнами, сосудами, стромальной и лимфатической системой. ЭЦМ ткани очень важен для выживания зрелых адипоцитов, включающих большие жировые капли. Масса этих жировых капель намного превышает массу остальных структур клетки, поэтому механическая поддержка ЭЦМ предохраняет клетки от разрушения [7]. Кроме того, сама архитектура ЭЦМ перераспределяет векторы давления окружающих тканевых структур, что также снижает опасность разрушения [8]. ЭЦМ можно разделить на две части: базальную мембрану и межклеточную субстанцию. Каждый адипоцит имеет свою собственную базальную мембрану, состоящую из сети коллагеновых волокон 4-го типа, пластинки, гепарансульфат полигликана (heparan sulphate proteoglycan), перликана и энтактина. Основным компонентом межклеточной субстанции является коллаген 6-го типа [7]. Детальное рассмотрение этого протеина необходимо для лучшего понимания специфики жировой ткани.
Жировая ткань не только выполняет депонирующую функцию, но также является эндокринным органом [9]. Это ткань состоит из адипоцитов, преадипоцитов, фибробластов, стромально-васкулярных клеток, мастовских клеток, и все эти клетки секретируют биологические молекулы и могут вырабатывать как однотипные, так и дифференцированные вещества. При этом один секретируемый продукт может вырабатываться только строго определенным типом клеток, в то время как другой — тремя или четырьмя типами. Постоянная миграция макрофагов и мастовских клеток приводит к изменению общего количества клеток, что затрудняет оценку секретирующей функции жировой ткани. На существующий в БЖТ клеточный трафик влияет целый ряд параметров. Секретируемые жировой тканью продукты могут быть классифицированы в зависимости от их специфики следующим образом: компоненты ЭЦМ (collagen I, III, VI, V, laminin, heparan sulphate, proteoglycan, perlecan, entactin), аутокринные (glycerol, NEFA, monoglyceride, eicosanoids, oleoyl-esttrone, prostagalandin E2, I2, lipoprotein lipase, acylation-stimulating protein, fasting-induced adipose factor, cholestery1 ester transfer protein, tumor necrosis factor a, interleukin-6, complement components, angiotensinogen, VEGF, metalloproteinase inhibitors, matrix metalloproteinases, secreted protein acidic), паракринные (NEFA, monoglyceride, eicosanoids, oleoy1-estrone, prostaglandin E2,12, acylation-stimulating protein, fasting-induced adipose factor, cholesteryl ester transfer protein, tumor necrosis factor α, interleukin-6, IL-1β, IL-8, IL-10, IL-18, IL-17D, transforming growth factor-β, monocyte chemoattractant protein 1, macrophage migration inhibiting factor, complement components, haptoglobin, serum amyloid A3, plasmogen activator inhibitor-1, angeotensinigen, pigment epithelian-derived factor, adrenomedullin, VEGF, apelin, NGF, fibroblast growth factors, metalloproteinase inhibitors, matrix metalloproteniases, secreted protein acid), эндокринные (NEFA, leptin, resistin, omentin, estrogen, oleoy1-oestrogen, androgens, cortisol, cortisone, adiponectin, vistafin, vaspin, fasting-induced adipose factor, retinol binding protein, interleukin-6, IL-1β, IL-8, IL-10, IL-18, IL-17D, transforming growth factor-β, monocyte chemoattractant protein 1, macrophage migration inhibiting factor, complement components, haptoglobine, serum amyloid A3, plasminogen activator inhibitor-1, pigment epithelian-derived factor, adrenomedullin, VEGF, apelin
Что значит жировая клетчатка грудного сегмента дифференцирована
Рентгенография грудной клетки является первым методом лучевой диагностики заболеваний легких, плевры и средостения, который позволяет обнаружить патологический объект и на основании теневой картины с той или иной вероятностью определить его природу. Схожесть рентгенологической семиотики разных образований в средостении не всегда позволяет сделать однозначный вывод о конкретном заболевании, и тогда следующим диагностическим этапом становится компьютерная томография. Ее большим преимуществом является получение двухмерных аксиальных срезов на разных уровнях грудной полости с высоким пространственным разрешением без эффекта суммации теней, что делает метод основным в диагностике патологии средостения [1].
Кардиодиафрагмальное пространство на рентгенограммах занимает передненижние паракардиальные отделы грудной полости и отграничено медиально краем сердечной тени, латерально и снизу – контуром диафрагмы, спереди – грудной стенкой, сзади без видимой границы переходит в диафрагмомедиастинальный плевральный синус и нижние отделы центрального средостения. Поскольку границами и компонентами кардиодиафрагмального пространства являются разные анатомические структуры, то их патологические изменения часто приводят к затемнению этого участка на рентгенограммах. Тенеобразующий объект может исходить из органов или клетчатки средостения, плевры или плевральной полости, легкого, диафрагмы, поддиафрагмального пространства [2]. Такое многообразие разных источников затемнения, проецирующихся на одну и ту же анатомическую область, создает диагностические сложности в определении нозологических форм и требует проведения дополнительных исследований, одним из которых является УЗИ грудной клетки [3, 4].
Эхография позволяет получать двухмерные сканы как в аксиальной, так и в других плоскостях с формированием серошкального изображения, построенного на основании интенсивности отраженного эхосигнала. Пристеночное расположение объекта исследования без экранирования воздушной легочной тканью предоставляет хорошие условия для его ультразвуковой визуализации как из межреберий, так и субкостально, а высокая пространственная и контрастная разрешающая способность метода дает возможность детально оценить строение и взаимоотношение с окружающими структурами [5, 6].
Цель исследования: разработать методику УЗИ кардиодиафрагмального пространства и дифференциальную ультразвуковую диагностику его рентгенографических затемнений.
Материал и методы исследования
В отделении торакальной хирургии ГБУЗ «Городская клиническая больница № 5» г. Нижнего Новгорода обследованы 404 пациента с одно- или двусторонним затемнением кардиодиафрагмального пространства на обзорной рентгенограмме грудной клетки или плевральным выпотом, занимавшим передний реберно-диафрагмальный синус. У 237 пациентов тенеобразующий объект располагался внеплеврально: абдоминомедиастинальная липома (АМЛ) (166 пациентов), целомическая киста перикарда (ЦКП) (37 пациентов), выраженная паракардиальная жировая клетчатка (29 пациентов), грыжа щели Ларрея (5 пациентов). У 167 пациентов диагностирован свободный плевральный выпот различной этиологии с эхогенными структурами в переднем реберно-диафрагмальном синусе: жировые подвески (83 пациента), плевральные шварты и скопления рыхлого фибрина (56 пациентов), мезотелиома (21 пациент), метастазы (7 пациентов), которые не определялись рентгенологически на фоне выпота и были обнаружены только эхографически. Очаги верифицированы: у 261 пациента комплексным клинико-инструментальным обследованием, у 117 – оперативно, у 46 – видеоторакоскопией с биопсией.
Все пациентам выполнено УЗИ грудной клетки на сканерах среднего класса секторным (3,5 МГц), конвексным (2–6 МГц) и линейным (7–12 МГц) датчиками на абдоминальной программе сканирования. Исследование плевральной полости проводили по принятой методике [7, 8], а кардиодиафрагмального пространства – по разработанной оригинальной методике, состоявшей из двух последовательных этапов. Сначала выполняли субкостальное сканирование из-под мечевидного отростка с направлением оси сканирования к правому плечу или справа парастернально из межреберья над местом прикрепления реберной дуги к грудине и выявляли дополнительное образование между куполом диафрагмы и сердцем. Измеряли его наибольшую ширину от диафрагмы до контура сердца и толщину от грудной стенки до наиболее удаленной вглубь средостения границы.
На втором этапе определяли степень распространения патологического объекта вниз, оценивая глубину проникновения в передний реберно-диафрагмальный синус и далее за его пределы или взаимосвязь с передней брюшной стенкой и органами брюшной полости через грудино-реберный треугольник диафрагмы (щель Ларрея–Морганьи). Для этого датчик при продольном сканировании из межреберья или субкостально направляли каудально, плавно смещая его далее вниз вдоль передней брюшной стенки, тем самым у АМЛ подтверждали сообщение жировой ткани в средостении с предбрюшинной клетчаткой, а у мезотелиом – прорастание опухоли в синус и ниже в мягкие ткани передней брюшной стенки [9]. В диагностике затемнений кардиодиафрагмального пространства УЗИ грудной клетки показало более высокую чувствительность, чем рентгенография: соответственно 92,5% и 74,1% при АМЛ и 90,8% и 70,8% при ЦКП.
Результаты исследования и их обсуждение
Причиной затемнения кардиодиафрагмального пространства служили различные патологические процессы, которые исходили из плевры и сопровождались накоплением выпота или возникали из окружающих органов и тканей, располагаясь внеплеврально. В зависимости от консистенции внеплевральные объекты были солидными или жидкостными, что определяло их эхогенность и эхоструктуру. Наиболее часто встречалась АМЛ – ложная грыжа из предбрюшинной клетчатки, проникшая через щель Ларрея–Морганьи в правое кардиодиафрагмальное пространство. В норме его частично заполняло немного жировой клетчатки треугольной формы до 2,0 см в ширину и в глубину средостения. Подозрение на АМЛ возникало при выявлении избыточного количества жировой ткани свыше 3,0 см в этих измерениях. Большинство пациенток были женщины с повышенной массой тела (97,0%).
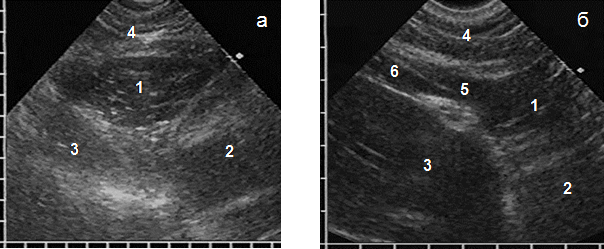
АМЛ при субкостальном сканировании имела вид образования треугольной формы без капсулы, основанием к грудной стенке и вершиной вглубь средостения, с неоднородной эхоструктурой за счет множественных коротких гиперэхогенных сигналов на гипоэхогенном фоне, такой же, как у нормальной паракардиальной и предбрюшинной жировой клетчатки. Эти сигналы возникали при отражении ультразвука от соединительнотканных прослоек, разделявших жировую ткань на отдельные дольки. На глубоком вдохе образование незначительно меняло треугольную форму за счет смещения диафрагмы. Важным диагностическим признаком АМЛ являлась визуализация ее ножки при продольном сканировании в виде узкого гипоэхогенного участка на уровне диафрагмы, переходившего каудально в предбрюшинную клетчатку (рис. 1). Частота обнаружения зависела от толщины ножки, которая составила в среднем 8,0±1,3 мм и была видна у 102 (61,4%) больных.
Рис. 1. Эхограммы АМЛ при субкостальном сканировании (а) и ее ножки при продольном сканировании (б): АМЛ (1), сердце (2, размыто при сокращении), печень (3), передняя брюшная стенка (4), ножка липомы (5), предбрюшинная клетчатка (6)
У пациентов со значительно повышенной массой тела абдоминомедиастинальную липому имитировала избыточная паракардиальная клетчатка средостения, имевшая типичную для жировой ткани эхоструктуру. Она лоцировалась не только в правом кардиодиафрагмальном пространстве, но по обе стороны сердца – вокруг верхушки и вдоль апикальных, а при значительном количестве – вдоль средних и базальных отделов стенок желудочков в виде треугольного или грушевидного образования, изменявшего свою форму синхронно с сокращениями сердца. Почти все пациенты были мужчины-гиперстеники (82,8%) с широкой грудной клеткой. Размеры паракардиальной клетчатки сильно варьировали, особенно слева, колеблясь от 3,0х2,5 см до 8,0х5,5 см. Принципиальным отличием от АМЛ являлось отсутствие связи с предбрюшинной клетчаткой, от которой она четко отграничивалась куполом диафрагмы, не распространяясь ниже его уровня. При большой толщине жирового слоя его латеральный контур вдоль левого желудочка частично перекрывался реверберациями от предлежащей воздушной легочной ткани.
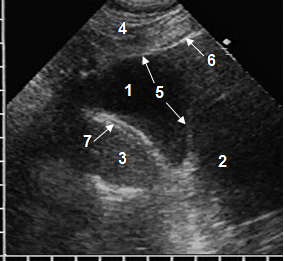
ЦКП располагались как в кардиодиафрагмальном пространстве, так и на различном протяжении вдоль правого, реже левого желудочка, при крупном размере достигая предсердий. Рентгенографически нередко возникали затруднения в их дифференцировке с АМЛ, что стало стимулом для разработки дифференциальной ультразвуковой диагностики. Для ЦКП характерна овальная или каплевидная форма, при которой продольная ось располагалась параллельно длинной оси сердца, но кисты в правом кардиодиафрагмальном пространстве часто имели треугольную форму со сглаженными углами. Они содержали прозрачную жидкость, поэтому имели однородную анэхогенную структуру, что принципиально отличало их от гипоэхогенных липом с линейными эхосигналами. Важным эхопризнаком ЦКП являлась тонкая эхогенная стенка, а связь с предбрюшинной клетчаткой отсутствовала (рис. 2). Сообщение с полостью перикарда установлено у 2 (5%) больных. Размеры кист колебались в более широких пределах, чем АМЛ: от 4 до 17 см. Допплерографически в них наблюдалась передаточная пульсация за счет сокращений сердца.
Рис. 2. Эхограмма ЦКП при субкостальном сканировании: анэхогенная ЦКП (1), сердце (2), печень (3), передняя брюшная стенка (4), стенка кисты (5), гиперэхогенная поверхность легкого с реверберациями (6), трехслойная структура мышечной части диафрагмы (7)
УЗИ при грыже щели Ларрея имело разную информативность в зависимости от содержимого грыжевого мешка. Диагностические сложности возникли при наличии в нем участков большого сальника, эхографически не отличавшихся от предбрюшинной клетчатки и ошибочно расцененных как АМЛ у 3 больных. Для дифференцировки необходимо прицельно оценивать ту структуру, в которую жировая ткань переходила ниже диафрагмы – в предбрюшинную клетчатку, расположенную поверхностно вдоль непрерывной гиперэхогенной линии брюшины, или в большой сальник глубже нее, когда в брюшине возникал участок перерыва в области грыжевых ворот. Ущемленная петля тонкой кишки определялась в грыжевом мешке в виде изогнутой трубчатой структуры с эхогенной стенкой и жидким содержимым с неоднородной малоподвижной взвесью, при этом в брюшной полости наблюдалась типичная эхокартина острой тонкокишечной непроходимости.
Эхографически выявление жидкости в полости плевры не вызывало диагностических затруднений. Выпот в переднем реберно-диафрагмальном плевральном синусе лоцировался как анэхогенное пространство с сохранением его анатомической формы в виде треугольника с остроконечной вершиной, направленной вниз. Диагностические вопросы возникали при выявлении на фоне выпота диффузного утолщения плевры или очаговых образований, требовавших определения их воспалительной или опухолевой природы. Для этого оценивали распространенность объекта в плевральной полости и за ее пределами, его размеры, форму, эхоструктуру и передаточную смещаемость, изменение анатомической формы синуса при заполнении его эхогенными массами, на основании чего дифференцировали мезотелиомы от скоплений фибрина и крупных плевральных шварт, а метастазы от жировых подвесок.
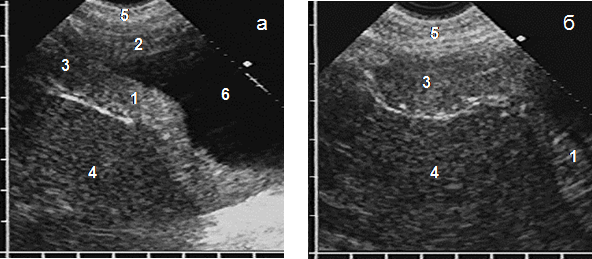
Диффузно-узловая мезотелиома распространялась, как правило, на два листка плевры, чаще диафрагмальный и костальный, в виде однородного гипоэхогенного пласта с четкими неровными контурами и неравномерной толщиной более 10 мм и протяженностью свыше 10 см. Максимальная толщина чаще составляла 15–30 мм (65%). Опухоли до 15 мм встречались редко (10%), но у 25% больных толщина превышала 30 мм, причем в 14% мезотелиома занимала значительный объем плевральной полости, достигая в наибольшем месте 60–80 мм. У 12 (39%) пациентов опухоль распространялась на весь передний реберно-диафрагмальный синус, расширяя его и прорастая вниз в переднюю брюшную стенку в виде образования удлиненной формы с закругленным дистальным краем (рис. 3). Крупные мезотелиомы сильно деформировали диафрагму, в месте прорастания купол локально истончался и замещался опухолевой тканью. Дыхательная подвижность диафрагмы отсутствовала при опухоли более 20 мм и переходе через передний плевральный синус на костальную плевру.
Фибриновым плевральным наложениям свойственна меньшая толщина – 6–8 мм, но мы наблюдали и массивные шварты неравномерной толщины до 25 мм, имитировавшие мезотелиому. В отличие от опухоли они имели неровную зазубренную поверхность и часто сочетались с множественными эхогенными нитями в виде разноячеистой фибриновой сети. Заполненный фибриновыми массами передний плевральный синус сохранял нормальные размеры и остроугольную форму. При рыхлой консистенции фибрина прослеживалось изменение его формы на глубоком вдохе синхронно с дыхательным смещением диафрагмы.
Рис. 3. Эхограммы мезотелиомы с ростом по плевре (а) и в переднем плевральном синусе (б): опухолевое утолщение диафрагмальной (1) и костальной (2) плевры, прорастание опухоли в синус (3), печень (4), мягкие ткани передней брюшной стенки (5), плевральный выпот (6)
Часто в переднем плевральном синусе на фоне выпота различной этиологии лоцировались жировые подвески, представленные нормальной жировой тканью, расположенной интраплеврально в виде отдельных элементов или массивных скоплений. Они имели вытянутую овальную или грушевидную форму с узким основанием в глубине синуса и краниальным расширением за его пределами и характерную для жировой ткани среднеэхогенную дольчатую структуру с множественными линейными гиперэхогенными включениями. Вследствие мягкой консистенции жировые подвески обладали выраженной передаточной смещаемостью при дыхании, что выражалось в их плавных качательных движениях синхронно с дыхательными смещениями диафрагмы.
В отличие от жировых подвесок метастазы, расположенные только в переднем плевральном синусе, не встречались, они выявлялись на разных листках плевры, в том числе и в синусе. Для них характерны овальная или уплощенная форма с широким основанием, однородная гипоэхогенная структура, отсутствие передаточной смещаемости при дыхании или сердцебиении. При диффузном росте их эхосемиотика не отличалась от мезотелиомы.
Выводы. УЗИ грудной клетки является эффективным методом диагностики патологии кардиодиафрагмального пространства. В дифференцировке затемнений данной локализации ультразвуковой метод более информативен, чем рентгенография, благодаря возможности оценки эхоструктуры тенеобразующего объекта и распространения за пределы грудной клетки, что позволяет своевременно выбрать правильную тактику лечения. АМЛ имела треугольную форму, неоднородную гипоэхогенную структуру с короткими линейными сигналами, ножку к предбрюшинной клетчатке; ЦКП – овальную форму, однородное анэхогенное содержимое, тонкую эхогенную капсулу без связи с передней брюшной стенкой. Для мезотелиомы характерно неравномерное утолщение плевры свыше 20–30 мм с четким контуром и однородной гипоэхогенной структурой, у трети больных опухоль заполняла весь передний плевральный синус и прорастала вниз за его пределы. Жировые подвески лоцировались как исходящие из глубины синуса вытянутые образования с узким основанием, с неоднородной дольчатой эхоструктурой и передаточной смещаемостью при дыхании, а метастазы – как однородные гипоэхогенные очаги овальной формы, плотно фиксированные к плевре и без передаточной смещаемости.