диабетический нефросклероз код по мкб 10
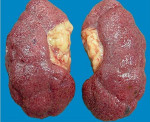
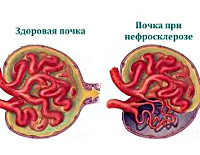
Нефросклероз ( Сморщенная почка )
Нефросклероз — это патологическое состояние, вызванное гибелью нефронов, их замещением соединительной тканью с нарастанием почечной недостаточности. Проявляется полиурией, никтурией, гипертензией, отечностью, дискомфортом в пояснице, на поздних этапах — олигурией, гематурией, интоксикацией. Диагностируется с помощью лабораторных анализов, УЗИ, КТ, МСКТ почек, нефросцинтиграфии, ангиографии ренальных сосудов, урографии, биопсии. Для лечения применяют этиопатогенетическую терапию основного заболевания, антикоагулянты, антиагреганты, противоанемические, дезинтоксикационные, витаминно-минеральные средства, заместительную терапию, аллотрансплантацию почки.
МКБ-10
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.
Причины нефросклероза
Сморщивание почки — полиэтиологический процесс, который осложняет различные сосудистые расстройства и урологические болезни. В зависимости от варианта нефросклероза специалисты в сфере урологии и нефрологии выделяют две группы причин, вызывающих первичное или вторичное замещение почечной паренхимы волокнистыми структурными элементами соединительной ткани. Первично сморщенная почка формируется на фоне поражения ренальных сосудов, обусловленного такими заболеваниями, как:
У некоторых пациентов ангиогенная деструкция почек возникает остро при частичной или полной тромбоэмболии ренальной артерии. Резкое нарушение кровообращения вызывает инфаркт почки — массовую гибель нефронов в результате острой ишемии. Впоследствии некротизированный участок постепенно замещается соединительной тканью, и развивается нефросклероз.
О вторично сморщенной почке говорят в тех случаях, когда пациент изначально страдает урологическим заболеванием, при которых почечная паренхима разрушается под влиянием инфекционных агентов, аутоиммунных комплексов, механических факторов (растяжения, травматизации конкрементами) и др. Основными причинами вторичного (нефрогенного) нефросклероза являются:
Патогенез
Несмотря на разнообразие причин, вызывающих нефросклероз, механизм развития заболевания в целом является общим. Вначале под влиянием различных повреждающих факторов (гипоксии, воспалительных и дистрофических процессов, вызванных факторами патогенности микроорганизмов, аутоиммунными комплексами, прямыми травматическими воздействиями и др.) происходит деструкция клубочкового и канальцевого эпителия с выключение части нефронов из общего кровоснабжения.
Поскольку почечные клетки не способны к регенерации, после фагоцитирования разрушенных клеточных элементов начинается нефросклероз — поврежденный участок замещается соединительными волокнами, а сами почки уплотняются. В оставшихся клубочках усиливаются кровообращение и фильтрация, в результате чего увеличивается объем выделяемой мочи и уменьшается ее относительная плотность. На фоне нарушений кровотока повышается синтез ренина, регулирующего клубочковую фильтрацию, что способствует возникновению или усугублению артериальной гипертензии.
Благодаря высоким компенсаторным возможностям почечной ткани клинические признаки почечной недостаточности появляются только при выраженном нефросклерозе с потерей 70% нефронов обеих почек или 85% — одной. При сохранении 5% клеток и менее возникает функциональная несостоятельность органа, требующая проведения заместительной терапии.
Симптомы нефросклероза
Клиническая картина заболевания на ранней стадии характеризуется повышением количества суточной мочи (более 2 л), учащением актов мочеиспускания в ночное время (свыше 3-х раз за ночь), постоянными тянущими болями в области поясницы, увеличением артериального давления. По мере прогрессирования нефросклероза появляются отеки: сначала на лице, потом они распространяются равномерно по всему телу. Отечность наиболее выражена утром.
На поздней стадии симптоматика усугубляется: объем суточной мочи снижается до 0,5–0,8 л, в моче может появляться примесь крови, пациента беспокоит сухость во рту, постоянная жажда. Возникают и нарастают общие симптомы интоксикации: головная боль, тошнота и рвота, слабость, мышечные боли.
Осложнения
Серьезные нарушения процессов фильтрации и реабсорбции, возникающие при деструкции более 70-75% исходного числа нефронов, приводят к формированию хронической почечной недостаточности. Поскольку сморщенная почка перестает синтезировать эритропоэтин, необходимый для созревания эритроцитов в костном мозге, часто развивается железодефицитная анемия. У пациентов с нефросклерозом повышается риск нефрогенной артериальной гипертензии вследствие избыточной продукции ренина. При нарушении обмена витамина D возникает остеопороз с повышенной ломкостью костей и склонностью к образованию патологических переломов.
Диагностика
Пациентам с подозрением на нефросклероз назначают комплексное обследование, позволяющее определить особенности морфологической структуры почек, выявить признаки атрофии паренхимы, оценить функциональную состоятельность органа. Наиболее информативными лабораторными и инструментальными методами диагностики сморщенной почки считаются:
Дифференциальная диагностика нефросклероза проводится с сахарным и несахарным диабетом, острой почечной недостаточностью, быстропрогрессирующим гломерулонефритом, гепаторенальным синдромом, гипохлоремической азотемией. При необходимости пациента, кроме врача-нефролога и уролога консультируют терапевт, кардиолог, фтизиатр, ревматолог, эндокринолог, онколог, онкогематолог.
Лечение нефросклероза
Консервативная терапия начальных стадий сморщивания почек направлена на коррекцию основного заболевания, спровоцировавшего склеротический процесс, и нарастающей почечной недостаточности. С учётом патологии, вызвавшей нефросклероз, пациенту назначают антибиотики, гипотензивные препараты, статины, глюкокортикостероиды, антигликемические, диуретические, нестероидные противовоспалительные и другие этиопатогенетические средства. Для купирования расстройств, вызванных функциональной почечной недостаточностью, могут применяться:
Если сморщивание почки сочетается с ХПН III-IV стадии, показано проведение заместительной почечной терапии — перитонеального диализа, гемодиализа, гемодиафильтрации, гемофильтрации. Радикальным методом лечения, рекомендованным при нефросклерозе с уменьшением количества жизнеспособных нефронов до 5% и менее, является трансплантация почки после полостной или лапароскопической нефрэктомии.
Прогноз и профилактика
При своевременном выявлении болезни прогноз относительно благоприятный, назначение адекватной терапии позволяет добиться длительного состояния компенсации нефросклероза. Со временем работа нефронов ухудшается, развивается хроническая почечная недостаточность: такие пациенты нуждаются в пересадке органа или регулярном гемодиализе.
Для профилактики нефросклероза необходимо соблюдать рекомендации специалиста по лечению нефрологических заболеваний (особенно воспалительного характера), контролировать уровень артериального давления, глюкозы крови, избегать переохлаждений, не злоупотреблять солью и мясной пищей. Важную роль в предупреждении развития сморщенной почки играет регулярное посещение семейного врача для раннего выявления и коррекции соматической патологии.
Диабетический нефросклероз код по мкб 10
Гипертонический нефроангиосклероз
Гипертонический нефроангиосклероз – поражение артериол (мелких артерий) почек при артериальной гипертензии, постепенно приводящее к развитию первично сморщенной почки. Поражение артерий почек, чаще при тяжёлой и неконтролируемой артериальной гипертензии, приводит к нарушению фильтрационной функции в почечных клубочках, в результате чего в организме задерживаются азотистые шлаки, развивается хроническая почечная недостаточность.
Поражение почек при артериальной гипертензии очень длительно не проявляется никакими симптомами. Все жалобы могут быть связаны только с повышением артериального давления (головные боли, слабость, боли в сердце) или отсутствовать вовсе. При регулярном обследовании больных с артериальной гипертензией удаётся диагностировать начальные проявления нефроангиосклероза – в анализах мочи появляется незначительное количество белка, эритроцитов. При длительном течении артериальной гипертонии на поражение почек могут указывать отеки мягких тканей лица, учащение мочеиспускания, особенно ночью и уменьшение количества мочи. Прогрессирование нефроангиосклероза утяжеляет течение самой болезни – артериальное давление становится резистентно (не чувствительно) к проводимой ранее терапии, принимает злокачественный характер с частыми гипертоническими кризами и крайне высоким риском сосудистых осложнений (инфаркты, инсульты). В это время в крови, как правило, определяется повышение креатинина, мочевины, свидетельствующие о развитии почечной недостаточности.
Профилактика и лечение
Как и в случае с артериальной гипертензией, Вы даже можете не подозревать, что у Вас развивается гипертензивная нефропатия. Поэтому больные с высоким АД регулярно должны консультироваться у врача, а также обследовать состояние почек и их функцию.
Профилактика заключается в адекватном контроле артериальной гипертензии, соблюдении соответствующей диеты и регулярном! приеме гипотензивных лекарств.
Лечение патологии почек при артериальной гипертензии обычно проводится в нефрологическом отделении. В отделении накоплен многолетний опыт ведения пациентов с такой патологией. Трудности терапии заключаются в необходимости применения сложных комбинированных схем препаратов с учётом почечной недостаточности и другой сопутствующей патологией.
Пройти диагностику и лечение заболевания Вы можете в нефрологическом отделении Центра нефрологии и диализа нашей клиники.
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно).
Сморщенная почка
Общая информация
Краткое описание
Протокол «Сморщенная почка»
Код по МКБ: N 26 Сморщенная почка
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [А.В. Папаян, Н.Д. Савенкова, 1997]
Диагностика
Диагностические критерии
Жалобы и анамнез: повышение температуры, боли в области поясницы, дизурия, отставание в физическом развитии, головные боли, жажду, слабость, недомогание.
Физикальное обследование: отставание в физическом развитии, признаки соединительнотканной дисплазии, артериальная гипертония, сухость кожных покровов, полиурия, костные деформации.
Лабораторные исследования: бактериурия, лейкоцитурия, эритроцитурия, протеинурия (β2 микроглобулин), снижение функции концентрирования, СКФ, анемия, гиперазотемия, метаболический ацидоз, гипокальциемия, гиперфосфатемия.
Инструментальные исследования:
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца:
рост, см х коэффициент
креатинин крови, мкмоль/л
4. Определение общего белка, белковых фракций, С-реактивного белка.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Определение калия/натрия, хлоридов, железа, кальция, магния, фосфора.
7. Исследование кислотно-основного состояния.
8. ИФА на внутриутробные, зоонозные инфекции.
9. Общий анализ мочи.
10. Определение бета2- и альфа1-микроглобулина в моче.
11. Посев мочи с отбором колоний.
12. Анализ мочи по Аддису-Каковскому.
13. Анализ мочи по Зимницкому.
14. УЗИ органов брюшной полости.
15. Допплерометрия сосудов почек.
17. Нефросцинтиграфия с DMSA.
Дополнительные диагностические мероприятия:
1. Исследование кала на скрытую кровь.
2. Рентгенография кисти.
4. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
5. В/венная урография.
Дифференциальный диагноз
Признак
Гипоплазия почек
Сморщенная почка
Дети младшего возраста
Дети старшего возраста
Повышается в раннем возрасте
Отставание в физическом развитии
Боли в пояснице, в области проекции почек редки
Боли в пояснице, в области проекции почек часты
При инфекции мочевых путей
При инфекции мочевых путей
Уменьшение размеров, кровоток в норме
Уменьшение размеров, кровоток обеднен
Лечение
Тактика лечения
Цели лечения: замедление темпов прогрессирования потери действующей почечной паренхимы, ХПН; предупреждение и лечение осложнений; коррекция артериального давления, электролитных нарушений, ацидоза; снижение протеинурии; профилактика гиперпаратиреоза; исключение токсических агентов.
Медикаментозное лечение
Антибактерильная терапия с учетом этиологического фактора (цефоперазон, азитромицин, флуконазол и др.).
Коррекция артериальной гипертонии и нефропротективная терапия:
— ингибиторы АПФА (моноприл 5-10 мг/сут., рамиприл 1.25-10 мг/сут.), их можно комбинировать с диуретиками, иАПФ уменьшают протеинурию (А) и, возможно, замедляют прогрессирование заболеваний почек (С);
— блокаторы рецепторов ангиотензина IIВ (кандесар);
— недегидропиридиновые блокаторы кальциевых каналов (В) (группы верапамила, дилтиазема);
— бета-блокаторы (атенолол) (С);
— петлевые диуретики (фуросемид) С.
Коррекция гиперпаратиреоза:
— кальция карбонат (В) в дозе от 1.0 до 1.6 г/сут. в 2 приема во время еды;
— алюминия гидроксид (С) начальная доза составляет 0.5 г 2-3 раз в сутки.
Коррекция анемии: эритропоэтин бета (рекормон (А)) средняя доза составляет 50-150 МЕ/кг массы тела 1 раз в неделю, препараты железа (космофер, венофер) в\в.
Коррекция ацидоза: необходимо, если концентрация бикарбонатов в сыворотке крови составляет менее 18 ммоль\л (на поздних стадиях не менее 15 ммоль\л). Назначают кальция карбонат 2-6 г\сут., иногда натрия карбонат 1-6 г\сут.
Коррекция гиперлипидемии (С), так как гиперлипидемия может ускорить прогрессирование почечной недостаточности: статины (С) (симвастатин, правастатин). Дозы статинов уменьшают при СКФ менее 30 мл\мин.
Профилактические мероприятия:
— санация очагов инфекций;
— вакцинация против гепатита В;
— прием ингибиторов АПФ.
Дальнейшее ведение: контроль фильтрационной, концентрационной функции почек, анализов мочи, артериального давления, УЗИ почек, нефросцинтиграфия почек, вакцинация против вирусного гепатита В. В дальнейшем отмечается наступление терминальной ХПН, требующей гемодиализа, трансплантации.
Основные медикаменты:
1. Цефоперазон, фл. 1 г.
2. Фозиноприл, таб. 10 мг, эналаприл, таб. 5 мг, 10 мг, рамиприл, таб. 5 мг
4. Симвастатин, таб. 10 мг
5. Эпоэтин-бета, шприц-тюбик 2000 МЕ
6. Кальцитриол, 1-2 мкг/сут.
7. Холекальциферол+карбонат кальция, таб.
8. Сульфат железа, капс. 100 мг
Дополнительные медикаменты:
1. Фурагин, 50 мг таб.
2. Амлодипин, таб. 5 мг
3. Нифедипин, таб. 10 мг
4. Атенолол, таб. 50 мг
5. Космофер амп. 100 мг, венофер амп. 100 мг
6. Альфакальцидол, фл.
Индикаторы эффективности лечения:
— нормализация артериального давления;
— купирование или уменьшение отеков;
— стабилизация нарушенных функций почек;
— улучшение клинико-лабораторных показателей: снижение азотемии, креатинина, электролитных нарушений, артериальной гипертензии, коррекция КОС, анемии, костных изменений;
— отсутствие или купирование осложнений.
Госпитализация
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Канатбаева Асия Бакишевна
КазНМУ, кафедра детских болезней, леч. фак.
Тапалов Жаксылык Умирбекович
РДКБ «Аксай», отделение нефрологии
Наушабаева Асия Еркиновна
Чингаева Гульнара Нуртасовна
КазНМУ, кафедра детских болезней, леч. фак.
Синдром диабетической стопы
Общая информация
Краткое описание
Общественная организация Российская ассоциация эндокринологов (РАЭ)
Московская ассоциация хирургов
Синдром диабетической стопы
Возрастная категория: взрослые
Год утверждения: 2015 (пересмотр каждые 3 года)
ID: КР525
Синдром диабетической стопы (СДС) определяется как инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести (Консенсус по диабетической стопе International Diabetic Foot Study Group, 2015).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Рекомендуется использовать классификацию поражений стоп при сахарном диабете, отвечающую следующим требованиям: простая в применении, дающая возможность дифференцировать тип поражения, базирующаяся на данных объективного обследования больного, воспроизводимая.
0 степень – интактная неповрежденная кожа
I степень – поверхностная язва (процесс захватывает эпидермис, дерму)
II степень – инфекционный процесс захватывает кожу, подкожную клетчатку, мышцы
III степень – глубокая язва, абсцесс, остеомиелит, септический артрит
IV степень – сухая/влажная гангрена: некроз всех слоев кожи отдельных участков стопы (например, часть пальца/палец)
V степень – сухая/влажная гангрена части стопы/всей стопы





(6) ЧДД-частота дыхательных движений
Этиология и патогенез
Эпидемиология
Диагностика
Комментарии. Необходимо помнить, что СД 2 типа – скрытое, малосимптомное заболевание, которое часто диагностируется при обследовании пациента с уже развившимся тяжелым гнойно-некротическим поражением стопы. Также при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут влиять на скорость заживления раневых дефектов (сердечная и дыхательная недостаточность, онкологические заболевания, алиментарная недостаточность, терапия глюкокортикоидами и иммуносупрессантами).
Класс рекомендаций I (уровень доказанности А) 
Таблица № 4. Индивидуальные целевые показатели для больных СД 
Комментарии: Для анализа необходимо брать образцы тканей из разных участков, так как микрофлора может различаться в разных областях дефекта. У пациентов с нейро-ишемической и ишемической формой СДС необходимо выявлять не только аэробные, но и анаэробные микроорганизмы и определять их чувствительность к современным антибактериальным препаратам. Клинически значимым считается содержание бактериальных тел выше 1х106 на грамм ткани или обнаружение β-гемолитического стрептококка (уровень доказанности 1В). Идентификация возбудителя раневой инфекции проводится путем бактериологического исследования материала из раны. Материал для исследования может быть получен при биопсии или кюретаже дна раны. Менее информативно исследование раневого экссудата или мазка с предварительно очищенного и промытого стерильным физиологическим раствором дна раны.
Комментарии: Мультиспиральная компьютерная томография позволяет уточнить локализацию и размеры остеомиелитического очага при планировании объема оперативного вмешательства.
Лечение
Класс рекомендаций I (уровень доказанности В)
Медицинская реабилитация
Необходимо помнить, что пациенты любого возраста с трофическими язвами нижних конечностей не подлежат обучению в группе. Занятия с ними проводятся только индивидуально.
Диабетическая нефропатия
Общая информация
Краткое описание
Диабетическая нефропатия (Диабетическая болезнь почек) – клинический синдром, характеризующийся персистирующей альбуминурией (АУ) более 30 мг/сут, обнаруженной как минимум 2 раза в течение 3-6 месяцев с прогрессивным снижением СКФ и повышением артериального давления (АД)[1].
NB! При наличии ДН обязательно выставляется диагноз «Хроническая болезнь почек» с определением ее стадии, указывающей на функциональное состояние почек (смотрите КП «ХБП у взрослых»).
Соотношение кодов МКБ-10 и МКБ-9:
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: врачи общей практики, терапевты, нефрологи, эндокринологи, урологи, акушеры-гинекологи, реаниматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
При наличии персистирующей патологической экскреции альбумина в моче (таблица 1), необходимо определять уровень креатинина в сыворотке крови с последующим расчетом СКФ по формуле Кокрофта-Голта и классифицировать как ХБП с определением стадии, соответственно уровню СКФ.
Формула Кокрофта-Голта:
(140-возраст (г) х вес (кг) х Коэф. (для муж.-1,23, для жен.-1,05)
СКФ (мл/мин) = __________________________________________________________
сывороточный креатинин (мкмоль/л)
Таблица 1. Патологическая экскреция альбумина
| Категория | Уровень альбумина в суточной моче, мг/сут | Уровень альбумин/ креатининового коэффициента, мг/г | Уровень альбумин/ креатининового коэффициента, мг/ммоль |
| Норма | |||
| Повышение экскреции альбумина в моче* | ³ 30 | ³ 30 | ³ 2,5 (М) ³ 3,5 (Ж) |
NB! Определение альбумина в моче без одновременного определения креатинина в моче может приводить как к ложно-отрицательным, так и ложно-положительным результатам в связи с различной степенью концентрации мочи, вследствие гидратации и других факторов. Достоверным является определение отношения альбумина к креатинину в моче – альбумин/креатининовый коэффициент.
Морфологическая (Классификация общества почечных патологов):
Класс I: Изолированное утолщение гломерулярной базальной мембраны;
Класc II: Незначительное (класс IIa) или выраженное (класс IIb) расширение мезангия;
Класс III: Нодулярный интеркапиллярный гломерулосклероз (Как минимум 1 узел Киммельстиля-Вильсона);
Класс IV: Выраженный диабетический склероз.
Стадии и классификации ХБП по уровню альбуминурии смотрите КП ХБП.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· снижение аппетита;
· жажда;
· кожный зуд;
· неприятный вкус во рту;
· тошнота;
· слабость;
· утомляемость;
· сонливость;
· частое мочеиспускание.
Анамнез:
· клинически установленный диагноз «Сахарный диабет».
Физикальное обследование:
· отеки (от минимальных периферических до полостных и анасарки).
Лабораторные исследования:
Анализ мочи:
· альбуминурия (тест на альбуминурию необходимо проводить при СД 1 типа через ≥ 5 лет, при СД 2 типа сразу при установлении диагноза);
· повышение отношения Альбумин/Креатинин (А:С) в моче;
· протеинурия от минимальной до нефротического уровня (более 3г/сут);
· глюкозурия;
· гипоальбуминемия,
· гипопротеинемия,
Биохимический анализ крови:
· гипергликемия;
· гиперлипидемия;
· повышение уровней мочевины и креатинина;
· повышение уровня мочевой кислоты;
· повышение уровня калия, фосфора;
· повышение уровня паратиреоидного гормона;
· повышение СКФ (гиперфильтрация), так и снижение СКФ;
· повышение уровня гликозилированного гемоглобина;
· нарушение гликемического профиля.
Инструментальные исследования:
· УЗИ брюшной полости – могут быть выявлены наличие свободной жидкости (асцит);
· УЗИ почек – увеличение размеров почек, расширение и застой мочи в ЧЛС.
Диагностический алгоритм:
Рисунок 1. Диагностический алгоритм при диабетической нефропатии
NB! Тест на альбуминурию необходимо проводить при СД 1 типа через ≥ 5 лет, при СД 2 типа сразу при установлении диагноза.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы и анамнез:
· наличие в анамнезе клинически установленного диагноза «сахарный диабет»;
· изменения в анализах мочи в виде протеинурии или нарастания ее степени;
· повышение АД, перепады АД;
· появление отеков;
· изменения в анализах крови в виде повышения креатинина, мочевины.
Физикальное обследование:
Оценка наличия и степени выраженности отеков (от минимальных периферических до полостных и анасарки), ежедневное измерение веса, объема принятой жидкости (внутрь и парентерально) и выделенной мочи. Выявление очагов инфекций. Измерение АД сидя/стоя или лежа/стоя.
Лабораторные исследования:
· ОАМ – альбуминурия, протеинурия. Лейкоцитурия, цилиндрурия, эритроцитурия, (высокая суточная альбуминурия/протеинурия);
· развернутый общий анализ крови – лейкоцитоз, повышение СОЭ, анемия,
· биохимический анализ крови: снижение уровней альбумина и общего белка, гипергликемия (или гипогликемия), повышение холестерина и его фракций, повышение мочевины, креатинина, мочевой кислоты, повышение калия, снижение уровня кальция, повышение уровня фосфора;
· повышение уровня паратгормона;
· снижение СКФ;
· лабильный гликемический профиль;
· при наличии резистентного НС, сроке СД менее 5 лет и СКФ>60мл/мин – чрескожная пункционная биопсия почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии) с постановкой морфологического диагноза
Инструментальные исследования:
· УЗИ почек – почки от нормальных размеров до увеличения с расширением и застоем мочи в ЧЛС.
· УЗИ брюшной полости – могут быть выявлены наличие свободной жидкости (асцит);
Диагностический алгоритм:
· при наличии в анамнезе положительной альбуминурии более 2-х раз в течение 3-6 мес – устанавливается диагноз ДН;
· при наличии резистентного НС, сроке СД менее 5 лет и СКФ>60мл/мин – чрескожная пункционная биопсия почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии) с постановкой морфологического диагноза.
Перечень основных диагностических мероприятий:
· ОАМ;
· развернутый общий анализ крови;
· биохимический анализ крови;
· УЗИ почек.
Перечень дополнительных диагностических мероприятий:
· УЗИ брюшной, плевральных полостей;
· ЭхоКГ;
· УЗДГ сосудов почек
· Биопсия почки и морфологическое исследование при наличии резистентного НС, сроке СД менее 5 лет и СКФ>60мл/мин
Дифференциальный диагноз
| Признак | Нефротический синдром | Хронический нефритический синдром | Гипертоническая/диабетическая нефропатия |
| Начало заболевания | С появления отеков на ногах, лице может принимать волнообразное течение | От случайно выявленной микрогематурии/ протеинурии, до эпизодов макрогематурии, появления отеков и повышения АД | Известные в анамнезе сахарный диабет более 5-10 лет, длительная артериальная гипертензия |
| Отеки и кожные покровы | +++ | + | –/+/++/+++ При наличии ХСН и диабетической стопы могут быть трофические изменения кожи |
| Артериальное давление | N (50%), иногда гипотония | При изолированной гематурии/ протеинурии может быть –N, при нефритическом синдроме чаще | гипертония различной степени |
| Гематурия | Не характерна. Появляется при смешанном нефро+нефритическом синдроме | Постоянная от микрогематурии, до эпизодов макрогематурии | Микрогематурия +/– |
| Протеинурия | Более 3,5 г/сут | Менее 3 г/сут | От альбуминурии до протеинурии нефротического характера |
| Гиперазотемия | Транзиторная на фоне активности НС, нарастает в зависимости от срока давности болезни | При изолированной гематурии / протеинурии не характерна. При нефритическом синдроме нарастает постепенно с прогрессированием заболевания | Зависит от срока давности болезни и момента диагностики |
| Изменения со стороны других органов и систем | Симптомы гипергидратации | Системность при васкулитах | Поражение органов мишеней: ретинопатия, ГЛЖ, диабетическая стопа |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Алискирен (Aliskiren) |
| Амлодипин (Amlodipine) |
| Бисопролол (Bisoprolol) |
| Валсартан (Valsartan) |
| Верапамил (Verapamil) |
| Дилтиазем (Diltiazem) |
| Индапамид (Indapamide) |
| Индапамид (Indapamide) |
| Инсулин аналог человеческого, ультракороткого действия (The insulin analogue of human, ultra-short acting) |
| Инсулин гларгин (Insulin glargine) |
| Инсулин деглудек (Insulin degludec) |
| Инсулин детемир (Insulin detemir) |
| Инсулин человеческий короткого действия (Short-acting human insulin) |
| Кандесартан (Candesartan) |
| Карведилол (Carvedilol) |
| Клонидин (Clonidine) |
| Лизиноприл (Lisinopril) |
| Лираглутид (Liraglutide) |
| Лозартан (Losartan) |
| Лозартан (Losartan) |
| Метилдопа (Methyldopa) |
| Метопролол (Metoprolol) |
| Метформин (Metformin) |
| Моксонидин (Moxonidine) |
| Надолол (Nadolol) |
| Небиволол (Nebivolol) |
| Нифедипин (Nifedipine) |
| Периндоприл (Perindopril) |
| Периндоприл (Perindopril) |
| Пиндолол (Pindolol) |
| Пиоглитазон (Pioglitazone) |
| Пропранолол (Propranolol) |
| Рамиприл (Ramipril) |
| Репаглинид (Repaglinide) |
| Соталол (Sotalol) |
| Спиронолактон (Spironolactone) |
| Талинолол (Talinolol) |
| Тимолол (Timolol) |
| Фозиноприл (Fosinopril) |
| Фуросемид (Furosemide) |
| Эпросартан (Eprosartan) |
| Эсмолол (Esmolol) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A10BH) Ингибиторы дипептидил пептидазы 4 (ДПП-4) |
| (A10AC) Инсулины и их аналоги средней продолжительности действия |
| (A10BB) Производные сульфонилмочевины |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения
| Стадия ДН | Тактика лечения |
| ХБП С1-3 А2 | • Достижение индивидуальных целевых значений HbА1c; • Умеренное ограничение животного белка (не более 1,0 г/кг массы тела в сутки); • Ингибиторы АПФ или БРА как препараты выбора (противопоказаны при беременности); • Комбинированная гипотензивная терапия для достижения целевого АД ( |
| ХБП С1-3 А3 | • Достижение индивидуальных целевых значений HbA1c; • Ограничение животного белка (не более 0,8 г/кг массы тела в сутки); • Ингибиторы АПФ или БРА как препараты выбора (противопоказаны при беременности); • Комбинированная АГ-терапия для достижения целевого АД ( |
| ХБП С4 | • Достижение индивидуальных целевых значений HbA1c; • Ограничение животного белка (не более 0,8 г/кг массы тела в сутки); • Ингибиторы АПФ или БРА как препараты выбора; уменьшение дозы при СКФ 2 ; • Комбинированная АГ-терапия для достижения целевого АД ( |
| ХБП С5 | • Гемодиализ; • Перитонеальный диализ; • Трансплантация почки. |
NB! Основной целью терапии развившейся ДН является предупреждение развития ТПН и снижение сердечно-сосудистых рисков.
Немедикаментозное лечение
Медикаментозное лечение
Контроль гликемии.
В любой стадии ДН необходимо стремление к снижению гликированного гемоглобина до индивидуального целевого уровня (6,5- 7,0%). При планировании метаболического контроля следует учитывать уровень СКФ (УД-1А).
У пациентов с СД 2 типа: при СКФ 30% от исходного уровня в течение 4 недель, и/или нарастание гиперкалиемии >5,5 ммоль/л.
NB! Сахароснижающие препараты, допустимые к применению на различных стадиях ХБП смотрите КП ХБП.
Коррекция дислипидемии:
· у больных ДН целью гиполипидемической терапии является уровень ЛПНП Наименование группы
превращающего фермента
Лизиноприл 10 мг, 20 мг
Рамиприл 2,5 мг, 5 мг 10 мг,
Фозиноприл 10 мг, 20 мг,
Валсартан 80 мг, 160 мг,
Кандесартан 8 мг, 16 мг
•Тиазидоподобные
•Петлевые
•Калийсберегающие (антагонисты аль-
достерона)
Фуросемид 40 мг, Торасемид 5мг, 10мг
Спиронолактон 25 мг, 50 мг
•Дигидропиридиновые;
•Недигидропиридиновые;
Нифедипин 10 мг, 20 мг, 40 мг
Амлодипин 2,5 мг, 5 мг, 10 мг
Верапамил, верапамил СР, дилтиазем
•Неселективные (β1, β2);
•Кардиоселективные (β1)
•Сочетанные (β1, β2 и α1)
метопрололатартрат 50 мг, 100 мг;
бисопролол 2,5 мг, 5 мг, 10 мг;
небиволол 5 мг;
эсмолол, талинолол, карведилол.
Антигипертензивные препараты: применение в составе комбинированной терапии
| Группа | Препараты |
| α-блокаторы (АБ) | Доксазозин, празозин |
| Препараты центрального действия •Агонисты α2-рецепторов •Агонисты I2-имидазолиновых рецепторов |
Моксонидин
· консультация окулиста – для верификации диабетической ретинопатии;
· консультация эндокринолога – для контроля сахарного диабета;
· консультация кардиолога – при наличии симптомов ХСН и нарушений ритма;
· консультация сосудистого хирурга – для создания сосудистого доступа для проведения гемодиализа.
Профилактические мероприятия:
· обучение пациента к диете, контролю и достижению целевых уровней АД и гликолизированного гемоглобина;
· обучение профилактике инфекционных осложнений на перитонеальном диализе.
Мониторинг состояния пациента
| СКФ, мл/мин | Рекомендации |
| Всем пациентам с СД | · Раннее определение креатинина в сыворотке крови, коэффициента альбумин/креатинин при СД 1 типа через 5 лет, при СД 2 типа при постановке диагноза, определение уровня калия. |
| 45-60 | · Направить к нефрологу при подозрении на недиабетическое поражение почек (длительность диабета 1 типа менее 10 лет, тяжелая протеинурия, патологические находки при УЗИ почек, резистентная артериальная гипертензия, быстрое снижение СКФ или активный мочевой осадок); · Учет режима дозирования препаратов; · Мониторинг СКФ каждые 6 месяцев; · Мониторинг электролитов, бикарбоната, гемоглобина, кальция, фосфора, ПТГ как минимум 1 раз в год; · Контроль уровня 25-гидроксихолекальциферола и устранение дефицита витамина Д; · Исследование минеральной плотности костей; · Консультация диетолога. |
| 30-40 | · Мониторинг СКФ каждые 3 месяца; · Мониторинг электролитов, бикарбоната, гемоглобина, кальция, фосфора, ПТГ, веса пациента каждые 3-6 месяцев; · Учет снижения почечной функции при дозировании препаратов. |
| · Направить к нефрологу. |
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: нет.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи (смотреть КП по соответствующим нозологиям):
· лечение острой сердечной недостаточности (отек легких);
· купирование гипертонического криза;
· коррекция АГ при ХБП.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Терапия осложнений прогрессирующей дисфункции почек включает диагностику и коррекцию анемии, метаболического ацидоза, нарушений фосфатно-кальциевого метаболизма, дизэлектролитемии смотрите КП «ХБП у взрослых».
Тактика лечения: смотрите амбулаторный уровень.
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень.
Хирургическое вмешательство
Вид операции:
· трансплантация донорской почки;
· бариатрическая хирургия;
· формирование артериовенозной фистулы и имплантация катетера (для перитонеального диализа);
· установка временного диализного катетера (при экстренных показаниях);
· формирование АВФ (для программного гемодиализа);
· установка синтетического сосудистого протеза;
· установка перманентного катетера (показания);
· установка перитонеального катетера (для перитонеального диализа);
· баллонная ангиопластика/стентирование сосудов почек (при стенозе).
Другие виды лечения:
· заместительная почечная терапия (гемодиализ, гемодиафильтрация, перитонеальный диализ смотрите КП ХБП);
· вакцинация против гепатита «В»;
· психологический тренинг;
· обучение пациента.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжесть состояния (олигоурия, азотемия, отеки);
· осложненная экстраренальная патология (гипертонический криз, острое нарушение мозгового кровообращения, острая сердечная и/или печеночная недостаточность, сепсис и т.д.).
Госпитализация
Показания для плановой госпитализации: наличие нефротического синдрома.
Показания для экстренной госпитализации: анасарка и/или анурия.
Информация
Источники и литература
Информация
| АВФ | – | артериовенозная фистула; |
| АГ | – | артериальная гипертензия; |
| АД | – | артериальное давление; |
| БКК | – | блокаторы кальциевых каналов; |
| БРА | – | блокаторы рецепторов ангиотензина; |
| ДБП | – | диабетическая болезнь почек; |
| ДН | – | диабетическая нефропатия; |
| ЗПТ | – | заместительная почечная терапия; |
| иАПФ | – | ингибиторы ангиотензинпревращающего фермента; |
| МКБ | – | Международная классификация болезней; |
| НС | – | нефротический синдром; |
| СКФ | – | скорость клубочковой фильтрации; |
| УЗИ | – | ультразвуковое исследование; |
| ХБП | – | хроническая болезнь почек. |
Список разработчиков протокола:
1) Султанова Багдат Газизовна – доктор медицинских наук, профессор, заведующая кафедрой нефрологии, кардиологии КазМУНО.
2) Туганбекова Салтанат Кенесовна – доктор медицинских наук, главный внештатный нефролог МЗ СР РК.
3) Кабулбаев Кайрат Абдуллаевич – доктор медицинских наук, профессор модуля «Нефрология» КазНМУ им. С.Д. Асфендиярова.
4) Таубалдиева Жаннат Сатыбаевна – кандидат медицинских наук, руководитель отдела эндокринологии, АО «Национальный научный медицинский центр».
5) Дюсенбаева Назигуль Куандыковна – кандидат медицинских наук, доцент кафедры общей и клинической фармакологии АО «МУА».
Конфликт интересов: нет.
Список рецензентов:
1) Нурбекова Акмарал Асыловна – доктор медицинских наук, профессор кафедры эндокринологии КазНМУ им. С.Д. Асфендиярова;
2) Туребеков Думан Кажибаевич – доктор медицинских наук, заведующий отделением нефрологии городской больницы №1 г. Астана.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.