дислокация иол код мкб
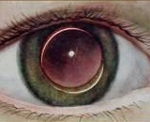
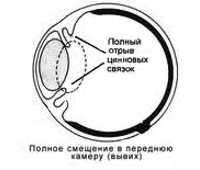
Вывих хрусталика
Вывих хрусталика – патология, характеризующаяся полным смещением хрусталика в витреальную полость или переднюю камеру глаза. Клинические проявления заболевания: резкое ухудшение зрения, болезненность и дискомфорт в области глазницы, факодонез и иридодонез. Для постановки диагноза применяются визометрия, УЗИ глаза, биомикроскопия, ОКТ, бесконтактная тонометрия, гониоскопия. Тактика лечения сводится к проведению ленсэктомии, витрэктомии и имплантации интраокулярной линзы. В послеоперационном периоде рекомендовано назначение глюкокортикостероидов и антибактериальной терапии коротким курсом.
МКБ-10
Общие сведения
Вывих хрусталика (эктопия, дислокация) – нарушение анатомо-топографического расположения биологической линзы, причиной которого является несостоятельность связочного аппарата. Согласно статистическим данным, распространенность врожденной формы эктопии составляет 7-10 случаев на 100 000 человек. При наследственной предрасположенности у 85% больных удается обнаружить генетические мутации. У 15% пациентов заболевание возникает спорадически. Травмирование глаз в 33% случаев является причиной приобретенного варианта патологии. Лица мужского и женского пола болеют с одинаковой частотой. Болезнь распространена повсеместно.
Причины вывиха хрусталика
Эктопия хрусталика представляет собой полиэтиологическую патологию. К развитию спонтанной формы приводят дегенеративно-дистрофические изменения волокон цилиарной связки, которые чаще выявляются у лиц преклонного возраста. Главный предрасполагающий фактор – хроническое воспаление структур увеального тракта или поражение стекловидного тела. Основные причины вывиха:
Патогенез
В механизме развития врожденного варианта заболевания ведущая роль отводится слабости, частичному или полному отсутствию цилиарной связки. Для преимущественного большинства больных с генетической предрасположенностью характерен дефект синтеза коллагена или эластина, нарушение обмена белка. При частичном разрыве ресничного пояска хрусталик остается фиксированным к пристеночным слоям стекловидного тела, при полном – свободно перемещается в витреальной полости. Расширение зрачкового отверстия становится причиной дислокации в область передней камеры, обычно возникающей в положении «лицом вниз».
Нарушение крепления биологической линзы к ресничному пояску при катаракте влечет за собой дисфункцию связочного аппарата. При дальнозоркости перерастяжение цинновой связки ведет к ее частичному повреждению. Повышение офтальмотонуса или выполнение незначительной нагрузки потенцирует разрыв ресничного пояска и возникновение эктопии. При травмировании глазного яблока ресничный поясок является наиболее «слабым» местом, уязвимым к повреждениям. Это обусловлено тем, что ударная волна приводит не к разрыву капсулы, а к деформации и напряжению волокон цинновой связки. Инволюционные изменения хрусталиковых масс и связочного аппарата провоцируют эктопию у пациентов старческого возраста.
Классификация
Различают врожденную и приобретенную, полную и неполную формы дислокации. Приобретенную эктопию классифицируют на травматическую и спонтанную. При неполном вывихе возникает разрыв связки на 1/2-3/4 окружности. Хрусталик отклоняется в сторону витреальной полости. В клинической классификации выделяют следующие варианты полного вывиха:
Симптомы вывиха хрусталика
Патология характеризуется тяжелым течением. При врожденной форме заболевания родители отмечают белесовато-серое помутнение переднего отдела глазного яблока у ребёнка. Наблюдается выраженная зрительная дисфункция, сохранена только способность к светоощущению. При генетической предрасположенности симптоматика может развиваться и в более зрелом возрасте. Пациенты связывают возникновение клинических проявлений с незначительной физической нагрузкой или легкой травмой. Резко нарушена аккомодационная способность. Попытки фиксировать взгляд приводят к быстрой утомляемости, головной боли.
Больные с приобретенной формой отмечают, что момент вывиха сопровождается выраженной приступообразной болью и резким снижением остроты зрения. Интенсивность болевого синдрома со временем нарастает. Пациенты предъявляют жалобы на чувство «дрожания» глаза, покраснение конъюнктивы, выраженный дискомфорт в периорбитальной области. Развитие факодонеза в комбинации с иридодонезом провоцирует движения глазными яблоками. Выявляется ограниченный участок отделения радужки от цилиарного тела (иридодиализ). Больные отмечают неровность контура зрачка и зону «расщепления» радужной оболочки.
Осложнения
У большинства пациентов наблюдаются признаки офтальмогипертензии. В 52-76% случаев эктопия провоцирует возникновение вторичной глаукомы. Больные подвержены высокому риску присоединения воспалительных осложнений (иридоциклит, ретинит, кератоконъюнктивит). Фиксированная форма сопровождается отслойкой и разрывами сетчатки, дегенерацией роговой оболочки. Развиваются выраженные деструктивные изменения или грыжи стекловидного тела. Образование спаек с ДЗН предрасполагает к невриту зрительного нерва. Наиболее тяжелым осложнением болезни является полная слепота, сопровождающаяся болевым синдромом.
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Лечение вывиха хрусталика
При полном смещении биологической линзы показана ленсэктомия. С целью профилактики тракций накануне хирургического вмешательства выполняется витрэктомия. Основной этап операции – поднятие хрусталика с глазного дна и выведение его в переднюю камеру. Для этого применяется методика введения перфторорганических соединений (ПФОС) в полость стекловидного тела. Из-за большого удельного веса ПФОС опускаются на глазное дно и вытесняют патологически измененную субстанцию наружу. Следующий этап после ленсэктомии – имплантация интраокулярной линзы (ИОЛ). Возможные места фиксации ИОЛ – УПК, цилиарное тело, радужка, капсула.
При высокой плотности ядра для удаления люксированного хрусталика применяется ультразвуковая или лазерная факоэмульсификация. Все остатки стекловидного тела, крови и обрывки задней капсулы должны быть полностью извлечены. Пациентам детского возраста проводится имплантация искусственной линзы в сочетании с капсульным мешком и кольцом. В современной офтальмологии применяются методики, которые позволяют фиксировать ИОЛ интрасклерально или интракорнеально с использованием шовной техники. В конце операции показано субконъюнктивальное введение антибактериальных средств и кортикостероидов. При необходимости после вмешательства назначают инстилляции гипотензивных средств.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
Дислокация искусственного хрусталика глаза (ИОЛ)
Если степень смещения интраокулярной линзы незначительная, то это чаще всего не виляет на остроту зрения и не требует повторной операции. Обычно причинами дислокации становится неправильное размещение линзы во время операции, интраоперационное повреждение связочно-капсулярного аппарата хрусталика, ассиметричное размещение гаптики линзы.
Выраженное смещение ИОЛ встречается в 0,2-2,8% случаев. При этом требуется хирургическая коррекция и повторная операция. В связи с внедрением в клиническую практику методики факоэмульсификации, частота серьезной дислокации линзы возросла. Также имеются описания дислокации ИОЛ на фоне лазерной капсулотомии с применением Nd:YAG лазера.
Основная причина выраженной дислокации ИОЛ заключается в повреждении во время операции или в послеоперационном периоде СКАХ. При этом во время операции СКАХ повреждается в 1-2% случаев. Однако практически всегда удается имплантировать заднекамерную ИОЛ в капсулярный мешок или цилиарную борозду. Для этого используют оставшиеся фрагменты капсулярного мешка в качестве опоры. Одновременно проводят переднюю витрэктомию или имплантацию внутрикапсульных колец.
Если неправильно оценить оставшиеся опорные части СКАХ или не в полном объеме выполнить перечисленные манипуляции, то может возникнуть дислокация ИОЛ в вещество стекловидного тела или на поверхность глазного дна. Реже смещение линзы приводит к развитию гемофтальма, вялотекущего увеита, пролиферирующей витреоретинопатии, отслойки сетчатки, хроническому отеку макулы.
Видео нашего врача по теме
Коррекция при смещении интраокулярной линзы
В зависимости от степени дислокации искусственного хрусталика, врач выбирает тот или иной хирургический доступ. Также учитываются наличие сопутствующих осложнений, например, макулярного отека, отслойки сетчатки, хрусталиковых масс в области глазного дна или стекловидного тела.
Выделяют два типа доступа: передний, или роговичный, и задний, осуществляемый через плоскую часть цилиарного тела. Роговичный доступ чаще используют в том случае, когда линза или ее гаптика расположены в поле зрения хирурга, и он может захватить из транспупиллярно. Показанием для заднего доступа является полная дислокация ИОЛ в вещество стекловидного тела или в плоскость глазного дна. Эта операция относится к разделу витреоретинальной хирургии. Задний доступ помогает провести все необходимые витреоретинальные манипуляции.
При дислокации ИОЛ можно заменить заднекамерную модель линзы на переднекамерную, выполнить репозицию заднекамерной линзы, удалить ИОЛ, не имплантируя другую линзу.
При замене заднекамерной ИОЛ на переднекамерную проводится в том случае, если строение линзы таково, что невозможно провести ее репозицию и шовную фиксацию. Современные модели переднекамерных линз используют для замены заднекамерных устройств. При этом имплантация безопасна, а шовная фиксация не требуется. В этом случае процент специфических осложнений очень мал. Итоговая острота зрения сопоставима с той, которую можно получить при реимплантации заднекамерной линзы. Иногда она даже превышает этот показатель.
При репозиции заднекамрной ИОД проводят ряд манипуляций:
Чаще всего размещают заднекапсульную ИОЛ в цилиарной борозде, а затем дополнительно фиксируют шовным материалом путем транссклерального доступа. Этот тип операции техничеки выполнить довольно сложно, так как высок риск осложнений (эндофтальмит, гемофтальм, вялотекущий увеит хронического течения, склеральные свищи, ущемление стекловидного тела, повторная дислокация ИОЛ, отслойка сетчатки). Также при проведении ультразвуковой биомикроскопии после операции было установлено, что менее половины вмешательств (37-40%) привели к правильному положению ИОЛ в цилиарной борозде. В остальных случаях происходит смещение гаптической части линзы кпереди или кзади относительно цилиарной борозды.
Следует еще раз отменить, что дислокация искусственного хрусталика является довольно редким, но очень тяжелым осложнением оперативного лечения катаракты. В зависимости от наличия остатков капсульного мешка, модели дислоцированной линзы, сопутствующих осложнений изменяется дальнейшая тактика лечения. При правильном подходе удается получить отличные функциональные и анатомические результаты.
Цены на лечение
Стоимость манипуляций с интраокулярной линзой (центрация, подшивание, рассечение спаек, капсулы и др.) в нашем офтальмологическом центре составляет 50 000 рублей (за 1 глаз). Выбор метода определяется после осмотра врачом-офтальмологом.
Афакия
Общая информация
Краткое описание
Афакия – отсутствие в глазу хрусталика [1]. Это результат оперативного вмешательства (например, удаления катаракты), тяжёлой травмы [2,3,4], в редких случаях – врождённая аномалия развития [5,6,7, 21].
Дата разработки протокола: 2016 год.
Пользователи протокола: офтальмологи.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности
| Уровень доказательности | Тип доказательности |
| I | Доказательства, полученные в результате мета-анализа большого числа хорошо спланированных рандомизированных исследований. Рандомизированные исследования с низким уровнем ложнопозитивных и ложнонегативных ошибок. |
| II | Доказательства основаны на результатах не менее одного хорошо спланированного рандомизированного исследования. Рандомизированные исследования с высоким уровнем ложнопозитивных и ложнонегативных ошибок. |
| III | Доказательства основаны на результатах хорошо спланированных нерандомизированных исследований. Контролируемые исследования с одной группой больных, исследования с группой исторического контроля и т.д. |
| IV | Доказательства получены в результате нерандомизированных исследований. Непрямые сравнительные, описательно корреляционные исследования и исследования клинических случаев. |
| V | Доказательства основаны на клинических случаях и примерах. |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии:
Жалобы на: низкое зрение, непереносимость очковой коррекции в результате анизометропии.
В анамнезе: хирургическое вмешательство по поводу экстракции катаракты или травма. В редких случаях – врожденная аномалия развития.
Физикальное обследование: не информативны.
Лабораторные исследования: не информативны.
Инструментальные исследования
Визометрия: низкая некорригированная острота зрения. При гиперметропической коррекции повышение остроты зрения вдаль.
Биомикроскопия: передняя камера глубокая или неравномерная. При движениях глаза отмечается дрожание радужки (иридодонез). Имеется рубец роговицы или лимба на месте произведенной операции, возможно наличие посттравматических роговичных или корнеосклеральных рубцов различной конфигурации и протяженности со швами или без. Наличие неправильной формы зрачка; оптический срез хрусталика не определяется. В области зрачка могут быть остатки капсулы или вещества хрусталика. Световой срез выявляет место расположения капсулы, а также степень ее прозрачности. В случае отсутствия хрусталиковой сумки стекловидное тело, удерживаемое только передней пограничной мембраной, прижимается и слегка проминирует в область зрачка (грыжа стекловидного тела). При разрыве мембраны в переднюю камеру выходят волокна стекловидного тела (осложненная грыжа).
Офтальмоскопия: глазное дно доступно осмотру, в пределах нормы при отсутствии сопутствующей патологии.
Гониоскопия: различная степень открытия угла передней камеры в зависимости от особенностей передней камеры, наличия иридокорнеальных сращений, передних синехий.
Периметрия: при отсутствии сопутствующей патологии глазного дна в пределах нормы.
Тонометрия: в пределах нормы при отсутствии сопутствующей патологии (глаукомы, офтальмогипертензии или гипотонии).
Эхобиометрия: глубокая передняя камера, хрусталик отсутствует.
Кераторефрактометрия: рефракция гиперметропическая, возможно наличие астигматизма, толщина роговицы в пределах нормы.
Расчет ИОЛ: на основании данных эхобиометрии и кераторефрактометрии.
Промывание слезных путей: слезные пути проходимы.
Диагностический алгоритм: (схема)
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне**:
Жалобы на: низкое зрение, непереносимость очковой коррекции в результате анизометропии.
В анамнезе хирургическое вмешательство по поводу экстракции катаракты или травма органа зрения. В редких случаях – врожденная аномалия развития.
Физикальное обследование: не информативны;
Лабораторные исследования: не информативны;
Инструментальные исследования:
Визометрия: низкая некорригированная острота зрения. При гиперметропической коррекции повышение остроты зрения вдаль.
Биомикроскопия: передняя камера глубокая или неравномерная. При движениях глаза отмечается дрожание радужки (иридодонез). Имеется рубец роговицы или лимба на месте произведенной операции, возможно наличие посттравматических роговичных или корнеосклеральных рубцов различной конфигурации и протяженности со швами или без. Наличие неправильной формы зрачка: оптический срез хрусталика не определяется. В области зрачка могут быть остатки капсулы или вещества хрусталика. Световой срез выявляет место расположения капсулы, а также степень ее прозрачности. В случае отсутствия хрусталиковой сумки стекловидное тело, удерживаемое только передней пограничной мембраной, прижимается и слегка проминирует в область зрачка (грыжа стекловидного тела). При разрыве мембраны в переднюю камеру выходят волокна стекловидного тела (осложненная грыжа).
Офтальмоскопия: глазное дно доступно осмотру.
Гониоскопия: различная степень открытия угла передней камеры в зависимости от
особенностей передней камеры, наличия иридокорнеальных сращений, передних синехий.
Периметрия: при отсутствии сопутствующей патологии глазного дна в пределах нормы.
Тонометрия: в пределах нормы при отсутствии сопутствующей патологии (глаукомы или гипотонии).
Эхобиометрия: глубокая передняя камера, хрусталик отсутствует.
Кераторефрактометрия: рефракция гиперметропическая, толщина роговицы в пределах нормы.
Расчет ИОЛ: на основании данных эхобиометрии и кераторефрактометрии
Промывание слезных путей: слезные пути проходимы.
Диагностический алгоритм: (схема) смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий:
· визометрия;
· биомикроскопия;
· офтальмоскопия;
· тонометрия;
· эхобиометрия;
· кераторефрактометрия;
· расчет ИОЛ;
· промывание слезных путей.
Перечень дополнительных диагностических мероприятий:
В-скан (состояние стекловидного тела, наличие или отсутствие патологических эхосигналов в заднем отрезке глаза) для решения вопроса о целесообразности хирургического вмешательства.
Электрофизиологическое исследование – определение функционального состояния сетчатки и зрительного нерва) для решения вопроса о целесообразности хирургического вмешательства и прогнозирования повышения зрительных функций в послеоперационном периоде.
Ультразвуковая биомикроскопия – анатомо-топографические особенности переднего отрезка (особенности угла передней камеры, глубина передней камеры, отсутствие хрусталика, отсутствие или наличие остатков капсульного мешка, остатков хрусталиковых масс, состояние цилиарного тела, состояние цинновых связок и т.д.)) для выбора тактики хирургического вмешательства.
Периметрия (систематическое измерение дифференциальной световой чувствительности в поле зрения по обнаружению тестовых целей на определенном фоне) для обнаружения дисфункции в центральном и периферическом зрении. Необходима для решения вопроса о целесообразности хирургического вмешательства.
Гониоскопия (различная степень открытия угла передней камеры в зависимости от особенностей передней камеры, наличие иридокорнеальных сращений, передних синехий) для выбора тактики хирургического вмешательства.
Спекулярная эндотелиальная микроскопия (исследование роговичного эндотелия) для оценки состояния и физиологических резервов роговичного эндотелия.
Пахиметрия (инструментальный метод исследования толщины роговой оболочки глаза) позволяет получить данные о состоянии роговицы, важные для установки диагноза и планирования лечения.
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Атропин (Atropine) |
| Бринзоламид (Brinzolamide) |
| Бромфенак (Bromfenac) |
| Дексаметазон (Dexamethasone) |
| Диазепам (Diazepam) |
| Диклофенак (Diclofenac) |
| Дифенгидрамин (Diphenhydramine) |
| Индометацин (Indomethacin) |
| Левофлоксацин (Levofloxacin) |
| Лидокаин (Lidocaine) |
| Маннитол (Mannitol) |
| Моксифлоксацин (Moxifloxacin) |
| Натрия хлорид (Sodium chloride) |
| Непафенак (Nepafenac) |
| Оксибупрокаин (Oxybuprocaine) |
| Офлоксацин (Ofloxacin) |
| Преднизолон (Prednisolone) |
| Проксиметакаин (Proxymetacaine) |
| Пропофол (Propofol) |
| Сульфацетамид (Sulfacetamide) |
| Тимолол (Timolol) |
| Тобрамицин (Tobramycin) |
| Трамадол (Tramadol) |
| Тропикамид (Tropikamid) |
| Фентанил (Fentanyl) |
| Цефтриаксон (Ceftriaxone) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения**:
Немедикаментозное лечение:
Режим – III Б.
Диета – стол №15 (при отсутствии сопутствующих заболеваний).
Медикаментозное лечение
Перечень основных лекарственных средств (назначаются после хирургического вмешательства)
| Лекарственное средство (международное непатентованное название) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | Уровень доказательности |
| Дексаметазон суспензия глазная 0,1% 5 мл | Глюкокортикоиды для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | 3 недели | В |
| Левофлоксацин капли глазные 0,5% 5 мл | Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | 7-10 суток | В |
| Тропикамид капли глазные 1% 5 мл | · М-холинолитик | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | 5 суток | С |
| Дексаметазон 0,4% 1 мл | Глюкокортикоиды для системного применения | Парабульбарные или субконъюнктивальные инъекции | 0,5 – 1,0 мл | 1 раз в сутки | 4 суток | В |
| Диклофенак капли глазные 0,1% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | До 3 недель | В |
| Лекарственное средство (международное непатентованное название) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | Уровень доказательности |
| Бромфенак капли глазные 0,09% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | До 14 суток | С |
| Непафенак капли глазные 0,1% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | До 14 суток | С |
| Сульфацетамид капли глазные 20%, 30% | Противомикробное бактериостатическое средство, сульфаниламид | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | 5 суток | В |
| Моксифлоксацин капли глазные 0,5% | Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | 7-10 суток | В |
| Офлоксацин капли глазные 0,3% | Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 4 раза в сутки | 7-10 суток | В |
| Диклофенак 25 мг/мл | Нестероидный противовоспалительный препарат | Раствор для внутримышечных инъекций | 75 мг | 1 раз в сутки | 3-7 дней | В |
| Индометацин 25 мг | Нестероидный противовоспалительный препарат | Для приема внутрь | 25 мг | 3 раза | 7 суток | В |
| Проксиметакаин капли глазные 0,5% | средство для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2капли | 3 раза | 1 сутки | В |
Показания для консультации специалистов: при наличии общей патологии необходимо заключение соответствующего узкого специалиста об отсутствии противопоказаний к хирургическому лечению.
В обязательном порядке заключение отоларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Профилактические мероприятия:
Антибактериальная и противовоспалительная терапия для профилактики послеоперационных воспалительных осложнений.
Мониторинг состояния пациента**: В течение от 2 недель до 1 месяца после операции инстилляция антибактериальных и противовоспалительных препаратов. При необходимости подбор очковой коррекции. При наличии мониторинг сопутствующего заболевания.
Индикаторы эффективности лечения: При отсутствии изменений в нервно-воспринимающем аппарате глаза и при правильной оптической коррекции сохраняется высокая острота зрения и трудоспособность.
Лечение (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения **:
Немедикаментозное лечение
Режим – III Б;
Диета – стол №15 (при отсутствии сопутствующих заболеваний).
Медикаментозное лечение
Перечень основных лекарственных средств
1 раз
Перечень дополнительных лекарственных средств
| Лекарственное средство (международное непатентованное название) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | Уровень доказательности |
| Диклофенаккапли глазные 0,1% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | До 3 недель | В |
| Преднизолон 30 мг\мл | Глюкокортикостероиды | Внутримышечно | 60 мг | 1 раз в сутки | 5 суток | В |
| Сульфацетамид капли глазные 20%, 30% 15 мл | Противомикробное бактериостатическое средство, сульфаниламид | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | 5 суток | В |
| Тобрамицин глазная мазь 3,5 г | Препарат с антибактериальным и противовоспалительным действием для местного применения в офтальмологии | Местно в конъюнктивальную полость | 1 капля | 3 раза | 10 дней | B |
| Бромфенак капли глазные 0,09% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 6 раз в сутки | До 14 суток | С |
| Непафенак капли глазные 0,1% | Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | До 14 суток | С |
| Моксифлоксацин капли глазные 0,5% | Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 3 раза в сутки | 7-10 суток | В |
| Офлоксацин капли глазные 0,3% | Противомикробный препарат группы фторхинолонов для местного применения в офтальмологии | Инстиляции в конъюнктивальную полость | 2 капли | 4 раза в сутки | 7-10 суток | В |
| Диклофенак 25 мг/мл | Нестероидный противовоспалительный препарат | Раствор для внутримышечных инъекций | 75 мг | 1 раз в сутки | 3-7 дней | В |
| Бринзоламид капли глазные 1% | Ингибитор карбоангидразы для местного применения в офтальмологии | Местно в конъюнктивальную полость | 2 капли | 2 раза в сутки | До 7 дней | С |
| Оксибупрокаин капли глазные 0,4% | · Местноанестезирующее средство | Инстиляции в конъюнктивальную полость | 2 капли | 1 раз | 4 суток | С |
| Лидокаин 2% | · Местноанестезирующее средство | Для парабульбарных и субконъюнктивальных инъекций | 0,5 мл | 1 раз в сутки | 4 суток | В |
| Тропикамид капли глазные 0,5%, 1% | · М-холинолитик для местного применения в офтальмологии | Местно в конъюнктивальную полость | 2 капли | 3 раза в сутки | 5 суток | С |
| Фенилэфрин капли глазные 2,5% | · Симпатомиметик для местного применения в офтальмологии | Местно в конъюнктивальную полость | 2 капли | 3 раза в сутки | 5 суток | А |
| Индометацин 25 мг | Нестероидный противовоспалительный препарат | Внутрь | 25 мг | 3 раза | 7 суток | В |
| Фентанил 0,005% 1 мл | Анальгетик. Опиоиды. Фенилпиперидина производные | Внутривенно | 1,0 мл | 1 раз | 1 сутки | А |
| Пропофол эмульсия 20 мл | Наркозные средства | Внутривенно | 200 мг | 1 раз | 1 сутки | А |
| Маннитол 15% | · Осмотический диуретик | Внутривенно | 200 мл | 1 раз | 1-3 суток | В |
| Цефтриаксон 1,0 гр | · Противомикробный препарат группы цефалоспоринов | Внутримышечно, внутривенно | 1,0 гр | 1 раз | 7 суток | B |
Хирургическое вмешательство
Показания:
· восстановление оптического аппарата глазного яблока, так как в результате афакии резко изменяется рефракция глаза (возникает гиперметропия высокой степени), снижается острота зрения и утрачивается способность аккомодации, которые не удовлетворяют потребности пациента и оперативное вмешательство подразумевает разумную вероятность устранения этих причин [8,9,10] ;
· восстановление анатомических соотношений основных отделов глазного яблока: устранение отсутствия хрусталика в результате вторичной имплантации интраокулярной линзы (ИОЛ) с транссклеральной фиксацией (ТСФ) при отсутствии капсульного мешка[11,12,13]; на капсулу хрусталика при сохранности капсульного мешка или его остатки. При наличии помутнения задней капсулы проведение дисцизии задней капсулы хрусталика [14,15,16].
Операция: Вторичная имплантация ИОЛ с транссклеральной фиксацией (ТСФ)
Операция: Вторичная имплантация ИОЛ
Операция проводится под управляемой в/венной атаралгезией у взрослых и под обшим наркозом у детей. Эпибульбарная анестезия проксиметакаином 3 раза, трехкратная обработка операционного поля. Анестезия 2% 2,0 прокаин п\б или п\к (при необходимости). Блефаростат. Шов держалка на эписклеру полиэстер 5\0 (при необходимости). Формируется роговичный или корнеосклеральный тоннельный разрез. Гемостаз, в п\камеру вводят фенилэфрин, вискоэластик. Имплантация ИОЛ проводится на капсулу или остатки капсульного мешка хрусталика без фиксации. Х-образный шов на тоннель 10/0. Антибактериальные капли в конъюнктивальную полость, асептическая повязка.
Операция: Вторичная имплантация ИОЛ + дисцизия задней капсулы
Операция проводится под управляемой в/венной атаралгезией у взрослых и под общим наркозом у детей. Эпибульбарная анестезия проксиметакаином 3 раза, трехкратная обработка операционного поля. Анестезия 2% 2,0 прокаин п\б или п\к (при необходимости). Блефаростат. Шов держалка на эписклеру полиэстер 5\0 (при необходимости). Формируется роговичный или корнеосклеральный тоннельный разрез. Гемостаз, в п\камеру вводят фенилэфрин, вискоэластик. Имплантация ИОЛ проводится на заднюю капсулу хрусталика. С помощью ножниц Ваннаса в оптической зоне формируется дисцизионное «окошечко». Х-образный шов на тоннель 10/0. Антибактериальные капли в конъюнктивальную полость, асептическая повязка.
Другие виды лечения: нет.
Показания для консультации специалистов: при наличии общей патологии необходимо заключение соответствующего узкого специалиста об отсутствии противопоказаний к хирургическому лечению. В обязательном порядке заключение отоларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Показания для перевода в отделение интенсивной терапии и реанимации: нет.
Индикаторы эффективности лечения:
Улучшение зрительных функций, в результате хирургического лечения афакии характеризуется восстановлением оптического аппарата глазного яблока:
· улучшением корригированной остроты зрения;
· улучшением некорригированной остроты зрения и уменьшением зависимости от очков;
· улучшением чувствительности к слепящим за светам;
· улучшением глубинного восприятия и бинокулярного зрения, устранением анизометропии;
· улучшением цветовосприятия.
Восстановление анатомических соотношений основных отделовглазного яблока.
Улучшение физических возможностей, в результате хирургического лечения афакии характеризуется:
· повышением способности осуществлять повседневную деятельность;
· повышением способности сохранить или возобновить трудовую деятельность;
· повышением мобильности (ходьба, вождение).
Улучшение психического здоровья и эмоционального благополучия, как результат операции может быть охарактеризовано:
· улучшением самооценки и самостоятельности;
· улучшением способности избегать травм;
· увеличением социальных контактов и способности участвовать в социальных мероприятиях;
· улучшение качества жизни;
· освобождением от страха слепоты.
Отсутствие воспалительной реакции глаза:
· отсутствие реакции отторжения ИОЛ;
· гладкое течение послеоперационного периода;
· заживление операционной раны [18,19].
Дальнейшее ведение: В течение от 2 недель до 1 месяца после операции инстилляция антибактериальных и противовоспалительных препаратов.
Госпитализация
Показания для плановой госпитализации:
· низкие зрительные функции;
· отсутствие хрусталика;
· улучшение зрительных функций при гиперметропической коррекции.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
| ИОЛ | – | интраокулярная линза |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ТСФ | – | транссклеральная фиксация |
| УБМ | – | ультразвуковая биомикроскопия |
| ЭФИ | – | электрофизиологическое исследование |
1) Алдашева Нэйля Ахметовна – доктор медицинских наук, АО «Казахский научно-исследовательский институт глазных болезней» заместитель председателя Правления по науке и стратегическому развитию.
2) Сулейменов Марат Смагулович – доктор медицинских наук, АО «Казахский научно-исследовательский институт глазных болезней» заместитель председателя Правления по клинической работе.
3) Жургумбаева Гульнар Кайратовна – кандидат медицинских наук, АО «Казахский научно-исследовательский институт глазных болезней», заведующая 3 отделением;
4) Таштитова Ляйля Болатовна – АО «Казахский научно-исследовательский институт глазных болезней», врач офтальмолог 3 отделения;
5) Джапаркулов Айдос Ергалиевич – кандидат медицинских наук, ГКП на ПХВ «Центральная городская клиническая больница» Управление здравоохранения города Алматы, заведующий микрохирургии глаза №1;
6) Агелеуова Акмарал Кусаиновна – филиал в городе Астана АО «Казахский научно-исследовательский институт глазных болезней», заведующая дневным стационаром.
7) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии» клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов: Курмангалиева Мадина Маратовна – доктор медицинских наук, РГП «Больница Медицинского центра Управления делами Президента РК» главный офтальмолог.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.