дивертикул сигмовидной кишки мкб код
Дивертикулярная болезнь толстой кишки с прободением и абсцессом (K57.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
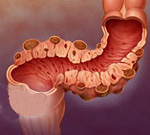
Дивертикул кишки представляет собой мешковидное выпячивание кишечной стенки, которое сообщается с ее просветом.
Примечание. В данную подрубрику включено:
— дивертикулярная болезнь толстой кишки с прободением и абсцессом;
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
В большинстве случаев (70%) дивертикулы располагаются в сигмовидном отделе толстой кишки. Подобное расположение связано с такими функциональными и анатомическими особенностями сигмовидной кишки, как большое количество изгибов, меньший диаметр, более плотная консистенция содержимого. Кроме того, сигмовидная кишка имеет резервуарную функцию, в связи с чем в ней наблюдается более высокое внутрипросветное давление.
Прободение (перфорация). Механизм развития дивертикулита заключается в наличии перфорации дивертикула как макроскопической, так и микроскопической. Прежняя концепция обструкции просвета кишки, вероятно, имеет место только в редких случаях. К перфорации приводит повреждение стенки дивертикула, возникшее вследствие увеличенного внутрипросветного давления или набившихся частичек пищи, с последующим воспалением и фокусом некроза. Клиническая картина перфорации дивертикула связана с ее размером и степенью отграниченности окружающими тканями. Хорошо отграниченные перфорации приводят к формированию абсцесса и свища. Неполное отграничение является причиной перфорации в свободную брюшную полость и развития перитонита.
Перидивертикулит характеризуется слипанием серозной оболочки кишки и периколитического сальника (жировых привесков), при этом наблюдается хроническое неспецифическое воспаление с образованием периколитического абсцесса и периколитического фиброза. Нередко воспаление распространяется в продольном направлении (вдоль наружной поверхности глубоких мышечных слоев) с образованием расслаивающих абсцессов, лежащих в основе образования периколитических инфильтратов. При периколите очень высока опасность перфорации (закрытой или свободной).
Абсцесс. Развитие абсцесса, осложняющего дивертикулит, находится в зависимости от способности окружающих кишку тканей, сдерживать распространение воспалительного процесса.
Дивертикулы сигмовидной кишки
Дивертикулы сигмовидной кишки – это патологические выпячивания ее стенки, которые образуются вследствие дегенеративных процессов в тканях. Заболевание может протекать бессимптомно или проявляться болями в животе, нарушением стула (запором или поносом), метеоризмом, кровотечениями, признаками воспаления. Диагностику проводят с помощью колоноскопии и ирригоскопии, лабораторные исследования имеют вспомогательное значение. Моторную функцию кишечника оценивают путем манометрии. Консервативная терапия направлена на регуляцию стула и борьбу с осложнениями. При неэффективности показано хирургическое лечение.
МКБ-10
Общие сведения
Дивертикулы сигмовидной кишки – это одно из проявлений дивертикулеза толстого кишечника, которое характеризуется наличием патологических выпячиваний в стенках сигмовидной кишки, возникающих вследствие дегенеративных процессов, нарушения моторики и хронических запоров. Это одно из самых распространенных заболеваний толстого кишечника.
Дивертикулез диагностируют практически у каждого десятого жителя развитых стран. Приблизительно треть случаев приходится на дивертикулы сигмовидной кишки. Еще 10-13% занимает сочетанная патология, когда процесс распространяется и на сигмовидную, и на нисходящую ободочную кишку. Следует заметить, что только у 20% пациентов в конечном итоге развивается симптоматика, у всех остальных дивертикулы сигмовидной кишки находят случайно или не диагностируют прижизненно. Проблема актуальна для тех стран, где в рационе очень мало продуктов с высоким содержанием клетчатки, и менее актуальна для стран Африки, Азии и Южной Америки. Лечением дивертикулеза занимаются проктологи.
Причины
Специалисты в сфере современной проктологии выделяют три основные патофизиологические причины возникновения дивертикулов сигмовидной кишки:
Также немалую роль играет повышение давления внутри кишечника вследствие застоя каловых масс. В большинстве случаев все эти факторы действуют сочетанно.
Дистрофия тканей (мышечного аппарата, слизистой и подслизистого слоя) возникает в пожилом возрасте или вследствие врожденной слабости соединительной ткани из-за нарушения синтеза коллагена. У людей среднего возраста на первый план выходят изменения перистальтики, которые проявляются дискоординацией движений гладкой мускулатуры в стенках кишечника, спазмами. Это ведет к повышению давления внутри кишечника, застою каловых масс. В результате мышечные волокна расслаиваются, и образуются дивертикулы сигмовидной кишки.
К вышеперечисленным факторам присоединяются сосудистые нарушения. Постоянный спазм мускулатуры ведет к замедлению кровообращения, застою крови в капиллярах и венах кишечной стенки. Кроме того, артерии могут быть поражены атеросклерозом. Трофика нарушается, что еще больше усугубляет дегенеративные процессы в тканях и в конечном итоге ведет к образованию дивертикулов сигмовидной кишки.
Важное значение в развитии дивертикулов сигмовидной кишки имеет строение данного отдела кишечника. Мышечный слой толстого кишечника неравномерный, он идет вдоль всей его длины в виде трех полос (тений). Через него во многих местах проходят вены и артерии, что обусловливает образование в стенках кишечника зон, больше всего подверженных негативным воздействиям и повышенному давлению внутри его полости. Выпячивания возникают также из-за многочисленных гаустр в сигмовидной кишке. Неправильное питание провоцирует запоры и застой каловых масс, что является дополнительным фактором растяжения и ослабления стенок и формирования дивертикулов сигмовидной кишки.
Классификация
По клиническому течению дивертикулы сигмовидной кишки разделяют на:
По морфологическому строению дивертикулы сигмовидной кишки делят на истинные и ложные. Истинные дивертикулы представляют собой выпячивания, в которых участвуют все слои кишечной стенки (мышечный, слизистый и подслизистый). При ложном дивертикуле выпячивается только слизистая оболочка.
Симптомы дивертикулов
У большинства пациентов дивертикулы сигмовидной кишки себя никак не проявляют. Человек может годами не знать о своей проблеме, пока не возникнет осложнение, или он не обратится за консультацией проктолога в связи с другой патологией. Пятая часть пациентов предъявляет жалобы на периодические боли в животе по типу колик. Боль размыта или локализуется в левой подвздошной области, при пальпации стенка живота не напряжена. Болевой синдром может проходить самостоятельно, иногда облегчение наступает после опорожнения кишечника. Кроме того, отмечается вздутие живота, постоянные запоры, которые периодически сменяются поносами. Все эти симптомы укладываются в клиническую картину синдрома раздраженного кишечника, что значительно затрудняет диагностику.
Симптоматика меняется и становится более яркой при развитии дивертикулита (воспаления дивертикулов сигмовидной кишки). Возникает оно из-за застоя каловых масс в просвете кишечника и в самом дивертикуле, действия кишечной флоры и повышенной проницаемости ослабленных стенок сигмовидной кишки. Боль в животе усиливается, локализация ее часто неопределенная. При пальпации отмечается некоторое напряжение передней брюшной стенки, усиление болезненности в левой подвздошной области. У больного повышается температура, появляются симптомы интоксикации.
Осложнения
Прогрессирование воспаления дивертикула сигмовидной кишки может привести к формированию инфильтрата. Воспалительный процесс распространяется на брыжейку, сальник и окружающие ткани. При пальпации в левом нижнем участке живота прощупывается болезненное уплотнение с ограниченной подвижностью. На месте инфильтрата может сформироваться абсцесс. Состояние пациента резко ухудшается, температура поднимается до высоких цифр, лихорадка носит гектический характер с большими суточными колебаниями. При пальпации отмечается сильное локальное напряжение стенки живота, резкая боль.
Прободение, или перфорация дивертикулов – самое тяжелое осложнение. Процесс может развиваться на фоне диверкулита или без его признаков. Пациенты жалуются на резкую боль, слабость, повышение температуры. Следствием перфорации всегда является перитонит или забрюшинная флегмона (если прободение дивертикула сигмовидной кишки произошло в ее брыжейку). Состояние больного при этом тяжелое, отмечается слабость, повышение температуры, наблюдается симптоматика острого живота. Если перфорационное отверстие открылось в полый орган или на поверхность кожи живота, образуется свищ. Чаще всего свищи открываются в просвет тонкого кишечника, мочевого пузыря, реже в просвет влагалища.
Нарушение целостности сосудов кишечной стенки ведет к открытому кровотечению. Оно может стать первым и единственным симптомом дивертикулов сигмовидной кишки. В кале появляется кровь, она почти не смешивается с каловыми массами, не изменяет своего цвета. Кровотечения редко бывают профузными, но могут повторяться, так как комки кала постоянно травмируют стенку кишки. Частые кровотечения в конечном результате ведут к анемии.
Диагностика
Выявить дивертикулы сигмовидной кишки можно с помощью эндоскопических исследований. В первую очередь проводят ирригоскопию – рентгенологическое исследование толстого кишечника после бариевой клизмы. В проктологии эта методика считается одной из самых информативных для диагностики дивертикулов сигмовидной кишки, поскольку позволяет увидеть выпячивания кишечной стенки, измерить их размеры, оценить подвижность сигмовидной кишки, тонус стенок и величину просвета. Для улучшения результата исследование делают в нескольких проекциях.
Колоноскопия проводится после получения результатов ирригоскопии, так как при этом исследовании существует опасность повреждения и прободения дивертикулов сигмовидной кишки. Метод позволяет оценить состояние стенок кишки и дивертикулов, уточнить размеры выпячивания, выявить воспалительные изменения и очаги кровотечений. При необходимости можно сделать биопсию. Если у пациента выражены моторные нарушения работы кишечника, выполняют манометрию.
Лабораторные методы имеют вспомогательное значение, их используют для диагностики осложнений. При дивертикулите в общем анализе крови можно обнаружить лейкоцитоз со сдвигом формулы крови влево, повышение СОЭ. Кровотечение ведет к уменьшению числа эритроцитов, снижению уровня гемоглобина. Выявить незначительную кровопотерю при повреждении сосудов дивертикулов сигмовидной кишки можно с помощью анализа кала на скрытую кровь.
Лечение дивертикулов сигмовидной кишки
Главным лечебным мероприятием при неосложненной форме заболевания является нормализация стула и кишечной деятельности. Больным назначают диету с высоким содержанием клетчатки. Если диета не дает результата, добавляют препараты с клетчаткой, слабительные средства. Для регуляции перистальтики используют спазмолитики (дротаверин) и прокинетики (домперидон, итопридия гидрохлорид). При необходимости рекомендуют принимать ферментные препараты.
Прогноз и профилактика
Избежать образования дивертикулов сигмовидной кишки можно, придерживаясь правильного питания: это заболевание практически не встречается в тех странах, где люди в основном питаются овощами, фруктами и крупами. Диета должна состоять из продуктов, богатых клетчаткой. В первую очередь необходимы каши (овсяная, гречневая, пшеничная), фрукты, сырые и отварные овощи. Следует больше внимания уделять умеренным физическим упражнениям.
В связи с тем, что у 80% пациентов дивертикулы протекают бессимптомно, прогноз при этом заболевании достаточно благоприятный. Он ухудшается с возрастом, так как начинают прогрессировать атрофические изменения в стенках кишечника. Менее благоприятный прогноз при таких осложнениях, как абсцесс, перитонит, перфорация дивертикулов сигмовидной кишки.
Дивертикулярная болезнь ободочной кишки у взрослых. Клинические рекомендации.
Дивертикулярная болезнь ободочной кишки у взрослых
Оглавление
Ключевые слова
Список сокращений
ДИ – доверительный интервал
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
МКБ – международная классификация болезней
РКИ – рандомизированное клиническое исследование
СР – степень рекомендаций
УД – уровень доказательности
УЗИ – ультразвуковое исследование
Термины и определения
Дивертикул – это грыжевидное выпячивание стенки полого органа.
Дивертикулярная болезнь – это наличие множественных дивертикулов ободочной кишки [3,6].
1. Краткая информация
1.1 Определение
По строению дивертикулы разделяют на истинные, в которых прослеживаются все слои полого органа, и ложные, в стенке которых отсутствует мышечный и подслизистый слой. По происхождению дивертикулы разделяют на врождённые и приобретённые. Истинные дивертикулы по происхождению врождённые, ложные – приобретённые. По морфофункциональным особенностям выделяют пульсионные дивертикулы, возникающие в результате действия внутрипросветного давления на стенку полого органа, и тракционные дивертикулы – формирующиеся в результате фиксации органа и деформации его стенки.
В ободочной кишке дивертикулы по происхождению приобретённые, по строению – ложные, по морфофункциональным особенностям – пульсионные. Преимущественная локализация дивертикулов – ободочная кишка, в прямой кишке дивертикулы образуются крайне редко.
Стенка дивертикула представлена слизистой оболочкой и тонким соединительно-тканным слоем, образующимся из дегенерировавших мышечного и подслизистого слоев. В дивертикуле различают устье, шейку, тело и дно.
Дивертикул может быть окружён жировой тканью, если располагается в жировом подвеске или брыжейке ободочной кишки или же поверхностный слой дивертикула может быть представлен серозной оболочкой, если он располагается в интраперитонеальной части ободочной кишки. Если дно дивертикула не выходит за пределы стенки, то такой дивертикул называют неполным или интрамуральным.
Размеры дивертикулов колеблются в пределах от 1 мм до 150 мм, в среднем составляя 3-8 мм. Устья дивертикулов располагаются вблизи мышечных тений. В этих местах конечные ветви прямых сосудов проходят сквозь циркулярный мышечный слой и в подслизистом сосудистое сплетение.
Кровоснабжение дивертикула осуществляется за счёт сосудов подслизистого слоя, плотно расположенных в области шейки дивертикула. От этих сосудов отходит конечная ветвь, которая достигает дна дивертикула.
Выделяют два типа дивертикулярной болезни – «западный» и «восточный». При «западном» типе дивертикулярной болезни, в первую очередь, поражаются левые отделы ободочной кишки. В 95% дивертикулы располагаются в сигмовидной или сигмовидной и нисходящей ободочной кишке. Наибольшее количество дивертикулов и высокая плотность их расположения имеет место в сигмовидной кишке. Эти показатели снижаются в проксимальном направлении, однако нередким бывает сегментарное поражение ободочной кишки дивертикулами, например, они определяются в сигмовидной и поперечной ободочной кишке, а в других отделах их нет. Преимущественная географическая распространённость «западного» типа дивертикулярной болезни – США, Канада, Европа, Россия, Австралия.
«Восточный» тип дивертикулярной болезни характерен для стран Азии и Африки. При этом дивертикулы локализуются в слепой и восходящей кишке. Распространённость этого типа в сотни раз меньше, чем его «западный» вариант и в данных клинических рекомендациях «восточный» тип не рассматривается.
1.2 Этиология и патогенез
Возникновение дивертикулов в стенке ободочной кишки, в первую очередь, обусловлено изменением эластических свойств соединительной ткани. При повышении внутрипросветного давления это приводит к пролапсу слизистой через «слабые» участки кишечной стенки – места прохождения сквозь нее сосудов.
Развитию «слабости» соединительной ткани способствует преобладание в рационе рафинированной пищи животного происхождения и недостаток нутриентов растительного происхождения, в том числе, грубой волокнистой клетчатки. Экспериментально было доказано, что при таком рационе существенно увеличивается число поперечных сшивок в коллагеновых волокнах, достоверно растёт доля III типа коллагена и возрастает концентрация эластина. Это снижает растяжимость и вязкоупругие свойства соединительной ткани, делает её более плотной и хрупкой. Помимо дивертикулярной болезни, эти изменения характерны также для процессов старения. Совокупное действие обоих факторов приводит к значительному росту заболеваемости дивертикулярной болезни от 10% в возрасте 40 лет до 60% в возрасте 70 лет. В три раза реже дивертикулы выявляют у вегетарианцев и чаще – у лиц с ожирением, сниженной двигательной активностью, а также при врождённых дефектах структуры соединительной ткани (синдром Марфана, Энлоса-Данлоса, поликистоз почек) [22].
Дефицит растительной клетчатки, кроме того, приводит к уменьшению объема и повышению плотности каловых масс, что инициирует нарушения двигательной активности ободочной кишки: даже на незначительное раздражение кишка реагирует в виде хаотичных сокращений перемешивающего типа. Как следствие, формируются короткие замкнутые сегменты с повышенным внутрипросветным давлением. Параллельно с этим, в стенке кишки снижается число клеток Кахаля (основных пейсмейкеров моторики) и уменьшается количество нейронов в интрамуральных ганглиях, что в свою очередь усиливает выраженность нарушений двигательной активности, образуя порочный круг [3,46,60].
В основе развития как неосложнённой формы дивертикулярной болезни с клиническими проявлениями, так и осложнённых её форм, лежат воспалительные изменения в стенке дивертикулов. Задержка эвакуации содержимого из тела дивертикула через его узкую шейку приводит к образованию плотного комка, называемого фекалитом. При полной обструкции шейки дивертикула в его теле развиваются процессы воспаления, а в просвете накапливается экссудат. Если в результате размягчения фекалита воспалительным экссудатом не происходит его эвакуации через шейку в просвет кишки, то развивается реактивное воспаление окружающих дивертикул тканей, а затем – пропитывание окружающих тканей воспалительным экссудатом. В зависимости от реактивных свойств организма и вирулентности инфекционного агента, воспаление может варьировать от незначительного отёка окружающей кишку жировой клетчатки до перфорации дивертикула с развитием перитонита [3,2,6,54].
Если в острой фазе воспаления произошло разрушение всей стенки дивертикула или её части, то по стихании процессов острого воспаления, полного восстановления структурной целостности стенки дивертикула не происходит. Дефекты стенки при этом заполняются грануляционной тканью, которая находится в постоянном контакте с агрессивным содержимым толстой кишки с высокой концентрацией микроорганизмов. Так как мышечный и подслизистый слои в дивертикуле отсутствуют, при разрушении базальной мембраны и собственной пластинки слизистой, содержимое кишки контактирует не со стенкой кишки, а околокишечной клетчаткой, создавая условия для перехода процесса в хроническую форму и развития рецидивов дивертикулита [4].
При дивертикулярной болезни в стенке ободочной кишки развиваются специфические изменения мышечного слоя в виде его разволокнения и утолщения, но не за счёт гипертрофии, а вследствие деформации по типу синусоиды. Эти изменения максимально выражены в области воспалённого дивертикула и постепенно убывают по мере удаления от источника воспаления [1,4,10].
Механизм развития кровотечения из дивертикула состоит в том, что при эвакуации фекалита через шейку, в её узкой части, происходит повреждение рыхлой отёчной слизистой. Именно в этом месте шейку дивертикула обвивают конечные ветви прямых сосудов.
1.3 Эпидемиология
В настоящее время дивертикулярная болезнь является одним из наиболее распространённых заболеваний желудочно-кишечного тракта. Её называют болезнью «западной цивилизации». В течение ХХ века отмечен рост дивертикулярной болезни более, чем в 10 раз. Так, в США ежегодно госпитализируется более 200 тысяч пациентов с осложнёнными формами этого заболевания. За последнее десятилетие в США и Западной Европе отмечен почти двукратных рост числа хирургических вмешательств по поводу дивертикулярной болезни [38].
В России частота выявления дивертикулярной болезни колеблется в зависимости от регионов. В крупных городах это заболевание с середины 90-х годов перестало быть редкостью и сейчас является предметом повседневной работы колопроктологов, гастроэнтерологов и хирургов. По данным ГНЦК в 2008-2013 годах дивертикулярная болезнь выявлялась в 17,6-22,6%. Среди гастроэнтерологических больных, по данным рентгенологических исследований Центрального научно-исследовательского института гастроэнтерологии, частота выявления дивертикулов в 2002-2004 годах составила 15,7%. В экстренных хирургических стационарах Москвы, Санкт-Петербурга и Уфы составляет 3,2-6,1%.
1.4 Коды по МКБ-10
1.5 Классификация
Универсальной классификации дивертикулярной болезни ободочной кишки не существует.
Для определения распространённости воспалительного процесса при острых осложнениях дивертикулярной болезни широко применяется классификация Hinchey E.J. (1978) [34]:
I стадия Периколический абсцесс или инфильтрат
II стадия Тазовый, внутрибрюшной или ретроперитонеальный абсцесс
III стадия Генерализованный гнойный перитонит
IV стадия Генерализованный каловый перитонит
В Германии и центральной Европе распространена классификация Hansen O., Stock W. (1999) [33]:
Стадия 0. Дивертикулёз
Стадия 1. Острый неосложнённый дивертикулит
Стадия 2. Острый осложнённый дивертикулит
Перидивертикулит / флегмонозный дивертикулит
Стадия 3. Хронический дивертикулит.
Классификации Хинчи и Хансена-Штока имеют эмпирическое происхождение. Классификацию Хинчи, созданную для определения выраженности и распространённости острых осложнений, часто и ошибочно применяют для диагностики хронических осложнений. В классификации Хансена и Штока нет места большинству вариантов хронических осложнений.
Для применения в клинической практике рекомендуется классификация, разработанная Ассоциацией колопроктологов России, Российской гастроэнтерологической ассоциацией и Российским обществом хирургов. Согласно этой классификации, наличие хотя бы одного дивертикула в толстой кишке позволяет установить диагноз дивертикулярной болезни.
Дивертикулярная болезнь принципиально разделяется на бессимптомную форму, неосложнённую форму с клиническими проявлениями и осложнённую форму.
Бессимптомную форму констатируют, если в ободочной кишке имеется хотя бы один дивертикул и отсутствуют какие-либо клинические проявления заболевания.
Неосложнённая форма дивертикулярной болезни с клиническими проявлениями преимущественно манифестирует функциональными нарушениями и болями при отсутствии каких-либо признаков воспалительных изменений в дивертикулах.
Осложнённая форма дивертикулярной болезни имеет место при развитии воспалительных реакций или толстокишечных кровотечениях. В осложнённой форме дивертикулярной болезни выделяют острые и хронические осложнения (табл. 1).
Таблица 1. Классификация осложнений дивертикулярной болезни [9].
ОСТРЫЕ ОСЛОЖНЕНИЯ
ХРОНИЧЕСКИЕ ОСЛОЖНЕНИЯ
Острый паракишечный инфильтрат
Хронический паракишечный инфильтрат:
Свищи ободочной кишки:
Рецидивирующее толстокишечное кровотечение
К острым осложнениям относят воспалительные осложнения или кровотечения, впервые возникшие в жизни. При остром воспалении наблюдается каскад типовых реакций, направленных на ликвидацию повреждающего агента. Если же повреждающий агент продолжает действовать, то происходит наслоение разных фаз воспаления друг на друга и заболевание становится хроническим.
К хроническим формам следует относить ситуации, при которых не удаётся ликвидировать воспалительный процесс в течение более, чем 6 недель или же в этот срок и позже развивается рецидив воспаления.
Под острым дивертикулитом следует понимать ситуацию, когда воспаление локализуется в самом дивертикуле и распространяется на прилежащую клетчатку и стенку кишки без вовлечения в воспалительный процесс брюшной стенки или других органов брюшной полости.
Острый паракишечный инфильтрат – это острый воспалительный процесс, при котором воспалительный экссудат пропитывает соседние ткани, формируя пальпируемое опухолевидное образование с распространённостью воспалительного процесса по оси кишки и/или вовлечении в процесс брюшной стенки и/или другого органа брюшной полости.
Перфоративный дивертикулит – это разрушение стенок дивертикула воспалительным экссудатом с формированием гнойной полости (абсцесса) или развитием перитонита.
Абсцесс может быть периколическим, тазовым и отдалённым.
Периколический абсцесс может локализоваться на месте разрушенного дивертикула, в брыжейке кишки или же прикрыт ею и стенкой живота. Тазовый абсцесс формируется, если его стенками помимо кишки и стенки таза является как минимум один из тазовых органов. К отдалённым абсцессам относят межпетельные гнойники вне полости малого таза, а также при локализации в других анатомических областях брюшной полости.
Перитонит, как и при других гнойно-воспалительных заболеваниях брюшной полости, дифференцируют по характеру экссудата (серозный, фибринозный, гнойный, каловый) и распространённости (местный, диффузный, разлитой).
Хронический дивертикулит – это ситуация, когда хроническое воспаление локализуется в самом дивертикуле и распространяется на прилежащую клетчатку и стенку кишки без вовлечения в воспалительный процесс брюшной стенки или других органов брюшной полости.
Хронический паракишечный инфильтрат – это хронический воспалительный процесс, при котором образуется опухолевидное образование в брюшной полости и малом тазу и распространяющийся на соседние органы и/или стенку живота.
Свищи ободочной кишки при дивертикулярной болезни диагностируют при наличии патологического соустья между ободочной кишкой и другим органом или внешней средой. При этом внутренним отверстием свища является устье дивертикула. Свищи ободочной кишки разделяют на внутренние и наружные. К внутренним относят коло-везикальные, коло-вагинальные, коло-цервикальные, илео-колические. Другие варианты внутренних свищей, например, образование свища с тощей кишкой, маточной трубой, уретрой, мочеточником крайне редки, но описаны в специальной литературе. Наружные свищи при дивертикулярной болезни обычно формируются после вскрытия, пункции или дренировании гнойной полости, образовавшейся вследствие перфорации дивертикула. Спонтанное образование наружных свищей относится к редким ситуациям [9].
Стеноз ободочной кишки – это наличие рубцово-воспалительного сужения в ободочной кишке, причиной которого является хроническое воспаление в одном из дивертикулов. Крайним клиническим проявлением стеноза может являться кишечная непроходимость. Образование рубцово-воспалительной стриктуры в такой ситуации протекает в течение длительного периода времени (?2 лет) и не сопровождается яркими клиническими проявлениями, а незначительная коррекция диеты приводит к разрешению симптомов осложнения. При этом хронический воспалительный процесс локализуется преимущественно интрамурально, а не в окружающих тканях, как при хроническом паракишечном инфильтрате.
Выделены три варианта клинического течения хронических осложнений.
Непрерывное течение – это сохранение признаков воспаления (по данным объективных и дополнительных методов обследования) без тенденции к их стиханию в течение не менее 6 недель с начала лечения острого осложнения или возврат клинической симптоматики в течение 6 недель после проведённого лечения. Непрерывное клиническое течение всегда наблюдается при свищах ободочной кишки и стенозе, возможно при хроническом дивертикулите и хроническом паракишечном инфильтрате (? 20%).
Рецидивирующее течение – это вариант клинического течения хронических осложнений, когда после полной ликвидации клинических проявлений осложнения развивается его повторное развитие. В интервалах между обострениями пациенты жалоб не предъявляют, а данные объективного и дополнительного обследования свидетельствуют об отсутствии классифицирующих признаков осложнений. Рецидивирующее течение наблюдается при хроническом дивертикулите, хроническом паракишечном инфильтрате, толстокишечных кровотечениях.
Латентное течение – наличие признаков хронических осложнений без клинической манифестации. К латентному варианту относят ситуацию, когда при эндоскопическом обследовании выявляют дивертикул с гнойным отделяемым без каких-либо клинических проявлений и без признаков перехода воспаления на окружающую клетчатку. Кроме того, латентное течение констатируют в ситуации, когда имеет место разрушение дивертикула с формированием паракишечной полости («неполный внутренний свищ») без соответствующей клинической симптоматики в виде эпизодов болей, лихорадки или же наличия опухолевидного образования в брюшной полости или тазу. Латентное течение характерно также для стеноза ободочной кишки.
Классификация дивертикулярной болезни Ассоциации колопроктологов России, Российской гастроэнтерологической ассоциации и Российского общества хирургов представлена на рис. 1.
Рис. 1. Российская классификация дивертикулярной болезни.
2. Диагностика
Клиническая картина при дивертикулярной болезни существенно варьирует в зависимости от формы заболевания и варианта осложнений.
2.1 Дивертикулярная болезнь, бессимптомная форма
При бессимптомной форме клинических проявлений заболевания нет, её обнаружение является случайной находкой и специального обследования не требует.
2.2 Неосложнённая форма дивертикулярной болезни с клиническими проявлениями
Клиническая картина данного варианта заболевания схожа с таковой при синдроме раздраженного кишечника. Более того, в настоящее время остаётся неизвестным, является ли неосложнённая форма дивертикулярной болезни самостоятельной формой заболевания или же так протекает синдром раздражённого кишечника на её фоне. Пациенты при этом предъявляют жалобы на периодические боли в животе, чаще в левых и нижних отделах. Выраженность болей значительно варьирует от минимальной до интенсивной. Больные также могут отмечать периодические запоры и поносы, метеоризм и вздутия живота. Диагноз устанавливают при наличии дивертикулов, отсутствии прямых или косвенных признаков воспаления, эпизодов осложнений в анамнезе. Диагностическая программа включает УЗИ брюшной полости, малого таза и толстой кишки и/или КТ брюшной полости с внутривенным и/или внутрипросветным контрастированием и/или ирригоскопию и колоноскопию, у женщин дополнительно – УЗИ малого таза и толстой кишки вагинальным датчиком.
2.3 Осложнённая форма дивертикулярной болезни
2.3.1 Острые воспалительные осложнения
Клиническая картина острых осложнений находится в прямой зависимости от выраженности и распространённости воспалительного процесса.
Так, острый дивертикулит, в первую очередь проявляет себя болями, которые, локализуются в левой подвздошной области. Наряду с этим, в зависимости от анатомического расположения в брюшной полости воспалённого сегмента, пациенты предъявляют жалобы на боли в левой боковой, правой подвздошной и гипогастральной областях. Боли могут быть приступообразными или постоянными, умеренными, не требующими назначения анальгетиков, или выраженными. Боли в большинстве наблюдений сопровождаются лихорадкой и лейкоцитозом. Другие симптомы, такие как вздутие, задержка стула или частый жидкий стул, тошнота, нарушение мочеиспускания и рвота встречаются реже. При пальпации живота и/или бимануальном (влагалищном или ректальном) исследовании иногда определяется болезненный, относительно подвижный сегмент сигмовидной кишки тестоватой или плотной консистенции. Общее состояние больных при остром дивертикулите удовлетворительное [2,3,8,14,17,20].
Отличительным признаком острого паракишечного инфильтрата является наличие опухолевидного образования в брюшной полости или полости таза, не имеющего чётких границ. Возможно умеренное напряжение мышц передней брюшной стенки и слабо выраженные симптомы раздражения брюшины. Пальпация живота в области инфильтрата достаточно болезненная, а подвижность его ограничена за счёт фиксации к передней брюшной стенке, стенкам таза или другим органам. Постоянным признаком острого паракишечного инфильтрата является лихорадка: у 2/3 пациентов температура поднимается выше 380С. В зависимости от выраженности интоксикации, отмечается тахикардия, сухость во рту, тошнота и рвота. Более 2/3 пациентов отмечают также вздутие живота и нарушения стула. Выраженные нарушения кишечной проходимости при остром паракишечном инфильтрате встречаются редко. Механизм развития этого симптома связан со сдавлением кишки воспалительным инфильтратом извне, внутристеночный компонент воспаления здесь малозначимый. Функция кишечника достаточно быстро восстанавливается после начала антибактериальной терапии на фоне ограничений в диете и назначения масляных слабительных. Общее состояние больных при остром паракишечном инфильтрате удовлетворительное или, реже, среднетяжёлое.
Клиническая картина при перфоративном дивертикулите (абсцесс брюшной полости, гнойный или каловый перитонит) не имеет специфических особенностей, указывающих на дивертикулярную болезнь.
При остром паракишечном инфильтрате в периколической клетчатке может иметь место выход контрастного вещества за пределы стенки дивертикула или пузырьки воздуха в периколической клетчатке, указывающие на его разрушение.
При остром периколическом абсцессе гнойная полость локализуется либо в брыжейке сигмовидной кишки, либо в тазу, либо прилежит к передней брюшной стенке. Больные в такой ситуации предъявляют жалобы на достаточно чётко локализованные боли в левых и нижних отделах живота постоянного характера, признаки интоксикации выражены умеренно. Усиление болей и распространение их на прилежащие анатомические области, нарастание признаков интоксикации, лихорадка выше 37,50С, сухость во рту, тошнота, рвота, тахикардия более 100 уд/мин и наличие симптомов раздражения брюшины характерны для вскрытия гнойника в брюшную полость с развитием перитонита.
Перфорация дивертикула в свободную брюшную полость с развитием калового перитонита имеет внезапное начало в виде острых интенсивных болей, быстро принимающих разлитой характер и сопровождающихся клинической картиной интоксикации с присоединением симптомов раздражения брюшины и лихорадки [2,3,8,9,34,41].
Лабораторные исследования включают общий и биохимический анализ крови, общий анализ мочи для верификации и определения выраженности воспалительных реакций. При перфоративном дивертикулите по сравнению с острым дивертикулитом и острым паракишечным инфильтратом, более выражен лейкоцитоз, выше СОЭ, повышен уровень С-реактивного белка (> 50 мг/л) [65].
Диагностические задачи при острых воспалительных осложнениях дивертикулярной болезни включают:
а) верификацию дивертикула ободочной кишки как источника осложнений (отёк и уплотнение прилежащей к воспалённому дивертикулу клетчатки, разрушение стенок дивертикула с формированием паракишечной полости, выход воздуха или контрастного вещества через устье одного из дивертикулов);
б) определение клинического варианта острых осложнений (острый дивертикулит, острый паракишечный инфильтрат, абсцесс, гнойный перитонит, каловый перитонит);
в) оценку распространённости воспалительного процесса (вовлечение брюшной стенки, забрюшинного пространства, локализацию и размеры гнойной полости при абсцессе, при перитоните – распространённости поражения брюшины и определение характера экссудата);
г) оценку выраженности интоксикации.
Комментарий: Ультразвуковое исследование брюшной полости, малого таза и толстой кишки у женщин целесообразно дополнять УЗИ малого таза и толстой кишки вагинальным датчиком. При этом УЗИ имеет преимущество как метод, исключающий дополнительную лучевую нагрузку, поэтому рекомендуется для контроля эффективности лечения. Внутрипросветное контрастирование при КТ следует проводить осторожно, так как высока вероятность перфорации воспалённого дивертикула. Кроме того, при наличии прикрытой перфорации проведение такого исследования может спровоцировать трансформацию её в перфорацию в свободную брюшную полость.
Комментарий: При невозможности исключить опухолевый процесс, проведение колоноскопии в острой фазе воспаления возможно, если по данным КТ нет выхода воздуха за пределы кишечной стенки.
2.3.2 Хронические воспалительные осложнения
При хроническом дивертикулите клинические проявления варьируют в зависимости от характера и выраженности воспалительного процесса. Основным проявлением заболевания являются боли незначительной или умеренной интенсивности в левых и нижних отделах живота.
При латентном течении хронического дивертикулита клинических проявлений заболевания нет, а диагноз устанавливают по данным дополнительных методов обследования.
При непрерывном течении хронического дивертикулита в течение суток боли то периодически усиливаются, то ослабевают. Возможна иррадиация болей в поясничную область, в правую подвздошную область и в эпигастральную область. Прием спазмолитических препаратов и анальгетиков позволяет купировать болевой синдром в течение 15-40 минут. Потребность в ежедневном приёме спазмолитиков и анальгетиков препаратов отмечают небольшое число пациентов [4,9].
Пациенты с рецидивирующим течением хронического дивертикулита вне периодов обострения не предъявляют каких-либо жалоб или же они минимально выражены. При обострении развивается клиническая картина как при острых воспалительных осложнениях. Частота обострений колеблется от 1 раза в 3 недели до 1 раза в 1,5 года.
При клиническом исследовании у большинства больных при пальпации в левой подвздошной области определяется плотная болезненная сигмовидная кишка. У части женщин она также может определяться при влагалищном исследовании.
Стеноз ободочной кишки при дивертикулярной болезни имеет скудную клиническую симптоматику при наличии основного классифицирующего признака – нарушения кишечной проходимости в виде эпизодов вздутия живота, ощущения тяжести в левой подвздошной области и гипогастрии, задержки стула до 3 суток, метеоризма. Симптомы, как правило, разрешаются после ограничения в питании и приема слабительных. У большей части больных в анамнезе можно проследить эпизоды обострения воспалительного процесса без яркой симптоматики. В течение длительного периода времени, до появления клинических признаков нарушения кишечной проходимости, больные отмечают незначительные локализованные боли в левых отделах живота. Длительность этого периода составляет от 2 до 10 лет (в среднем 5,5 лет). Длительность существования симптомов нарушения кишечной проходимости колеблется от 4 месяцев до 3 лет [3,4,8].
При пальпации у больных в левой подвздошной или левой боковой области живота определяется плотный умеренно болезненный сегмент сигмовидной кишки, фиксированный к стенке таза или брюшной стенке. Выше обнаруженного плотного тяжа выявляется умеренное расширение кишки, над которым при перкуссии может отмечаться тимпанический звук. На фоне консервативных мероприятий нарушение кишечной проходимости удаётся ликвидировать в течение 12-24 часов, однако, стойкого длительного эффекта достичь не удаётся. Расширение же диеты приводит к повторному развитию вздутия живота и задержке стула.
При хроническом паракишечном инфильтрате клиническая картина, характерная для хронического дивертикулита, дополняется наличием опухолевидного образования в брюшной полости, как правило, фиксированного к брюшной стенке или другим органам. Чаще, это образование определяется пальпаторно через переднюю брюшную стенку и/или при бимануальном (влагалищном, ректальном) исследовании.
Клиническая картина при свищах ободочной кишки полиморфная и зависит от локализации наружного отверстия, выраженности парафистулярной инфильтрации, направления хода свища, наличия дополнительных гнойных затёков и полостей [4,7,8,44,57].
При наружных свищах наружное отверстие, как правило, располагается на передней брюшной стенке в послеоперационных рубцах, но может располагаться в ягодичной и поясничной областях, промежности, бедре. Наружный свищ может формироваться после экстренного хирургического вмешательства, при котором резекция воспалённого сегмента сигмовидной кишки выполнена не была, а вмешательство было завершено дренированием брюшной полости. Также наружные свищи образуются после пункции и/или пункции и дренирования абсцесса под контролем УЗИ. Кроме того, свищ формируется после вскрытия абсцесса передней брюшной стенки и поясничной области и крайне редко – промежности и бедра.
При внутренних свищах клиническая картина не соответствует тяжести развившегося осложнения, имеет стёртый характер. При сигмо-везикальных свищах – это выделение газов при мочеиспускании, мутный цвет мочи и примесь в ней кала, незначительные боли в нижних отделах живота без четкой локализации, недомогание, утомляемость и редкие подъемы температуры. До развития клинической манифестации кишечно-пузырного свища, у этих больных периодически возникают боли в нижних отделах живота, сопровождающиеся лихорадкой. Большинство пациентов отмечают один эпизод резкого усиления болей с подъемом температуры, после чего у них начинают выделяться газы при мочеиспускании, и/или появляется мутный цвет мочи. В последующем, боли значительно ослабевают или же полностью исчезают, а температура нормализуется. Менее чем у трети пациентов осложнение проявляется лишь стойкой бактериурией, пневматурией и невыраженной фекалурией, а первыми жалобами являются выделение газов при мочеиспускании и жалобы на мутный характер мочи.
Кишечно-генитальные свищи манифестируют болями незначительной и умеренной интенсивности, гнойно-каловыми выделениями из влагалища. В подавляющем большинстве наблюдений при сигмо-вагинальных и сигмо-цервикальных свищах в анамнезе имеет место либо экстирпация матки с придатками, либо надвлагалищная ампутация матки. У 2/3 пациенток отмечаются периодические боли, которые становятся интенсивными, появляется лихорадка, а затем – обильные гнойно-каловые выделения из влагалища, после чего явления интоксикации исчезают [3,4,7,8].
Коментарий: Проба предполагает приём пациентом семян мака, используемых в кулинарии, в течение 2 суток по 1 чайной ложке семян, запивая их 1 стаканом воды. Общее количество семян мака должно составлять 250 г, в сутки необходимо принимать не менее 1,5 л жидкости. При подозрении на кишечно-мочепузырный свищ наличие семян мака исследуют во всех порциях мочи в проходящем свете, при кишечно-генитальных свищах у женщин – на влагалищных тампонах. Пробу проводят в течение 2 суток
При тонкокишечно-толстокишечных свищах клинические проявления неспецифичны. Они включают в себя умеренные периодические боли, недомогание с субфебрильной лихорадкой, иногда – неустойчивый, либо учащённый жидкий стул.
При свищах в области внутреннего отверстия в стенке кишки имеет место рубцово-воспалительный процесс, более, чем в половине наблюдений приводящий к образованию стриктуры. При этом, нарушения кишечной проходимости развиваются крайне редко, вследствие особенностей строения свища.
Диагностические задачи при хронических воспалительных осложнениях дивертикулярной болезни включают:
а. верификацию дивертикула ободочной кишки как источника осложнений;
б. определение клинического варианта хронического воспалительного осложнения (хронический дивертикулит, хронический паракишечный инфильтрат, свищ, стеноз);
1) клиническое обследование и изучение анамнеза;
2) лабораторные исследования крови и мочи;
3) рентгенологические методы (КТ с внутривенным и внутрипросветным контрастированием, ирригоскопия, при свищах – фистулография, цистография, вагинография, рентгенография тонкой кишки);
5) ультразвуковое исследование (трансабдоминальное, трансвагинальное, трансректальное)
Уточняющие методы исследования:
1) ультразвуковая колоноскопия;
2) исследование двигательной активности толстой кишки и внутрипросветного давления.
1) УЗИ толстой кишки с целью определения границ резекции.
Дифференциальная диагностика при хронических воспалительных осложнениях требует исключения таких заболеваний как рак толстой кишки, иные опухолевые заболевания органов брюшной полости и полости таза, синдром раздражённого кишечника, болезнь Крона, язвенный колит, ишемический колит.
2.3.3 Толстокишечные кровотечения
Кровотечение, как осложнение дивертикулярной болезни, проявляется выделениями крови, которая может быть алого цвета, тёмного цвета, может быть со сгустками. Обычно кровотечение возникает на фоне общего благополучия и не сопровождается другими симптомами дивертикулярной болезни [8,9,21,32,62]. Приблизительно в 1/3 наблюдений объём кровопотери превышает 500 мл.
Первичное диагностическое мероприятие при этом – колоноскопия, при которой в устье одного из дивертикулов можно обнаружить либо кровоточащий сосуд, либо фиксированный к стенке сгусток. Диагностическая эффективность колоноскопии составляет 69-80% при остром кровотечении. Возможность обнаружения кровоточащего дивертикула при этом составляет 10-20%, причём в случае выявления описанного симптома высока вероятность неэффективности консервативных мероприятий или рецидива кровотечения. К другим методам диагностики относятся КТ-ангиография, сцинтиграфия с эритроцитами, меченными изотопом технеция 99m (99mTc). Эффективность этих методов достигает 90%, а необходимость их применения возникает при малой информативности колоноскопии. Наряду с этим диагностическая программа должна включать обследование верхних отделов ЖКТ [32,62].
Дифференциальная диагностика требует исключения в качестве причины кровотечения опухоли или полипа толстой кишки, язвенного колита, болезни Крона, ишемического колита, инфекционного колита, ангиодисплазии, ятрогенных причин (предшествующая биопсия или полипэктомия), геморроя.
3. Лечение
3.1 Бессимптомная форма дивертикулярной болезни
Бессимптомная форма дивертикулярной болезни лечения не требует.
3.2 Неосложнённая форма дивертикулярной болезни с клиническими проявлениями
Комментарий: Возможно назначение повторных курсов лечения.
Как при запорах, так и при диарее добавляют пробиотики в течение не менее 1 месяца [66].
При отсутствии эффекта от проводимого лечения необходимо повторить диагностические исследования, направленные на исключение маловыраженного воспалительного процесса.
3.3 Осложнённая форма дивертикулярной болезни
3.3.1 Острые воспалительные осложнения
Лечение острого дивертикулита и острого паракишечного инфильтрата необходимо начинать с консервативных мероприятий [2,19,55].
Отсутствие эффекта от проводимого лечения, прогрессирование выраженности явлений воспаления или ранний рецидив указывают на недиагностированное разрушение дивертикула и наличие более тяжёлых осложнений.
Цели консервативного лечения состоят в предотвращении дальнейшего распространения острого воспаления и создание оптимальных условий для эвакуации воспалительного экссудата из дивертикула в просвет кишки.
Исходя из этих целей, консервативное лечение включает: бесшлаковую диету (молочные продукты, отварное мясо, рыба, яйцо, омлет), приём вазелинового масла по 1-4 столовой ложки в сутки, назначение селективных спазмолитиков и антибиотиков широкого спектра действия.
Лечение острого дивертикулита, в зависимости от выраженности клинических проявлений, а также с учётом индивидуальных особенностей, возможно как в амбулаторных условиях, так и в условиях стационара (хирургического, колопроктологического или гастроэнтерологического). Госпитализация необходима при прогрессировании проявлений острого дивертикулита и/или невозможности исключить более тяжёлые осложнения. Длительность пребывания в стационаре определяется лечебными и диагностическими задачами в каждом отдельном клиническом случае. При наличии уверенности в том, что воспалительный процесс локализован и имеется выраженный эффект от проводимого лечения возможно проведение лечения или его продолжение в амбулаторных условиях. Риск развития рецидивного эпизода воспаления у лиц, перенёсших атаку острого дивертикулита или переход в хроническую форму, не превышает 30% [2-4,8,17,29,40,47].
При остром паракишечном инфильтрате имеет место более выраженный и распространённый воспалительный процесс, что может потребовать парентерального назначения антибиотиков, а также проведения детоксикационных мероприятий. Лечение должно проводиться в условиях стационара. Риск развития рецидивного эпизода воспаления у лиц, перенесших атаку острого паракишечного инфильтрата или же переход заболевания в хроническую форму составляет более 50% [2,4,40].
При остром абсцессе возможны несколько вариантов лечения. При размере периколического абсцесса до 4 см включительно, предпочтение следует отдавать консервативному лечению. При размере абсцесса более 4 см или отсутствии эффекта от проводимого консервативного лечения показана эвакуация содержимого гнойника одним из возможных методов (пункция, пункция и дренирование абсцесса, в том числе и под контролем УЗИ или КТ, внебрюшинное вскрытие и дренирование абсцесса, резекция кишки с ликвидацией гнойника) и дальнейшее проведение консервативного лечения вплоть до максимально возможной ликвидации воспалительного процесса (УД – 3a; CP – C). Такая тактика позволяет избежать хирургического вмешательства у 30-40% пациентов.
Если имеет место перфорация сегмента ободочной кишки с длинной брыжейкой, то возможно выполнение операции экстериоризации – выведение перфорированного сегмента на переднюю брюшную стенку в виде двуствольной колостомы. Однако, стремление к выполнению такого варианта вмешательства часто связано с высоким риском развития тяжёлых осложнений со стороны колостомы, поэтому необходимо отдавать предпочтение резекции перфорированного сегмента.
Операцией выбора при перфоративном дивертикулите является операция Гартмана или Микулича [2,3,49,54].
Лечение перитонита при дивертикулярной болезни ободочной кишки должно проводиться согласно общим принципам лечения абдоминального сепсиса без какой-либо специфики.
Операция санации и дренирования брюшной полости при перфорации дивертикула с развитием перитонита не рекомендуется к применению [56,68].
3.3.2 Хронические воспалительные осложнения
В лечении хронических воспалительных осложнений консервативный подход играет ведущую роль.
При рецидивирующем течении хронического дивертикулита или хронического паракишечного инфильтрата, в стадию обострения воспалительного процесса лечение проводят также, как и при острых осложнениях [4,17,19].
При непрерывном варианте клинического течения хронического дивертикулита или хронического паракишечного инфильтрата лечение должно проводиться до достижения клинического эффекта не менее 1 месяца. При этом возможна смена антибактериальных препаратов и спазмолитиков, включение в схему лечения рифаксимина (по 400 мг 2-3 раза в сутки), а также других не всасывающихся в просвете кишки антибиотиков [16]. После ликвидации воспалительных явлений необходим постепенный переход на высокошлаковую диету, периодический приём спазмолитиков [4,12].
Неэффективность консервативных мероприятий констатируют в случае сохранения клинической картины заболевания после как минимум двух проведённых курсов комплексной консервативной терапии, сохранении или же прогрессировании признаков воспалительного процесса по данным дополнительных методов исследования, развитии раннего или частого рецидивирования (2 и более раз в год) [4].
Показания к плановому хирургическому лечению при дивертикулярной болезни относительные, их устанавливают индивидуально на основании выраженности перенесённых воспалительных осложнений, оценки эффективности проводимых консервативных мероприятий и прогноза дальнейшего течения заболевания [29,40,49].
Факт наличия воспалительного процесса должен быть подтверждён хотя бы одним из соответствующих этой цели методов исследования (УЗИ, КТ, МРТ, колоноскопия и т.д.).
Основным предиктором неэффективности консервативного лечения является наличие признаков разрушения одного из дивертикулов, что должно быть подтверждено хотя бы одним из методов исследований: УЗИ, КТ, МРТ, ультразвуковая колоноскопия. При наличии признаков разрушения одного из дивертикулов, как во время, так и после первой атаки острого воспаления, вне зависимости от результатов проведённого лечения, целесообразно рекомендовать плановое хирургическое лечение [4].
Кроме того, показанием к плановой операции служит невозможность исключения опухолевого процесса в толстой кишке.
Остальные факторы должны рассматриваться в качестве дополнительных: возраст до 50 лет, число рецидивных атак, длительный системный приём нестероидных противовоспалительных препаратов, иммунносупрессивная терапия, коллагеновые и сосудистые заболевания, выраженность сопутствующих заболеваний [29,40].
Наличие свища ободочной кишки как осложнения дивертикулярной болезни является показанием к плановому хирургическому лечению. Свищи ободочной кишки при дивертикулярной болезни не имеют тенденции к спонтанному закрытию, так как внутреннее отверстие свища представляет собой устье дивертикула с сохранённой слизистой [5]. Консервативные мероприятия при свищах следует рассматривать как подготовку к хирургическому вмешательству. Они позволяют достичь лишь кратковременного снижения интенсивности и распространённости парафистулярного воспаления и проводятся с целью создания оптимальных условий для выполнения хирургического вмешательства, а не в качестве самостоятельного метода лечения [4,57].
При стенозе консервативные мероприятия также малоэффективны вследствие выраженности рубцово-воспалительных изменений в стенке кишки и должны быть направлены на ликвидацию явлений нарушений кишечной проходимости с целью создания оптимальных условий для выполнения хирургического вмешательства и формирования первичного анастомоза. Противовоспалительные мероприятия в качестве предоперационной подготовки при этом нецелесообразны. Основной метод лечения стеноза – хирургический [4,29].
Правильный выбор объёма резекции толстой кишки при дивертикулярной болезни – ведущий фактор достижения хороших результатов лечения.
При выполнении перечисленных условий риск осложнений со стороны анастомоза и риск рецидива дивертикулярной болезни – минимальный [49,63,64].
При выполнении реконструктивно-восстановительных вмешательств у лиц, перенёсших операции с формированием кишечной стомы, необходимо учитывать особенности дивертикулярной болезни. При этом, как правило, формирование толстокишечного анастомоза должно дополняться резекцией отключённых и/или функционирующих отделов по вышеперечисленным принципам. В противном случае риск развития несостоятельности толстокишечных анастомозов многократно увеличивается [1].
3.3.3 Толстокишечные кровотечения
При дивертикулярной болезни в большинстве наблюдений острые толстокишечные кровотечения останавливаются самостоятельно (> 80% наблюдений). В любом случае необходимо выполнить колоноскопию для верификации этого факта. При толстокишечном кровотечении проводят гемостатическую терапию, как и при других вариантах желудочно-кишечного кровотечения, а также отменяют приём антиагрегантных, антикоагулянтных и нестероидных противовоспалительных препаратов. При эндоскопической верификации источника кровотечения необходимо выполнить остановку кровотечения одним из доступных способов: путём инъекции адреналина, электрокоагуляции, аргоно-плазменной коагуляции, клиппирования кровоточащего сосуда. При неэффективности эндоскопической остановки кровотечения желательно выполнить селективную артериографию с эмболизацией, эффективность которой составляет 76-100% с риском рецидива кровотечения менее 20% [24,28].
Хирургическое вмешательство при остром толстокишечном кровотечении показано в следующих ситуациях [21]:
Среди пациентов, требующих неотложного хирургического вмешательства, летальность составляет 10-20%.
Вероятность рецидива толстокишечного кровотечения в течение 1 года после такого вмешательства составляет 14%. При отсутствии точной верификации источника кровотечения, вероятность рецидива кровотечения после сегментарной резекции увеличивается до 42%.
Субтотальная дистальная резекция ободочной кишки показана при отсутствии точной верификации источника кровотечения. В такой ситуации частота осложнений увеличивается до 37%, а летальность – до 33%. Вероятность рецидива толстокишечного кровотечения в течение 1 года после такого вмешательства составляет 0%.
При рецидивирующих кровотечениях показания к плановому хирургическому лечению устанавливают в зависимости от числа эпизодов кровотечения (?2), объёма кровопотери при каждом из эпизодов, необходимости приёма пациентами антикоагулянтов [21].
4. Реабилитация
При дивертикулярной болезни в реабилитации нуждаются пациенты с постоянными и временными кишечными стомами. При кишечных стомах рекомендуется наблюдение и проведение комплекса консервативных мероприятий в специализированных отделениях и кабинетах по уходу за стомированными больными. Также рекомендуется регулярная санация отключённых отделов толстой кишки с целью профилактики и лечения явлений колита отключённой кишки.
Хирургическая реабилитация больных с кишечными стомами заключается в выполнении ликвидации кишечных стом или выполнении реконструктивно-пластических вмешательств у пациентов с осложнениями постоянных кишечных стом.
При дивертикулярной болезни реконструктивно-восстановительные операции у пациентов имеют свои особенности. Помимо ликвидации кишечной стомы, довольно часто приходится выполнять ререзекцию отключенных и/или функционирующих отделов ободочной кишки для выполнения условий, приводимых в разделе 3.3.2 [1].
5. Профилактика и диспансерное наблюдение
Курение увеличивает риск развития перфоративного дивертикулита [36].
Преобладание в рационе содержания красного мяса и жиров незначительно увеличивает риск осложнений дивертикулярной болезни [22].
Наибольший риск развития осложнений дивертикулярной болезни отмечается в группах пациентов, с нарушениями обычного течения воспалительных реакций. Это наблюдается при приёме нестероидных противовоспалительных средств, глюкокортикоидов и опиатов [40]. Дополнительное внимание необходимо уделять пациентам с гигантскими дивертикулами ободочной кишки, размером более 3 см. Риск развития кровотечений высок при приёме антиагрегантов, нестероидных противовоспалительных средств, антикоагулянтов [49].
Диспансерное наблюдение необходимо в группе пациентов, перенесших эпизод острых воспалительных осложнений, особенно в группах с высокой вероятностью развития повторных и более выраженных осложнений (пожизненно), которое включает УЗИ органов брюшной полости и малого таза не чаще 1 раза в год при отсутствии клинической симптоматики. Другие методы лабораторной и инструментальной диагностики (общий анализ крови, колоноскопия и др.) по усмотрению участкового терапевта и/или врача-гастроэнтеролога.
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Область применения рекомендаций
Клинические рекомендации предназначены врачам-терапевтам, врачам общей практики (семейным врачам), гастроэнтерологам, колопроктологам, хирургам, эндоскопистам, организаторам здравоохранения, медицинским работникам со средним медицинским образованием, врачам-экспертам медицинских страховых организаций, в том числе при проведении медико-экономической экспертизы.
Консервативное лечение может проводиться в амбулаторных условиях при участии гастроэнтеролога и/или врача-колопроктолога. Стационарное лечение проводится в специализированных гастроэнтерологических и колопроктологических отделениях (в исключительных случаях в терапевтических отделениях при наличии специализированных гастроэнтерологических коек и специалиста, имеющего профессиональную переподготовку по специальности «гастроэнтерология», и, соответственно, в хирургических отделениях при наличии специализированных колопроктологических коек и специалиста, имеющего профессиональную переподготовку по специальности «колопроктология»).
Хирургическое лечение проводится в условиях круглосуточного стационара, необходимо применение КСГ 75 – операции на кишечнике и анальной области (уровень 3), или, в зависимости от метода лечения и характера течения заболевания оказания высокотехнологичной медицинской помощи по профилю «Абдоминальная хирургия», включенной в перечень видов высокотехнологичной медицинской помощи базовой программы обязательного медицинского страхования, финансовое обеспечение которых осуществляется за счет субвенции из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов обязательного медицинского страхования.
6.2 Ограничение применения рекомендаций.
Клинические рекомендации отражают мнение экспертов по наиболее спорным вопросам. В клинической практике могут возникать ситуации, выходящие за рамки представленных рекомендаций, поэтому окончательное решение о тактике ведения каждого пациента должен принимать лечащий врач, на котором лежит ответственность за его лечение.
Критерии оценки качества медицинской помощи
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни, осложнённой острым дивертикулитом.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнен осмотр хирургом и/или колопроктологом и/или гастроэнтерологом при обращении пациента за медицинской помощью
Выполнен общий (клинический) анализ крови развёрнутый не позднее 3 часов с момента обращения за помощью.
Выполнено измерение температуры тела при обращении
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с внутривенным контрастированием не позднее 24 часов с момента обращения.
Определена распространённость и выраженность воспалительного процесса.
Выполнено УЗИ брюшной полости и толстой кишки с целью определения эффективности назначенного лечения в динамике.
Выполнен общий (клинический) анализ крови развёрнутый с целью определения эффективности назначенного лечения в динамике.
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни, осложнённой острым паракишечным инфильтратом.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнен осмотр хирургом или колопроктологом при обращении пациента за медицинской помощью.
Пациент госпитализирован в хирургический или колопроктологический стационар.
Выполнен общий (клинический) анализ крови развёрнутый не позднее 3 часов с момента обращения за помощью.
Выполнено измерение температуры тела при обращении.
Выполнена обзорная рентгенография брюшной полости.
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с внутривенным контрастированием не позднее 24 часов с момента обращения.
Определена распространённость и выраженность воспалительного процесса.
Проведено исключение других вариантов острых воспалительных осложнений.
Проведено лечение антибактериальными препаратами широкого спектра действия.
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с целью определения эффективности назначенного лечения в динамике.
Выполнен общий (клинический) анализ крови развёрнутый кишки с целью определения эффективности назначенного лечения в динамике.
Даны рекомендации по завершению лечения о необходимости наблюдения хирурга и/или колопроктолога и/или гастроэнтеролога.
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни, осложнённой абсцессом.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнен осмотр хирургом или колопроктологом, не позднее 1 часа от момента поступления в стационар.
Выполнен общий (клинический) анализ крови развёрнутый не позднее 1 часов с момента обращения за помощью.
Выполнено измерение температуры тела при поступлении в стационар.
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с внутривенным контрастированием не позднее 3 часов с момента обращения.
Определена распространённость и выраженность воспалительного процесса.
Определена локализация и размер абсцесса
Проведено исключение других вариантов острых воспалительных осложнений.
Проведено лечение антибактериальными препаратами широкого спектра действия.
Выполнена инфузионная и детоксикационная терапия.
Проведена ликвидация гнойника (пункция, пункция и дренирование, внебрюшинное вскрытие гнойника, резекция толстой кишки с ликвидацией гнойника) при размере периколического абсцесса >4 см или при отдалённом абсцессе.
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с целью определения эффективности назначенного лечения в динамике
Выполнен общий (клинический) анализ крови развёрнутый кишки с целью определения эффективности назначенного лечения в динамике.
Даны рекомендации по завершению лечения о необходимости наблюдения хирурга и/или колопроктолога и/или гастроэнтеролога.
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни, осложнённой перитонитом.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнен осмотр хирургом или колопроктологом, не позднее 1 часа от момента поступления в стационар.
Выполнен общий (клинический) анализ крови развёрнутый не позднее 1 часов с момента обращения за помощью.
Выполнено измерение температуры тела при поступлении в стационар.
Выполнено УЗИ брюшной полости и толстой кишки и/или КТ брюшной полости и толстой кишки с внутривенным контрастированием не позднее 3 часов с момента обращения.
Выполнено хирургическое вмешательство с ликвидацией источника воспаления (резекция толстой кишки, экстериоризация).
Выполнено морфологическое (гистологическое) исследование препарата удаленного органа (ткани) (при хирургическом вмешательстве).
Выполнено бактериологическое исследование выпота из брюшной полости (при хирургическом вмешательстве).
При формировании кишечной стомы даны рекомендации об особенностях ухода за кишечной стомой и отключёнными отделами толстой кишки.
При формировании кишечной стомы проведена беседа о возможности последующего реконструктивно-восстановительного лечения.
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни с хроническими осложнениями.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнена консультация хирурга и/или колопроктолога и/или гастроэнтеролога?
Выполнено УЗИ брюшной полости и толстой кишки.
Выполнена КТ брюшной полости и толстой кишки с внутривенным контрастированием и/или внутрипросветным контрастированием водорастворимым контрастом.
Определена распространённость и выраженность воспалительного процесса.
Определена целостность дивертикула в области воспаления.
Проведена оценка эффективности проводимого консервативного лечения.
Выполнена резекция толстой кишки при плановом хирургическом лечении.
Выполнено морфологическое (гистологи-ческое) исследование препарата удаленного органа при плановом хирургическом лечении.
При формировании кишечной стомы даны рекомендации об особенностях ухода за кишечной стомой и отключёнными отделами толстой кишки.
При формировании кишечной стомы проведена беседа о возможности последующего реконструктивно-восстановительного лечения.
Критерии качества специализированной медицинской помощи взрослым при дивертикулярной болезни, осложнённой толстокишечным кровотечением.
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнена консультация хирурга и/или колопроктолога и/или гастроэнтеролога