какие иммуноглобулины принимают участие в гиперчувствительности замедленного типа гзт
Какие иммуноглобулины принимают участие в гиперчувствительности замедленного типа гзт
Реакции гиперчувствительности IV типа также называют гиперчувствительность замедленного типа (ГЗТ). Они обусловлены клеточными иммунными реакциями. В отличие от реакций немедленного типа, они развиваются не ранее чем через 24-48 ч после повторного введения Аг. Развитие реакций гиперчувствительности замедленного типа (ГЗТ) индуцируют продукты микроорганизмов и гельминтов, природные и неприродные Аг и гаптены (лекарства, косметические красители).
Классические примеры гиперчувствительности замедленного типа (ГЗТ) — туберкулиновая проба и контактный дерматит. Распознавание Аг, связанного с белками организма, иммунокомпетентными клетками вызывает активацию Т-хелперов, что приводит к клональной пролиферации Т-эффекторов ГЗТ. Сенсибилизированные лимфоциты секретируют цитокины, привлекающие другие лимфоциты и макрофаги в очаг аллергической реакции. На более поздних этапах в реакцию включаются полиморфно-ядерные фагоциты, стимулирующие воспалительный ответ.
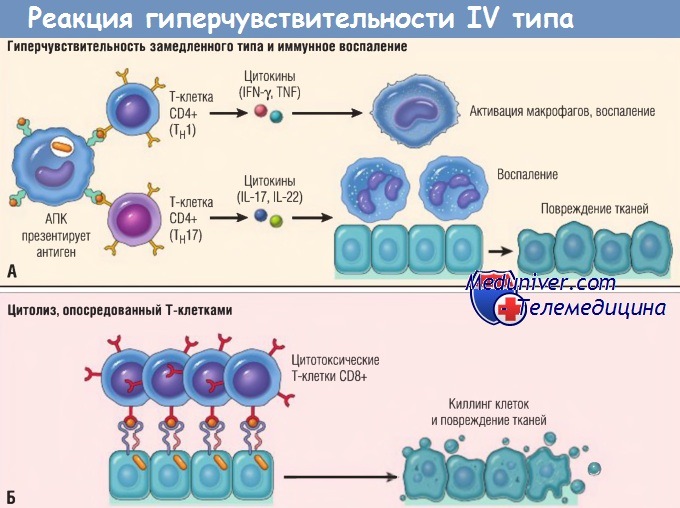
(А) В реакциях гиперчувствительности замедленного типа Тн1-клетки CD4+ (а иногда Т-клетки CD8+, не показаны) отвечают на тканевые антигены секрецией цитокинов,
которые стимулируют воспаление и активируют фагоцитоз, приводя к повреждениям тканей. Тн17-клетки CD4+ способствуют воспалению, мобилизуя нейтрофилы (в меньшей степени моноциты).
(Б) При некоторых заболеваниях цитотоксические Т-клетки CD8+ непосредственно убивают клетки тканей.
IFN — интерферон; IL — интерлейкин; TNF — фактор некроза опухоли; АПК — антигенпрезентирующая клетка.
• Гаптены приобретают способность инициировать реакции гиперчувствительности замедленного типа (ГЗТ) после взаимодействия с высокомолекулярными соединениями, в частности с белками. В свою очередь белки вызывают гиперчувствительность замедленного типа (ГЗТ) при длительной иммунизации малыми дозами в сочетании с адъювантами. Многие низкомолекулярные органические вещества или неорганические вещества (например, хром), связываясь с белками кожи, выполняют роль гаптенов и сенсибилизируют организм при длительном контакте. В результате развивается контактная аллергия, клинически проявляющаяся контактными дерматитами.
• Способность отвечать развитием гиперчувствительности замедленного типа (ГЗТ) на различные микробные продукты (например, Аг возбудителей туберкулёза, бруцеллёза) применяют при постановке кожных проб для диагностики инфекционного процесса или установления возможного контакта организма с возбудителем.
Какие иммуноглобулины принимают участие в гиперчувствительности замедленного типа гзт
Гиперчувствительность клеточного типа лежит в основе развития ряда инфекционных заболеваний (туберкулеза, бруцеллеза, сальмонеллеза, дифтерии, герпеса, кори, грибковой инфекции), трансплантационного иммунитета, противоопухолевого иммунитета, аутоиммунных заболеваний, контактного дерматита.
Взаимодействие антигенов-аллергенов с антигенпрезентирующими клетками обеспечивается при участии Tool-рецепторов (TLR4, TLR5, TLR6, TLR62), экспрессируемых на их мембранах.
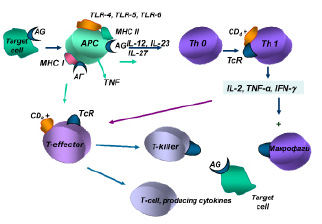
В механизмах индукции гиперчувствительности IV типа важная роль отводится антигенпрезентирующим макрофагам, дендритным и другим клеткам, обеспечивающим фагоцитирование и комплексирование негидролизованной части антигена-аллергена с белками II класса молекул МНС, а также презентацию антигена комплементарному клону Тh0. Одновременно антигенпрезентирующие клетки продуцируют цитокины (IL-12, IL-23, IL-27), обеспечивающие пролиферацию и дифференцировку антигенчувствительных клонов Th1.
Полагают, что главным цитокином в реакциях IV типа является гамма-интерферон, продуцируемый Тh1, который вызывает активацию макрофагов, вовлечение их в иммунный ответ за счет их фагоцитарной активности и уничтожения клеток-мишеней в процессе фагоцитоза, а также за счет усиления продукции монокинов с полимодальной направленностью действия.
Интерлейкин-2, продуцируемый Тh1, обеспечивает аутокринную активацию этих клеток лимфоцитов и паракринную неспецифическую пролиферацию Т-эффекторов. Антигенстимулированные Т-лимфоциты-хелперы и Т-лимфоциты-эффекторы обеспечивают продукцию медиаторов аллергии клеточного или замедленного типа, получивших название лимфокинов (рисунок).
Индукция иммунного ответа при клеточно-опосредованных реакциях
В настоящее время выделено несколько десятков лимфокинов, которые в соответствии с особенностями их биологического действия могут быть разделены на следующие группы:
1. Факторы, влияющие на лимфоциты (фактор переноса Лоуренса, митогенный фактор, фактор, стимулирующий Т- и В-лимфоциты).
2. Факторы, влияющие на макрофаги (миграцию ингибирующий фактор; фактор, активирующий макрофаги; фактор, усиливающий пролиферацию макрофагов).
3. Цитотоксические факторы (лимфотоксин; фактор, тормозящий синтез ДНК; фактор, ингибирующий гемопоэтические стволовые клетки).
4. Факторы хемотаксиса макрофагов, нейтрофилов, лимфоцитов и эозинофилов.
5. Антивирусные и антимикробные факторы.
Многие лимфокины обладают дистантным биологическим эффектом.
Цитотоксические CD8-Т-лимфоциты оказывают прямое действие. CD8-Т-лимфоциты обеспечивают развитие цитолиза клетки-мишени, на мембране которой фиксирован антиген, в три стадии:
I стадия – двойного распознавания антигена в комплексе с белками МНС I класса, экспрессированными на клетке-мишени.
II стадия – летального удара возникает в процессе контакта Т-лимфоцита-эффектора с клеткой-мишенью при участии белка перфорина, лимфотоксина или индуктора апоптоза, получаемых клеткой мишенью при межклеточном контакте.
III стадия – стадия коллоидно-осмотического лизиса, возникающего вслед за перфорацией мембраны и пассивной диффузией ионов, а затем и высокомолекулярных соединений по осмотическому градиенту через поврежденную мембрану.
Описание отдельных форм аллергических реакций
Контактные дерматиты. Аллергия этого типа чаще возникает к низкомолекулярным веществам органического и неорганического происхождения: различным химическим веществам, краскам, лакам, косметическим препаратам, антибиотикам, пестицидам, соединениям мышьяка, кобальта, платины, воздействующим на кожу. Контактные дерматиты могут вызывать также вещества растительного происхождения – семена хлопка, цитрусовые. Аллергены, проникая в кожу, образуют стабильные ковалентные связи с SH- и NН2-группами протеинов кожи. Эти конъюгаты обладают сенсибилизирующими свойствами.
Сенсибилизация обычно возникает в результате длительного контакта с аллергеном. При контактных дерматитах патологические изменения наблюдаются в поверхностных слоях кожи. Отмечаются инфильтрация воспалительными клеточными элементами, дегенерация и отслойка эпидермиса, нарушение целостности базальной мембраны.
Морфологические изменения при контактных дерматитах обусловлены фазным характером инфильтрации. Через 2-3 часа после инъекции антигена-аллергена возникает инфильтрация тканей сегментоядерными нейтрофилами. Через 5-6 часов в периваскулярной области появляются моноциты. Через 8 часов инфильтрация моноцитами становится интенсивной. К 24–72 часам она уменьшается. Клеточные элементы, содержащиеся в очаге воспаления, представлены в основном лимфоцитами и макрофагами.
Инфекционная аллергия. ГЗТ развивается при хронических бактериальных, вызванных грибами и вирусами инфекциях (туберкулезе, бруцеллезе, туляремии, сифилисе, бронхиальной астме, стрептококковой, стафилококковой и пневмококковой инфекциях, аспергиллезе, бластомикозе), а также при заболеваниях, вызываемых простейшими (токсоплазмоз), при глистных инвазиях.
Сенсибилизация к микробным антигенам обычно развивается при воспалении. Не исключена возможность сенсибилизации организма некоторыми представителями нормальной микрофлоры (нейссерии, кишечная палочка) или патогенными микробами при их носительстве.
Сенсибилизация к микробным антигенам в определенных условиях благоприятствует ликвидации патологического процесса. Одним из механизмов повышения устойчивости при ГЗТ может служить повышение неспецифической резистентности (усиление метаболической активности и фагоцитарной способности макрофагов, повышение активности лизоцима).
Отторжение трансплантата. При трансплантации организм реципиента распознает чужеродные трансплантационные антигены (антигены гистосовместимости) и осуществляет иммунные реакции, ведущие к отторжению трансплантата. Антигены главного комплекса гистосовместимости I класса локусов А, В и С есть на всех ядросодержащих клетках, а локуса G – лишь на трофобласте. Эти антигены распознаются CD8-лимфоцитами.
Антигены ГКГС II класса локусов DR, DP, DQ экспрессированы на лимфоидных, макрофагальных и эндотелиальных клетках. Они распознаются CD4-лимфоцитами.
Кроме того, на эритроцитах имеются антигены системы АВО и Rh, в почках – системы АВО. Названные антигены тоже играют определенную роль в индукции отторжения трансплантата.
Виды трансплантатов. Различают сингенные, аллогенные и ксеногенные трансплантаты.
Аллогенные и ксеногенные трансплантаты без применения иммуносупрессивной терапии отторгаются. Несмотря на появление новых, более селективных в отношении трансплантационного иммунитета иммуносупрессоров – грибковых макролидных антибиотиков (циклоспорины, FK506, рапамицин) проблема иммунологического конфликта трансплантата и реципиента еще не решена.
Механизмы отторжения трансплантата. При отторжении трансплантата наблюдается как гуморальный, так и клеточный иммунный ответ, в частности, механизмы ГЗТ, цитотоксические и иммунокомплексные реакции.
В зависимости от сроков отторжение трансплантата может быть сверхострым, острым и хроническим. Сверхострое отторжение возможно при наличии предсуществующих антител, то есть при повторной пересадке тканей от одного и того же донора, и происходит в течение первых 5 дней, а иногда в первые минуты и часы.
При остром отторжении предсуществующих антител нет. Острое отторжение – это классический вариант отторжения, в основе которого лежат как гуморальные, так и клеточные механизмы. Такой вариант отторжения наблюдается при отсутствии или прекращении иммуносупрессирующей терапии. Начало острого отторжения может быть отложено на несколько недель или даже месяцы, но начавшись, процесс заканчивается за несколько дней.
Отторжение считается хроническим, если в случае погрешностей в проведении иммуносупрессирующей терапии наблюдаются повторные эпизоды начинающегося отторжения трансплантата. В основе такого отторжения также лежат реакции гуморального и клеточного иммунитета. Острое и хроническое отторжение отличаются исходом – степенью облитерации сосудов.
Наиболее активны, как стимуляторы отторжения, ФНО и γ-ИФН, которые не только угнетают жизнедеятельность клеток трансплантата и активируют эффекторы цитотоксичности, но и усиливают экспрессию трансплантационных антигенов на клетках, вовлекая цитотоксические эффекторы. При отторжении активны цитотоксические CD4-положительные лимфоциты, их роль даже более значительна, чем CD8-киллеров.
При аллотрансплантации кожи, костного мозга, почки образуются гемагглютинины, гемолизины, лейкотоксины и антитела к лейкоцитам и тромбоцитам. При реакции антиген-антитело образуются биологически активные вещества, повышающие проницаемость сосудов, что облегчает миграцию Т-киллеров в пересаженную ткань. Лизис эндотелиальных клеток в сосудах трансплантата приводит к активации процессов свертывания крови. Кроме того, происходит активация различных фракций комплемента:
• хемотаксические фракции – привлекают полиморфноядерные лейкоциты, которые разрушают трансплантат с помощью лизосомальных ферментов;
• С6 компонент комплемента – активирует свертывающую систему крови;
• С3b фракция – вызывает агрегацию тромбоцитов.
Активация гуморального ответа в виде иммунокомплексных реакций приводит к возникновению васкулита, тромбоза и ишемического некроза.
γ-ИФН привлекает макрофаги, которые также выделяют цитотоксические факторы.
При отторжении по первичному типу участвуют в основном мононуклеары и лишь немного полиморфноядерных гранулоцитов, при отторжении по вторичному типу в качестве эффекторов выступают и мононуклеары, и полиморфноядерные гранулоциты.
Аутоиммунные заболевания. Развитие аутоиммунных заболеваний обусловлено сложным взаимодействием аллергических реакций клеточного и гуморального типа с преобладанием той или иной реакции в зависимости от характера аутоиммунного заболевания.
Аутоиммунные болезни представляют собой гетерогенную группу заболеваний, развитие которых связано или с доминирующей ролью цитолитических антител в механизмах деструкции клеток, или сочетанное патогенное воздействие на клетки-мишени CD8+-Т-лимфоцитов-киллеров, продуцентов лимфокинов с цитолитическими органоспецифическими или неспецифическими антителами.
Преимущественный цитотоксический эффект комплементсвязующих органоспецифических антител имеет место при аутоиммунных гемолитических анемиях, лейкопениях, тромбоцитопениях, тиреоидите Хашимото, пернициозной анемии, болезни Аддисона и других.
Между тем, в патогенезе системной и дискоидной красной волчанки, ревматоидного артрита, дерматомиозита, склеродермии, синдрома Шегрена и других форм патологии, ранее именуемых коллагенозами, ведущая роль в развитии воспалительно-деструктивных процессов в тканях отводится клеточному иммунитету. При этом антителозависимый и комплементзависимый цитолиз, патогенное действие токсических иммунных комплексов на различные органы и ткани потенцируют клеточно-опосредованные реакции.
В индукции аутоиммунных заболеваний выделяют несколько возможных механизмов:
1. Аутоиммунные поражения могут возникать в результате срыва иммунологической толерантности к собственным неизмененным тканям. Срыв иммунологической толерантности может быть обусловлен соматическими мутациями лимфоидных клеток, что приводит либо к появлению мутантных запретных клонов Т-хелперов, обеспечивающих развитие иммунного ответа на собственные неизменные антигены. В ряде случаев возможно образование костимулирующих молекул, модифицирующих структуру МНС антигенов, воспринимаемых лимфоидной системой как генетически чужеродное образование.
2. В последние годы важная роль в развитии аутоиммунных реакций отводится Тh17, синтезирующим ряд про- и противовоспалительных цитокинов, в частности, IL-17, GCSF, TNFα, IL-6, IL-10, IL-12 и др..
3. Образование аутоантител против естественных, первичных, антигенов-аллергенов иммунологически забарьерных тканей (нервной, хрусталика, щитовидной железы, яичек, спермы). В эмбриональный период забарьерные антигены отделены от крови гистогематическими барьерами, препятствующими их контакту с иммунокомпетентными клетками. В результате к забарьерным антигенам не формируется иммунологическая толерантность. При появлении в крови забарьерных антигенов против них начинают вырабатываться аутоантитела и возникает аутоиммунное поражение.
4. Образование аутоантител против приобретенных, вторичных, антигенов, образующихся под влиянием повреждающего воздействия на органы и ткани патогенных факторов неинфекционной (тепло, холод, ионизирующее излучение) и инфекционной (микробных токсинов, вирусов, бактерий) природы.
5. Образование аутоантител против перекрестно-реагирующих или гетерогенных антигенов. Мембраны некоторых разновидностей стрептококка имеют антигенное сходство с сердечными тканевыми антигенами и антигенами базальной мембраны почечных клубочков. В связи с этим антитела к названным микроорганизмам при стрептококковых инфекциях реагируют с тканевыми антигенами сердца и почек, приводя к развитию аутоиммунного поражения.
Разделение аллергических реакций на несколько основных типов в определенной степени условно, поскольку многие антигены-аллергены, воздействующие на организм, являются комплексными и одномоментно вовлекают в иммунный ответ и В-систему лимфоцитов, и Т-лимфоциты-эффекторы.
Преобладание того или иного типа аллергических реакций в патогенезе аллергического заболевания позволяет отнести его к реакциям гуморального или клеточного типов.
Некоторые виды аутоиммунных заболеваний являются классическим примером одномоментного взаимодействия или последовательного развития аллергических реакций гуморального и клеточного типов, лежащих в основе системного или локального воспалительно-деструктивного повреждения тканей.
Лекция № 9. Реакции гиперчувствительности замедленного типа
Гиперчувствительность замедленного типа (ГЗТ) – одна из форм патологии клеточного иммунитета, осуществляемого иммунокомпетентными Т-лимфоцитами против антигенов клеточных мембран.
Для развития реакций ГЗТ необходима предшествующая сенсибилизация, возникающая при первичным контакте с антигеном. ГЗТ развивается у животных и людей через 6 – 72 ч после проникновения в ткани разрешающей (повторной) дозы антигена-аллергена.
1) инфекционная аллергия;
2) контактный дерматит;
3) отторжение трансплантата;
4) аутоиммунные заболевания.
Антигены-аллергены, индуцирующие развитие реакции ГЗТ:
2) клетки собственных тканей с измененной антигенной структурой (аутоантигены);
3) специфические антигены опухолей;
4) белковые антигены гистосовместимости;
5) комплексные соединения, образующиеся при взаимодействии некоторых химических веществ (мышьяк, кобальт) с белками тканей.
Основными участниками реакций ГЗТ являются Т-лимфоциты (CD3). Т-лимфоциты образуются из недифференцированных стволовых клеток костного мозга, которые пролиферируют и дифференцируются в тимусе, приобретая свойства антиген-реактивных тимусзависимых лимфоцитов (Т-лимфоцитов). Эти клетки расселяются в тимусзависимые зоны лимфатических узлов, селезенки, а также присутствуют в крови, обеспечивая реакции клеточного иммунитета.
1) Т-эффекторы (Т-киллеры, цитотоксические лимфоциты) – разрушают опухолевые клетки, генетически чужеродные клетки трансплантатов и мутировавшие клетки собственного организма, выполняя функцию иммунологического надзора;
2) Т-продуценты лимфокинов – участвуют в реакциях ГЗТ, выделяя медиаторы ГЗТ (лимфокины);
3) Т-модификаторы (Т-хелперы (CD4), амплифайеры) – способствуют дифференцировке и пролиферации соответствующего клона Т-лимфоцитов;
4) Т-супрессоры (CD8) – ограничивают силу иммунного ответа, блокируя размножение и дифференцировку клеток Т– и В-ряда;
5) Т-клетки памяти – Т-лимфоциты, сохраняющие и передающие информацию об антигене.
Общие механизмы развития реакции гиперчувствительности замедленного типа
Антиген-аллерген при попадании в организм фагоцитируется макрофагом (А-клетка), в фаголизосоме которого под воздействием гидролитических ферментов происходит разрушение части антигена-аллергена (около 80 %). Нефрагментированная часть антигена-аллергена в комплексе с молекулами Ia-белка экспрессируется на мембране А-клетки в виде суперантигена и представляется антигенраспознающим Т-лимфоцитам. Вслед за макрофагальной реакцией идет процесс кооперации А-клетки и Т-хелпера, первым этапом которого является распознавание антигенспецифичными рецепторами на мембране Т-хелперов чужеродного антигена на поверхности А-клетки, а также распознавание Ia-белков макрофага специфическими рецепторами Т-хелпера. Далее А-клетки продуцируют интерлейкин-1 (ИЛ-1), стимулирующий пролиферацию Т-хелперов (Т-амплифайеров). Последние выделяют интерлейкин-2 (ИЛ-2), который активирует и поддерживает бласттрансформацию, пролиферацию и дифференцировку антигенстимулированных Т-продуцентов лимфокинов и Т-киллеров в регионарных лимфатических узлах.
При взаимодействии Т-продуцентов-лимфокинов с антигеном секретируются более 60 растворимых медиаторов ГЗТ-лимфокинов, которые действуют на различные клетки в очаге аллергического воспаления.
I. Факторы, влияющие на лимфоциты:
1) фактор переноса Лоуренса;
2) митогенный (бластогенный) фактор;
3) фактор, стимулирующий Т– и В-лимфоциты.
II. Факторы, влияющие на макрофаги:
1) миграциоингибирующий фактор (MIF);
2) фактор, активирующий макрофаги;
3) фактор, усиливающий пролиферацию макрофагов.
III. Цитотоксические факторы:
2) фактор, тормозящий синтез ДНК;
3) фактор, ингибирующий стволовые гемопоэтические
IV. Хемотаксические факторы для:
1) макрофагов, нейтрофилов;
V. Антивирусные и антимикробные факторы – γ-интерферон (иммунный интерферон).
Наряду с лимфокинами в развитии аллергического воспаления при ГЗТ играют роль и другие БАВ: лейкотриены, простагландины, лизосомальные ферменты, кейлоны.
Если Т-продуценты лимфокинов реализуют свой эффект дистантно, то сенсибилизированные Т-киллеры оказывают прямое цитотоксическое действие на клетки-мишени, которое осуществляется в три стадии.
I стадия – распознавания клетки-мишени. Т-киллер прикрепляется к клетке-мишени посредством клеточных рецепторов к специфическому антигену и антигенам гистосовместимости (Н-2Д и Н-2К-протеинам – продуктам генов D и К локусов МНС). При этом возникает тесный мембранный контакт Т-киллера и клетки-мишени, что приводит к активации метаболической системы Т-киллера, осуществляющей в дальнейшем лизис «клетки-мишени».
II стадия – летального удара. Т-киллер оказывает непосредственное токсическое воздействие на клетку-мишень за счет активации ферментов на мембране эффекторной клетки.
III стадия – осмотического лизиса клетки-мишени. Эта стадия начинается с серии последовательных изменений мембранной проницаемости клетки-мишени и завершается разрывом клеточной мембраны. Первичное повреждение мембраны приводит к быстрому поступлению в клетку ионов натрия и воды. Гибель клетки-мишени наступает в результате осмотического лизиса клетки.
Фазы аллергических реакций замедленного типа:
I – иммунологическая – включает период сенсибилизации после введения первой дозы антигена-аллергена, пролиферацию соответствующих клонов Т-лимфоцитов-эффекторов, распознавание и взаимодействие с мембраной клетки-мишени;
II – патохимическая – фаза освобождения медиаторов ГЗТ (лимфокинов);
III – патофизиологическая – проявление биологических эффектов медиаторов ГЗТ и цитотоксических Т-лимфоцитов.
Пищевая аллергия, пищевая непереносимость и псевдоаллергия
Существуют различные причины, по которым пища может вызывать ухудшение самочувствия, наиболее известными являются пищевая аллергия и пищевая непереносимость. Общим для обеих аллергий является то, что в них вовлечена иммунная система. Тем не менее, есть некоторые различия в том, как иммунная система реализует свой ответ и к каким изменениям это приводит.
Иммуноглобулины — это специфические белки, продуцируемые в ответ на антигены. Главная функция иммуноглобулинов — связывание и удаление опасных антигенов: бактерий, вирусов, аллергенов. Иммуноглобулины еще известны, как антитела. Существует пять основных типов антител (Ig): A, G, M, E и D. В-лимфоциты — особый тип белых кровяных клеток — продуцируют антитела, переключая их выработку с одного на другой тип. В-лимфоциты являются звеном адаптивной иммунной системы.
Иммуноглобулины реализуют вторичный иммунный ответ.
Классическая IgE пищевая аллергия
Классическая аллергия проявляется, когда иммунная система вырабатывает специфические IgE-антитела. Антитела подкласса E приводят к немедленной аллергической реакции.
IgE-антитела создаются специально для защиты организма от арахиса, поэтому называются специфическими. Антитела IgE к арахису связываются с аллергенами и прикрепляется к тучным клеткам. Тучные клетки — это тип лейкоцитов, который содержат гистамин и другие маркеры воспаления. Воспалительная реакция призвана защитить организм, посредством ограничения действия аллергена.
В тучных клетках антитела IgE ждут до следующего взаимодействия с арахисом. Когда человек повторно употребляет арахис, антитела IgE сигнализируют тучным клеткам о выделении гистамина и других соединений. Гистамин и другие соединения являются причиной таких симптомов аллергии, как зуд и воспаление, отек.
Симптомы аллергии появляются в течение нескольких секунд или минут после контакта с аллергеном: зуд, сыпь, слезоточивость, сильный отек, затрудненное дыхание или анафилактический шок в тяжелых случаях.
Симптомы могут быть сезонными, как при аллергии из-за пыльцы или плесени, или круглогодичными, как, например, при пищевой аллергии. Проявления аллергии могут варьироваться от легкой до тяжелой степени. Аллергические реакции представляют особую опасность для детей, поскольку их иммунная система окончательно формируется лишь к 8–12 годам жизни.
Тест на общий IgE проводится как тест первого уровня обследования при аллергии. Повышенные значения указывают на аллергическую природу заболевания или паразитарные инфекции. Следующим этапом является определение специфических IgE. Эти тесты нужны для подтверждения аллергической природы заболевания. В случае, если у человека подозревают аллергию на несколько компонентов пищи, то рекомендуется пройти полное аллергологическое обследование.
Пищевая непереносимость — это неблагоприятная реакция на пищу без ответа антиген-антитело. Пищевая непереносимость – это собирательный термин, который объединяет различные состояния, но при которых наблюдаются такие же проявления, что и при классической аллергии.
Пищевая непереносимость имеет схожую симптоматику с аллергическими реакциями, но отсроченную во времени. Ее симптомы могут проявиться сразу или спустя 1–3 дня после приема триггерной пищи. Поэтому не всегда так заметна связь пища↔️реакция.
В механизме развития пищевой непереносимости иммунная система участия не принимает. Реакции пищевой непереносимости не являются самостоятельным заболеванием, а лишь маскируют проблему более глубокого порядка. Только врач сможет разобраться в причинах.
Сложность в диагностике пищевой непереносимости заключается в отсроченности симптомов заболевания и отсутствия специфичности. Симптомы могут появиться сразу или через три дня и более, после употребления триггерной пищи.
Клинические проявления варьируют от головных болей и тошноты до депрессии, тревоги и гиперактивности, или усталости, вздутия живота или изменения настроения после еды. Темные круги под глазами, не связанные с режимом сна и бодрствования, также указывают на отрицательную реакцию печени на пищу, особенно у детей. Большинство людей живут с такими признаками порой годами.
Взрослые в большей степени подвержены развитию пищевой непереносимости, чем дети. Как правило, люди с патологией желудочно-кишечного тракта, нарушением обмена веществ, курильщики — составляют группу риска по пищевой непереносимости.
Определить, какая еда вызывает те или иные симптомы сложно, ввиду отсроченных реакций. Тест IgG помогает локализовать и ограничить перечень триггеров.
Не всякая пищевая непереносимость связана с иммунной системой. Поэтому не всегда неуместно связывать IgG с пищевой непереносимостью в целом.
Наиболее распространенной причиной пищевой непереносимости является недостаток ферментов. У детей недостаток ферментов является результатом незрелости ферментных систем, у взрослых — патологией поджелудочной железы, воспалительными заболевания кишечника, аутоиммунными состояниями.
Дефицит определенных ферментов желудочно-кишечного тракта приводит к побочным реакциям, таким как метеоризм.
Наиболее яркими состояниями, при которых выявлена определенная зависимость между потребляемыми продуктами и частотой побочных явлений — являются целиакия и лактазная недостаточность.
Целиакия или глютеновая болезнь — это аутоиммунное заболевание, при котором иммунная система атакует собственные ткани. Однако это не аллергия. Реакции, вызванные глютеном, поражают ворсинки стенок кишечника, что приводит к их атрофии.
Пр лактазной недостаточности присутствует дефицит фермента лактазы, который расщепляет молочный сахар. Этот фермент активен у детей раннего возраста, поскольку они преимущественно находятся на грудном вскармливании. У взрослых активность фермента снижается и это считается нормой. Из-за того, что активность фермента снижается, возникают побочные явления, степень которых варьирует от легкой до тяжелой. Непереносимость возникает из-за нарушения всасывания и связана с приемом обычного стакана молока.
Элиминационная диета приводит к улучшению самочувствия.
Другими группами веществ, которые вызывают неприятные ощущения в животе являются тирамин и сульфиты. Тирамин содержащая пища может стать причиной мигрени, а у людей принимающих препараты МАО — вызвать резкий подъем артериального давления. Сульфиты используются в качестве консервантов, поэтому встречаются повсеместно. Сульфиты способны вызывать приступы астмы или такие симптомы, как: боль в животе, диарея, тошнота, рвота, свистящее дыхание, крапивница, отек.
Этот тип реакции имеет аналогичные проявления, что и аллергия, однако отличается иными механизмами формирования.
Псевдоаллергические реакции можно объяснить активацией воспалительных или анафилактических механизмов, не связанных с антиген-специфическими иммунными реакциями. Эти реакции могут быть вызваны следующими агентами: прямыми активаторами тучных клеток, активаторами комплемента и нестероидными противовоспалительными препаратами. Эти вещества в организме человека могут вызывать ряд физиологических и патологических реакций, приводящих к появлению симптомов псевдоаллергических реакций, таких как тошнота, дерматит, гипотензия, анафилактический шок. Более 30% побочных реакций на лекарства являются реакциями немедленной гиперчувствительности, и до двух третей всех реакций немедленной гиперчувствительности могут быть псевдоаллергическими реакциями.
Псевдоаллергические реакции опосредует гистамин. Его высвобождение из клеток-мишеней обусловлено либо прямым действием пищевого аллергена, либо происходит через активацию биологических систем-системы комплимента и кининовой системы.
Наиболее частыми факторами развития пищевой непереносимости являются избыточное поступление и образование гистамина, повышенное всасывание гистамина из-за повреждения слизистой оболочки кишечника, повышенное высвобождение гистамина из клеток-мишеней. Основной причиной псевдоаллергии служит повышенное потребление продуктов, содержащих гистамин, тирамин, гистаминолибераторы. Ферментированные сыры и вина, кислая капуста, вяленая ветчина, сосиски, консервированная рыба, тунец — небольшой перечень, способный запустить псевдоаллергические реакции.
При псевдоаллергических реакциях имеет значение количество съеденной пищи — чем оно больше, тем ярче клинические проявления.