врожденная косолапость код мкб
Врожденные деформации стопы
Общая информация
Краткое описание
Протокол «Врожденные деформации стопы»
Код по МКБ 10: Q 66
Q 66.0 Конско-варусная косолапость
Q 66.1 Пяточно-варусная косолапость
Q 66.2 Варусная стопа
Q 66.8 Другие врожденные деформации стопы
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Диагностические критерии
Жалобы и анамнез: болен с рождения, деформация стопы, ограничение движений в голеностопных суставах, нарушение походки.
Физикальное обследование: походка нарушена за счет нагрузки на внешнюю сторону стопы, отмечается возможное наличие омозолелости или так называемые натоптышы, отмечается наличие трех основных компонентов косолапости (эквинуса, супинации и приведения), с возможным преобладанием одного или двух из компонентов.
Инструментальные исследования:
— трехмерная рентгенограмма стоп;
Показания для консультации специалистов: невропатолог.
Дифференциальный диагноз: постановка диагноза не представляет затруднений.
Минимум обследования при направлении в стационар:
3. Рентгенограмма стоп.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Определение сахара крови.
4. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
5. Общий анализ мочи.
6. УЗИ органов брюшной полости.
7. Электронейромиография мышц голени.
Дополнительные диагностические мероприятия:
Лечение
Тактика лечения
Цели лечения: восстановление формы и функции стопы.
Немедикаментозное лечение:
— диета №15, постельный режим в послеоперационном периоде;
— коррекция деформации в аппарате внешней фиксации, стабилизация;
Медикаментозное лечение:
1. Антибактерильная терапия с учетом этиологического фактора (аминогликозиды, цефалоспорины и т.д.).
2. Обезболивающие средства (трамадол, кетонал и т.д.).
Профилактические мероприятия:
1. Ортопедический режим.
2. Использование поливиковых лонгет на дневной и ночной сон.
3. Санация очагов инфекций.
Дальнейшее ведение: реабилитация, контроль функционального состояния и правильного роста стопы.
Основные медикаменты:
1. Обезболивающие средства (трамадол, кеторол и т.д.).
2. Антибактериальные средства (цеф-3, грамоцеф и т.д.).
4. Перевязочные средства (раствор йод-повидона, бриллиантовая зелень, марля, перекись водорода, лейкопластыри, бинты).
Индикаторы эффективности лечения:
— восстановление формы стопы;
— улучшение походки и функции стопы.
Госпитализация
Косолапость
МКБ-10
Общие сведения
Косолапость (эквиноварусная деформация стопы) – одна из самых распространенных аномалий развития костно-мышечной системы (33-38%). Как правило, возникает с двух сторон. У мальчиков косолапость выявляется в два раза чаще, чем у девочек.
Причины косолапости
Причины развития патологии до конца не ясны. Предполагают, что факторами риска возникновения косолапости могут быть аномалии положения плода, недостаток околоплодных вод, курение, прием алкоголя и наркотических препаратов. Вследствие неблагоприятного воздействия на плод нарушается развитие костей стопы, мышц и нервов голени. Возможна вторичная косолапость, возникающая вследствие патологии других отделов костно-мышечной системы.
Классификация
В травматологии и ортопедии выделяют следующие виды косолапости:
Симптомы косолапости
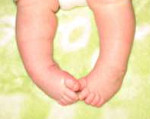
Наблюдается эквинус, варусная деформация (стопа подогнута, пальцы отклонены кнутри) и супинация (стопа развернута подошвой кверху и кнутри). Движения в голеностопном суставе ограничены. Из-за изменения положения стопы ребенок с косолапостью при ходьбе опирается не на всю подошву, а на наружный край стопы. Развивается своеобразная походка, при которой больной во время каждого шага перешагивает через опорную ногу.
Со временем нарушения усугубляются. Кости стопы еще больше деформируются, возникают подвывихи в суставах стопы. Кожа наружной поверхности стоп становится грубой. Не участвующие в ходьбе мышцы голеней атрофируются, нарушается работа коленных суставов. Чем позже начато лечение врожденной косолапости, тем труднее компенсировать возникшие нарушения и восстановить форму стопы.
Диагностика
Важно определить, является ли косолапость истинной (обусловленной нарушением развития костей стопы) или позиционной. При позиционной косолапости стопа пациента более подвижна, активно или пассивно выводится в нормальное положение. Эквинус слабо выражен. На тыле стопы есть поперечные складки, свидетельствующие о достаточной подвижности. Как правило, позиционная косолапость самостоятельно исчезает в течение первых недель жизни ребенка, однако, при выявлении этой формы косолапости в любом случае показана консервативная терапия.
Рентгенографические методы исследования неинформативны при обследовании детей до 3 месяцев, поскольку в этом возрасте кости состоят преимущественно из хрящевой ткани и не отображаются на рентгенограммах. Детям старше трех месяцев проводят рентгенографическое исследование в двух проекциях: переднее-задней и боковой. Рентгенограммы делаются при максимально возможном подошвенном и тыльном сгибании стопы. Для обследования детей до 3 месяцев используется УЗИ. Этот метод абсолютно безвреден, но менее информативен, поскольку позволяет увидеть лишь один из двух уровней (вид сбоку или сверху).
Лечение косолапости
Тактика лечения выбирается травматологом-ортопедом в зависимости от выраженности патологии. Лечение должно быть как можно более ранним, последовательным и постоянным. Исход лечения зависит от степени косолапости. При легкой степени косолапости в 90% случаев удается добиться исправления положения стопы без операции. Тяжелая степень косолапости исправляется консервативно всего в 10% случаев.
Консервативная терапия косолапости начинается с первых недель жизни больного, поскольку в этот период костные структуры стопы ребенка очень мягкие и стопу можно без операции перевести в правильное положение. Назначается лечебная гимнастика и массаж стоп. Применяется мягкая фиксация стоп при помощи фланелевых бинтов. После исправления формы стопы на ножку ребенка накладывают специальную шину. При более выраженной косолапости проводится поэтапное выведение стопы в правильное положение с использованием гипсовых повязок.
В последующем детям с косолапостью показано физиолечение, массаж, лечебная гимнастика, ношение ортопедической обуви. На ночь на ноги накладывают специальные полиэтиленовые шины. При неэффективности консервативной коррекции косолапости выполняется операция. Хирургическое лечение проводится по достижении ребенком возраста 1-2 лет, включает в себя пластику сухожилий, связочного аппарата и апоневрозов стопы. В послеоперационном периоде назначается ношение гипсовых повязок сроком до полугода.
Врожденная косолапость
Общая информация
Краткое описание
Приложение 16 к приказу
Министерства здравоохранения
Республики Беларусь
13.06.2006 № 484
КЛИНИЧЕСКИЙ ПРОТОКОЛ
диагностики и хирургического лечения больных
с врожденной косолапостью
Диагностика
3. Необходимое обследование больного для операции.
3.1. Рентгенологическое обследование.
Рентгенография стоп и голеностопных суставов в двух проекциях (стандартные укладки) необходима у детей старше 3 лет, а также при частичном или полном рецидиве деформации после консервативного или оперативного лечения.
3.2. Лабораторное и функциональное обследование: общий анализ крови;
общий анализ мочи;
анализ крови на группу и резус-фактор;
биохимическое исследование крови: общий белок и его фракции (а, в, у), билирубин (непрямой, прямой), глюкоза, мочевина, щелочная фосфатаза, аланинаминотрансфераза (далее-АЛаТ), аспаспартатаминотранс- фераза (далее-АСаТ), электролиты (K, Na, Cl, Ca);
коагулограмма: протромбиновый индекс (далее-ПТИ), уровень фибриногена и активированного частичного тромбопластинового времени (далее-АЧТВ), тромбиновое время (далее-ТВ);
анализ крови на реакцию Вассермана (далее-RW); электрокардиография (далее-ЭКГ);
электромиография конечностей (далее-ЭМГ) (по показаниям).
3.3. Клиническое консультирование и обследование врачей: педиатра, невролога, кардиолога и других специалистов по показаниям.
3.4. Анестезиологическое обследование.
Больной осматривается врачом-анестезиологом-реаниматологом после проведенного общеклинического обследования. По показаниям согласовывается проведение дополнительного обследования, консультации смежными специалистами, выполнение подготовительных лечебных мероприятий.
Лечение
1. Обоснование выбора методики лечения.
Врожденная косолапость относится к группе врожденных заболеваний опорно-двигательного аппарата и характеризуется стойкой эквинополо-варусной деформацией стопы. В раннем возрасте возможна коррекция деформации консервативными методами, в возрасте свыше 6-7 месяцев консервативное лечение неэффективно. После 3,5-4 лет развивается деформация скелета стопы, что резко повышает вероятность рецидива деформации с ростом ребенка; оперативная коррекция деформаций скелета стопы целесообразна после завершения костного роста. Деформация стоп при врожденной косолапости и раннее развитие деформирующего артроза в суставах стопы значительно затрудняют возможности самостоятельного передвижения больных и являются причиной их инвалидизации, что придает проблеме не только медицинскую, но и социальную значимость.
2. Показания и противопоказания к хирургическому лечению.
2.1. Показанием к операции по международной статистической классификации болезней и проблем, связанных со здоровьем (10 пересмотр):
2.2. Противопоказания к оперативному вмешательству подразделяются на абсолютные и относительные.
Абсолютные:
острые инфекционные заболевания;
хронические инфекционные заболевания в стадии обострения; психические заболевания в стадии обострения; острые соматические заболевания;
хронические соматические заболевания в стадии обострения, суб- и декомпенсации.
Относительные:
хронические соматические заболевания в стадии ремиссии; грубые анатомические изменения стоп и голеней, грубое нарушение функции мышц голеней и стоп, связанное с сопутствующей (например, неврологической) патологией.
4. Хирургическое лечение.
4.1. Предоперационное планирование.
4.2. Предоперационная подготовка больного.
Больной осматривается врачом-анестезиологом-реаниматологом за 2-3 дня до операции (по показаниям повторяется лабораторное и функциональное обследование, назначаются консультации смежных специалистов), накануне и в день проведения вмешательства.
4.3. Вид анестезиологического пособия.
Вид обезболивания определяется врачом анестезиологом-реаниматологом в зависимости от состояния пациента, его возраста, массы тела, характера, объема и продолжительности оперативного вмешательства.
4.4. Схема выполнения операции.
Положение больного на спине с валиком под ягодичной областью с противоположной стороны. Конечность обрабатывается антисептиками по стандартной методике, обкладывается стерильными простынями. Кровь из конечности отжимается резиновым бинтом, после чего накладывается кровоостанавливающий жгут (резиновый бинт) в верхней трети бедра. Конечность укладывается стопой на валик в положении наружной ротации. Оперативное вмешательство осуществляется из медиального доступа и состоит из следующих этапов:
Операция завершена.
Длительность операции составляет от 1,5 до 2 часов, в зависимости от объема и особенностей оперативного вмешательства.
5. Послеоперационный период.
5.1. Послеоперационный период в отделении реанимации и интенсивной терапии.
После завершения операции больной в зависимости от анестезиологической ситуации может быть переведен в отделение реанимации и интенсивной терапии до полного выведения из наркоза и посленаркозной депрессии (от 30 минут до 2,5-3 часов). В этот период проводятся необходимые мероприятия по стабилизации показателей сердечно-сосудистой, дыхательной и обменной систем.
5.2. Послеоперационный период в ортопедическом отделении.
6. Динамическое наблюдение за больным после выписки.
Врождённая косолапость
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
Q66. Врождённые деформации стопы.
Код по МКБ-10
Эпидемиология
Деформация наследственная у 30% пациентов. Наиболее часто косолапость встречается у мальчиков. Рождаемость детей с врождённой косолапостью составляет 0.1-0.4%, при этом в 10-30% случаев наблюдают сочетание с врождённым вывихом бедра, кривошеей, синдактилией, незаращением твёрдого и мягкого нёба.

Чем вызывается врождённая косолапость?
Врожденная косолапость развивается вследствие воздействия эндогенных и экзогенных патологических факторов (сращение амниона с поверхностью зародыша и давление амниотических тяжей, пуповины, мускулатуры матки; токсикоз во время беременности, вирусная инфекция, токсоплазмоз, токсические воздействия, авитаминоз и др.) во время эмбриогенеза и раннего фетального периода развития плода.
Врождённая косолапость может быть как самостоятельным пороком развития, так и сопутствовать ряду системных заболеваний, таких как артрогрипоз, диастофическая дисплазия, синдром Фримена-Шелдона, сидром Ларсена, а также иметь неврологическую основу при пороках развития пояснично-крестцового отдела позвоночника, тяжёлой спондиломиелодисплазии.
Как проявляется врождённая косолапость?
Неправильное положение стопы у ребёнка определяют с момента рождения. Деформация при врождённой косолапости состоит из следующих компонентов:
В зависимости от возможности выполнить пассивную коррекцию деформации стопы различают следующие степени врождённой косолапости:
Где болит?
Классификация врождённой косолапости
Косолапость может быть как двусторонней, так и односторонней. При односторонней косолапости отмечают укорочение стопы до 2 см, иногда до 4 см. К периоду подросткового возраста развивается укорочение голени, иногда требующее коррекции по её длине.

Как распознается врождённая косолапость?
При первичном осмотре обращают внимание на положение головы ребёнка по отношению к оси скелета, наличие втяжений, телеангиэктазий в поясничном отделе, степень разведения и ротационных движений в тазобедренных суставах. Необходимо также отмечать наличие торсии костей голени.
При снижении функции разгибателей пальцев, гипотрофии мышц тыльного отдела голени и стопы необходимо неврологическое обследование, дополненное электромиографией мышц нижних конечностей.
Предложены различные классификации по определению степени тяжести деформации, однако наиболее практична классификация Ф.Р. Богданова.
Представленную типичную форму врождённой косолапости следует дифференцировать от атипичных при артрогрипозе, амниотической перетяжке голени, spina bifida aperta при миелодисплазии.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Как исправить врождённую косолапость?
Немедикаментозное лечение
При лёгкой степени деформации корригирующую гимнастику проводят перед кормлением ребёнка в течение 3-5 мин, завершая её массажем голени и стопы, повторяя 3-4 раза в день. Стопу после гимнастики удерживают в корригированном положении мягким бинтом из фланелевой ткани (длина бинта 1.5-2 м, ширина 5-6 см) по методу Финка-Эттингена. Появляющаяся иногда синюшность пальцев через 5-7 мин должна исчезнуть. В противном случае конечность следует забинтовать вновь, ослабив туры бинта.
Для исправления косолапости у ребёнка укладывают на живот, сгибают ногу в коленном суставе и рукой фиксируют за пятку и нижнюю треть голени. Другой рукой лёгким ненасильственным движением, медленно, постепенно растягивая мягкие ткани и связки, осуществляют коррекцию. Гипсовую повязку накладывают на ножку с ватно-марлевой прокладкой. Туры гипсового бинта ведут свободно, круговыми ходами против направления деформации, снаружи стопы на тыльную поверхность внутрь с тщательным моделированием повязки. Важно наблюдать за состоянием пальцев. Устранения деформации достигают через 10-15 этапов, в зависимости от степени косолапости. Затем в положении гиперкоррекции стопы накладывают гипсовый сапожок на 3-4 мес. меняя его ежемесячно. После снятия гипсового сапожка рекомендуют массаж, лечебную гимнастику, физиотерапию (тёплые ванны, парафиновые или озокеритовые аппликации). Обувь при косолапости выглядит с подбитым по всей поверхности подошвы пронатором. Для удержания стопы в корригированном положении надевают на ночь тутор из гипса или полимерных материалов (например, поливика).
Непосредственно при выписке из родильного дома ребёнка необходимо направить в специализированное учреждение, где будут проводиться этапные гипсовые коррекции для устранения деформации стопы.
Лечение, начатое как можно раньше, имеет значительно больше шансов на достижения полной коррекции стопы консервативным путём, нежели отсроченное.
Хирургическое лечение
Показания
Техника операции
Накладывают кровоотдавливающий и кровоостанавливающий жгуты на нижнюю треть бедра. Операцию выполняют из четырёх разрезов:
Осложнения
Необходимо стремиться оставить более широкий «кожный мостик» между третьим и четвёртым разрезами, так как при узком лоскуте и расширенной его мобилизации возможен некроз в послеоперационном периоде.
В некоторых клиниках применяют модифицированную методику. Операцию выполняют из одного разреза. Начинают его над головкой I плюсневой кости, проходят по границе с подошвенной поверхностью стопы до проекции пяточной кости и далее вверх по проекции сосудисто-нервного пучка (середина между внутренней лодыжкой и пяточным сухожилием). Мобилизуют кожу и сосудисто-нервный пучок. Последний берут на резиновые держалки.
Далее выполняют удлинение перечисленных выше сухожилий мышц и вскрывают надтаранный и подгаранный суставы. Устраняют деформацию. Операцию заканчивают, как описано выше. Предполагаемый способ операции позволяет широко раскрыть операционное поле и избежать повреждений сосудисто-нервных образований на стопе и голени. В послеоперационном периоде исчезает опасность некроза «кожного мостика» между лодыжкой и пяточным сухожилием.
Делают асептическую марлевую наклейку. Накладывают циркулярную гипсовую повязку от стопы до средней трети бедра. Повязку разрезают по передней поверхности. После снятия швов на 12-14-е сутки накладывают глухую гипсовую повязку. Через 1 месяц с момента операции повязку меняют на гипсовый сапожок, что позволяет осуществлять движения в коленном суставе. Общий срок иммобилизации в гипсе составляет 4 мес. В дальнейшем ребёнку изготавливают туторы и проводят курсы восстановительного лечения (массаж, ЛФК, физиотерапия).
Раннее консервативное лечение позволяет получить до 90% благоприятных исходов. Судить о полном излечении такой патологии, как врождённая косолапость можно не ранее чем через 5 лет. Необходимо диспансерное наблюдение до 7-14 лет.

Общая информация
Краткое описание
Коды по МКБ 10:
Q 68.3 Врожденное искривление бедра
Q 68.4 Врожденное искривление костей голени
М 21.0 Приобретенная вальгусная деформация конечности
М 21.1 Приобретенная варусная деформация конечности
М 21.9 Приобретенная деформация конечности неуточненная
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Вальгусная деформация.
2. Варусная деформация.
3. Антекурвационная деформация.
4. Рекурвационная деформация.
Диагностика
Диагностические критерии
Жалобы и анамнез: в анамнезе при врожденной патологии в возрасте 1-1,5 лет выявляется деформация конечности, появляется прихрамывание, позднее боли в суставах после длительной ходьбы. При приобретенной патологии деформация конечности появляется после снятия гипсовой иммобилизации или в ближайшее время после нагрузки.
Физикальное обследование: нарушение походки (хромота или прихрамывание), выраженная осевая деформация конечности, ограничение движений в близлежащем суставе.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах костей в двух проекциях отмечается осевая деформация костей.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография тазобедренных суставов в прямой проекции и с внутренней ротацией.
6. УЗИ органов брюшной полости.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
10. ЭМГ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
5. ЭхоКГ по показаниям.
Дифференциальный диагноз
Признак
Деформация конечностей
Фиброзная дисплазия
Незавершенный остеогенез
Начало появления деформации
В раннем детстве или после травмы
Постепенное проявление деформации
Варусные, вальгусные, рекурвационные, антекурвационные
Сложные осевые и комбинированные
Сложные осевые и комбинированные
Структура кости не изменена
Истончение кортикального слоя, наличие очагов
Атрофия диафизов, прозрачность костной ткани
Лечение
Тактика лечения
Цели лечения: устранение осевой деформации конечности, статической боли в суставах путем корригирующих остеотомий с наложением аппаратов ЧКО или металло-остеосинтезом.
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) по показаниям, в течение 3-5 суток.
5. С целью профилактики гипокальциемии (глюконат кальция, кальций-Дз Никомед, кальцид, остеогенон) перорально с 7-10 суток после операции, в возрастной дозировке.
Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия: профилактика бактериальной и вирусной инфекции.
1. Профилактика контрактур и тугоподвижности сустава.
2. Профилактика остеопороза.
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
5. Металлоконструкции и аппараты ЧКО
Индикаторы эффективности лечения:
1. Устранение осевой деформации конечности.
2. Восстановление полного объема движений в суставах.
Госпитализация
Показания к госпитализации: плановое, выраженная осевая деформация костей верхних и нижних конечностей с нарушением функции конечности в виде хромоты, ограничения функции сустава, боли в близлежащих суставах.