что значит угол желудка выражен
Диагностика рака желудка
Тщательное изучение анамнеза заболевания позволяет если не определить, то, по крайней мере, заподозрить рак желудка. Определение в анамнезе полипоза желудка, хронического гастрита с выраженной секреторной недостаточностью и анемией (по типу пернициозной), язвенной болезни должны привлечь внимание врача так же, как и изменения характера привычного для больного с хроническим заболеванием желудка симптомокомплекса.
Эндоскопическая диагностика
Эндоскопическая диагностика приобрела широкое распространение в связи с разработкой и внедрением в клиническую практику эндоскопов на основе волоконной оптики, которые дают возможность обзора всех отделов желудка и получения материала для морфологического (гистологического, цитологического) исследования.
Эндоскопическая картина раннего рака желудка представлена вполне доброкачественными на вид образованиями: полип, зернистое утолщение слизистой желудка; очаговая гиперплазия, одиночная, нетипично расположенная «застывшая» складка, участки эрозий, язва.
Диагноз раннего рака часто устанавливается после морфологического исследования биопсийного материала из внешне доброкачественных изменений слизистой оболочки желудка. Этим должна определяться основа тактики во время эндоскопического исследования: необходимость множественного прицельного сбора биоптатов всех обнаруженных изменений, какими бы минимальными и вполне доброкачественными на вид они не казались.
Во всех случаях язвы желудка тщательное исследование с помощью прицельной биопсии позволяет распознать злокачественную опухоль. Сегодня это одно из существенных достижений в организации противораковых мероприятий. Гастроскопия с прицельной биопсией имеет преимущество перед рентгенологическим исследованием в выявлении поверхностных, очень маленьких опухолей. В то же время эндоскопический метод уступает рентгенологическому исследованию в выявлении подслизистой инфильтрации стенки желудка, определении причин и характера деформации органа, часто обусловленных злокачественным процессом. Эти сужения и деформации могут препятствовать продвижению эндоскопа или просто ограничивать видимость отделов желудка. Потому совмещенное использование рентгенологического и эндоскопического методов исследования является обязательным, поскольку позволяет бо-лее глубоко и точно изучать состояние желудка.
В 80-тые гг. XX ст. для диагностики заболеваний желудка была предложена эндоскопическая ультрасонография. Она позволяет не только обнаружить состояние слизистой оболочки, но и изучить подлежащие слои (различают всего пять слоев желудка). Особенно важна эндоскопическая ультрасонография для пациентов, которым планируется эндоскопическое радикальное удаление желудка.
Диагностическая ценность эндоскопической ультрасонографии увеличивается при сочетании ее с аспирационной биопсией. В таком случае морфологическое подтверждение возможно в 86% случаев.
Рентгенологически диагностика
До недавнего времени рентгенологически исследование было основным методом диагностики рака желудка. Современная рентгенодиагностика включает: пассаж суспензии сульфата бария; методику двойного контрастирования; применение расслабляющих желудочную стенку препаратов; тугое заполнение желудка суспензией сульфата бария.
Наиболее важные рентгенологические признаки рака желудка: 1) наличие опухоли или дефекта наполнения; 2) потеря эластичности желудочной стенки в участке опухоли, которая приводит к уменьшению или полному прекращению перистальтики; 3) изменение рельефа слизистой оболочки в месте локализации опухоли. В случае распада опухоли и образования кратера, последний определяется в виде депо бария в центре дефекта.
При эндофитном раке определяется плоский дефект наполнения, который имеет большую протяженность и очень небольшую глубину. Стенка органа на уровне дефекта ригидна, часто без перистальтики. В случае инфильтрации стенки на ограниченном участке с тенденцией к циркулярному охватыванию желудка возникает деформация по типу гантели. В случае инфильтрации малой кривизны наблюдается укорочение желудка.
Изменения формы желудка в результате раковой инфильтрации имеют разнообразный характер и зависят от локализации, формы и размеров опухоли. Схематически разнообразного рода деформации можно сгруппировать таким образом: 1) желудок в форме рога, если опухоль расположена на малой кривизне; 2) в случае циркулярной инфильтрации нижней трети, он выпрямляется и приобретает форму трубки; 3) при условии расположения опухоли в верхней трети, может возникнуть каскадный желудок; 4) рак, который локализуется в средней трети желудка, приводит к деформации по типу восьмерки.
Рентгенодиагностика раннего рака желудка, безусловно, трудная. Результаты ее должны учитываться в комплексе с данными, полученными другими клинико-инструментальными методами.
При экзофитной форме раннего рака желудка рентгенологически обнаруживают округлой или овальной формы дефекты наполнения, которые имеют неровные контуры. Наблюдается обрыв складок слизистой оболочки по краям образования, перистальтика сохраняется. Во время изучения пневморельефа и двойного контрастирования четко определяют ободок контрастного вещества, который ограничивает опухоль.
Рентгенологически картина эндофитной формы рака желудка зависит оттого, в каком отделе локализуется опухоль:
1) в случае расположения опухоли в нижней трети желудок неравномерно сужен, контуры его неровные, перистальтика отсутствует;
2) если опухоль локализуется на малой кривизне, определяется плоское «депо» контрастного вещества, которое трактуется как отображение язвы. Перистальтика в этом участке отсутствует;
3) расположенная на большой кривизне опухоль, имеет вид плоского вдавления контура. Перистальтика на этом участке отсутствует;
4) опухоли средней трети желудка обнаруживают себя ригидностью его стенки, что вызвано выраженным воспалением подлежащих слоев.
В случае язвенной формы первичного раннего рака рентгенологическая картина зависит от размеров язвы, размеров опухолевого вала, который сопровождает воспаление и состояния прилегающей слизистой оболочки, локализации опухоли:
При локализации язв на большой или малой кривизне, в средней трети желудка определяется плоская ниша, которая не выходит за контур желудка, с выраженным валом вокруг. У половины больных перистальтика сохраняется.
Если опухоль локализуется в нижней трети желудка, последняя циркулярно неравномерно охватывает ее. Если опухоль расположена на малой кривизне, определяется плоская ниша, которая не выходит за контур желудка, с конвергенцией складок слизистой оболочки к ней. Стенка желудка в этом месте ригидна.
Компьютерная томография открыла новые возможности в диагностике рака желудка. Для этого исследования желудок заполняют большим количеством контраста. В некоторых случаях возникает необходимость применения препаратов, которые расслабляют стенку желудка, чтобы исключить спазм желудочной стенки, который имитирует ее утолщение. Утолщение стенки является одним из симптомов, который свидетельствует о наличии рака.
Диагностическая лапароскопия позволяет обнаружить диссеминацию опухоли по брюшине, которую невозможно определить другими исследованиями. К тому же современные лапароскопы позволяют выполнять биопсию диссеминантов и брать смывы из брюшной полости для цитологического исследования. Кроме того, лапароскопически можно диагностировать поражение регионарных лимфоузлов (за исключением узлов в участке верхней брыжеечной артерии, верхнего края поджелудочной железы, гепатодуоденальной связки).
«Золотым стандартом» диагностики рака желудка является сочетание рентгенографии и эндоскопии с последующим сонографическим исследованием брюшной полости на предмет выявления метастазов и асцита. Рентгенологическое обследование целесообразно выполнять перед эндоскопией, которая в дальнейшем позволит эндоскописту прицельно выполнять биопсию подозрительных участков.
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
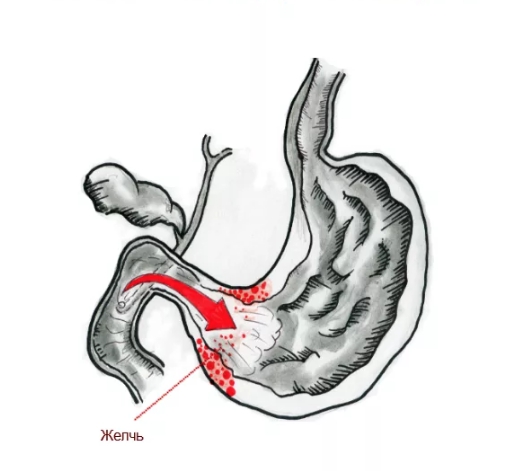
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
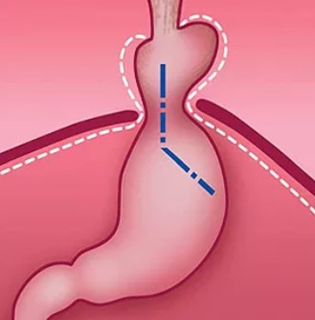
Скользящая грыжа пищеводного отверстия диафрагмы
Нормальное положение желудка и угла Гиса (схема).
Перемещение части желудка в грудную полость и изменение угла Гиса при грыже пищеводного отверстия диафрагмы (схема).
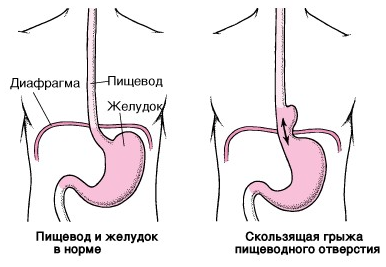
Грыжа пищеводного отверстия диафрагмы (ГПОД) — хроническое заболевание, при котором брюшной отдел пищевода и часть желудка смещаются в грудную полость через патологически расширенное пищеводное отверстие диафрагмы. При локализации кардии выше диафрагмального отверстия речь идет о скользящей грыже (аксиальной) — наиболее часто встречающейся форме ГПОД. Периодически смещенная часть желудка возвращается в свое нормальное положение, симптомы при этом исчезают.
Как возникает скользящая грыжа пищеводного отверстия диафрагмы
Под действием различных факторов связки, фиксирующие желудок и пищевод, растягиваются, соотношение между пищеводом и желудком изменяется. В результате часть желудка и пищевода, чаще при изменении положения тела, свободно перемещаются через расширенное отверстие диафрагмы в полость грудной клетки и возвращаются обратно.
При этом полностью сглаживается угол Гиса — в норме это острый угол, образованный при впадении пищевода в желудок. Это анатомическое образование препятствует обратному забросу пищи из желудка в пищевод. В результате изменения угла Гиса и нарушения функции нижнего сфинктера пищевода содержимое желудка или желчь свободно попадают в пищевод. Обладая агрессивными свойствами, содержимое действует на слизистую оболочку, в результате чего развивается воспалительный процесс в пищеводе — рефлюкс-эзофагит.
Немного статистики
Риск появления диафрагмальной грыжи увеличивается с возрастом. Если среди пациентов моложе 40 лет лишь 10% страдают этой патологией, то в пожилом возрасте у 70% людей диагностируется ГПОД, скользящая форма выявляется более чем в 90%. При этом среди женщин заболевание обнаруживается чаще.
Причины
В норме нижняя часть пищевода фиксируется с помощью связочного аппарата, который также препятствует перемещению кардиального отдела желудка в полость грудины. Но существует ряд неблагоприятных факторов, которые становятся причиной расширения диафрагмального отверстия и растяжения связок, что приводит к заболеванию.
| Неблагоприятные факторы | |||
| Повышение внутрибрюшного давления | Слабость связочного аппарата | Нарушение моторики пищеварительного тракта | Продольное укорочение пищевода |
| Упорный кашель, запоры, ожирение, скопление жидкости в брюшной полости, опухоли, беременность, подъем тяжестей и физические нагрузки, травмы живота; | Возрастное снижение эластичности тканей, истощение, заболевания, связанные со слабостью соединительной ткани (синдром Марфана, дисплазии и др.); | Некоторые патологии системы пищеварения: гастродуоденит, язвенная болезнь, калькулезный холецистит, панкреатит и др.; | Деформация пищевода вследствие рефлюкс-эзофагита, химических и термических ожогов, врожденная аномалия пищевода. |
Риск развития заболевания увеличивается при курении, злоупотреблении некоторыми медикаментами или кофе, также ослабление тонуса нижнего сфинктера пищевода может быть вызвано повреждением нервных волокон при травмах, оперативных вмешательствах, при инсульте и др.
Классификация
В зависимости от того, какая часть желудка вместе с прилегающими структурами находится над уровнем диафрагмы, различают несколько степеней скользящей грыжи пищевода.
| I | В грудную полость перемещается только абдоминальный отдел пищевода, нижний сфинктер пищевода расположен в диафрагмальном отверстии, желудок прилегает к диафрагме; |
| II | Перемещенными оказываются брюшной отдел и нижний сфинктер пищевода; |
| III | Сфинктер, брюшной отдел пищевода и часть желудка свободно перемещаются в полость грудины. |
В зависимости от происхождения также различают грыжи врожденные и приобретенные. Если в первом случае патология развивается вследствие врожденных пороков развития связочного аппарата или эмбриональной аномалии — укорочении пищевода, то приобретенная грыжа развивается в течение жизни под действием неблагоприятных факторов.
Симптомы
Основным симптомом при скользящей грыже является рефлюкс — заброс желудочного содержимого в пищевод. При этом появляется группа характерных симптомов, связанных с нарушением пищеварения:
Боль — не менее распространенный симптом при ГПОД, возникает в области эпигастрия, за грудиной, в левом подреберье, усиливающаяся не только при физических усилиях, наклонах, но и в положении лежа. Человек может испытывать распирающую боль, отдающую в левую лопатку или плечо и напоминающую боли при стенокардии, жжение, появляется ощущение нехватки воздуха. Также возможны приступы кашля, ночью — повышенное слюноотделение, к утру может появиться осиплость голоса.
Если функции нижнего сфинктера пищевода не нарушены, то жалобы на самочувствие у пациентов отсутствуют. Бессимптомное течение отмечается у половины больных на начальных стадиях заболевания. Однако при отсутствии лечения проявления становятся ярче, со временем появляются осложнения.
Возможные осложнения
В результате попадания агрессивного желудочного содержимого в пищевод и воздействия на слизистую возникает воспалительный процесс — эзофагит. При отсутствии лечения в течение длительного времени слизистая перестраивается. Например, пищевод Барретта, при котором эпителий терминальной части пищевода замещается на характерный для желудка, расценивается, как предраковое состояние. Также ГПОД может стать причиной эрозивного гастрита, изъязвлений пищевода, рубцового стеноза, его сужения и укорочения. В запущенных ситуациях не исключено кровотечение.
Диагностика
Существующие сегодня методики позволяют точно установить степень имеющихся нарушений. Среди наиболее эффективных методов диагностики: рентгенологическое исследование пищевода и желудка, фиброгастроскопия, суточная рН-метрия и др. Для исключения возможных осложнений также может быть назначен ряд дополнительных обследований: УЗИ, эзофагеальная манометрия, взятие биопсии и др. В нашей клинике пациенты имеют возможность комплексного обследования, при котором используются самые эффективные диагностические методики.
Лечение
Консервативное лечение скользящей грыжи назначается на начальных стадиях заболевания, когда выраженные проявления отсутствуют. Суть терапии заключается в приеме препаратов, уменьшающих имеющиеся проявления. Однако прием препаратов должен быть постоянным, как только курс лечения прекращается, все симптомы тут же возвращаются. Также пациент нуждается в соблюдении диеты и ограничении физических нагрузок.
Однако при постоянном приеме препаратов, длящемся годами, вероятность развития злокачественных образований в желудке возрастает в сотни раз. К тому же снижение кислотности желудочного сока негативно отражается на функции переваривания пищи. Плохо переработанная, она является одной из причин заболеваний кишечника.
Хирургическое лечение
При безрезультативности консервативной терапии при ГПОД рекомендовано оперативное лечение. Операция при скользящей грыже показана также в следующих случаях:
Целью операции при скользящей грыже пищеводного отверстия диафрагмы является восстановление анатомических соотношений в зоне пищевода и желудка. Во время оперативного вмешательства диафрагмальное отверстие ушивается до нормальных размеров (4 см) методом крурорафии. Также хирургическим путем создается антирефлюксный механизм, который способен предотвратить заброс желудочного содержимого в пищевод.
Виды операций
Большинством отечественных специалистов используется фундопликация по Ниссену, в ходе которой создается трехсантиметровая циркулярная манжета — дно желудка оборачивается вокруг пищевода на 360 градусов. Сформированная манжета препятствует попаданию содержимого желудка в пищевод. Недостатком этой методики является формирование клапана в области кардии и утрата таких естественных защитных механизмов, как срыгивание и рвота. Большие порции еды или питье газированных напитков приводят к тому, что излишек газов и пищи задерживается в желудке, вызывая вздутие, чувство тяжести и боли.
Из-за наложения слишком массивной или тугой манжеты у 20-30% прооперированных пациентов развивается дисфагия, вследствие уменьшения желудка в объеме — диарея. К тому же при классической фундопликации фиксация созданной манжеты не предусмотрена, спустя время она соскакивает, что ведет к рецидиву болезни. Подобный сценарий развивается через 1-2 года после операции. У трети пациентов спустя время возникает необходимость в повторной операции.
Для сохранения работы клапана и естественных механизмов защиты — рвоты и срыгивания — в большинстве европейских клиник используется парциальная фундопликация по Тоупе на 270 градусов (Toupet 270). В этом случае нижняя часть пищевода и верхняя треть желудка перемещаются до анатомического положения, отверстие в диафрагме ушивается до нормального размера. Из верхней части желудка формируется симметричная манжета, охватывающая пищевод на 270 градусов. Усиливая нижний сфинктер пищевода, манжета будет предотвращать обратный заброс содержимого желудка.
В чем заключается отличие вышеперечисленных методик? При фундопликации по Тоупе после операции исключено появление болезненных ощущений вследствие излишка газов или приема большой порции еды. Пациентов также не беспокоит дисфагия после операции.
Авторская методика при операции скользящей грыжи пищевода
Для улучшения результатов лечения я усовершенствовал фундопликацию по Тоупе 270, на модифицированную методику получен патент. В основе технологии лежит бережное оперирование, формирование функционального клапана и восстановление естественных соотношений верхней части брюшной полости. Восстанавливается также в послеоперационном периоде физиологическая работа сфинктера пищевода. А это значит, что пациентам, прошедшим оперативное лечение, возвращена возможность вести образ жизни без необходимости приема медикаментов и соблюдения строгой диеты. Согласно статистики, рецидивы спустя год после операции в нашей клинике развиваются не более чем у 2% прооперированных.
Благодаря использованию в ходе операции аппарата электротермического лигирования тканей удается «заваривать» сосуды без излишнего травмирования соседних структур. В ходе создания манжеты, охватывающей пищевод на 270 градусов, остается свободной передне-правая часть, где проходит блуждающий нерв, иннервирующий легкие, сердце и все нижележащие отделы желудочно-кишечного тракта. Использование видеоэндоскопического оборудования позволяет выполнять все манипуляции с предельной точностью, поэтому риск интраоперационных осложнений исключен.
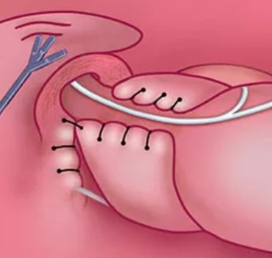
Окончательный вид операционного поля после крурорафии и физиологической фундопликации по Тоупе (270 град)
Применение современного шовного рассасывающегося материала способствует быстрейшему восстановлению. Для профилактики образования спаек используются весьма эффективные противоспаечные барьеры. К тому же операция выполняется через лапароскопический доступ, что также имеет ряд преимуществ:
При проведении лапароскопии у пациентов, имеющих другие патологии брюшной полости и малого таза, требующих оперативного лечения, существует возможность проведения симультанной операции. В ходе одной анестезии можно избавиться сразу от нескольких заболеваний.
Операция по удалению скользящей грыжи — сложное хирургическое вмешательство, требующее от хирурга опыта и владения всеми техниками оперативного лечения, а также досконального знания сложного операционного оборудования. Я имею более чем 25-летний опыт оперирования пациентов с различными патологиями, за это время были проведены тысячи операций разного уровня сложности, из них свыше 2000 — ГПОД. Поэтому лечение для каждого пациента я подбираю таким образом, чтобы добиться максимального результата.